概述
中文名:先天性弓形蟲病 英文名:Congenital Toxoplasmosis
先天性弓形蟲病是指新生兒出生前感染弓形蟲引起的一系列臨床症狀或疾病狀態。亦稱新生兒弓形體綜合徵;由於母體孕期感染弓形蟲傳播給胎兒所致,這種傳播方式稱為垂直傳播。先天性弓形體病與獲得性弓形蟲病統稱弓形蟲病(Toxoplasmosis),後者是在出生後感染而已。弓形蟲病又稱弓形體病,是由剛地弓形蟲(Toxoplasma gondii)所引起的人畜共患病。弓形蟲病流行廣泛,幾乎可以感染所有溫血動物(包括人類),免疫力正常人群感染多為隱性感染(感染後不發病);但對免疫缺陷或免疫抑制病人和愛之病患者可成為致死病因。發病者臨床表現複雜,其症狀和體徵又缺乏特異性,易造成誤診。弓形蟲感染主要侵犯中樞神經系統、眼和淋巴結等。可以引起嬰幼兒智力發育障礙、視網膜脈絡膜炎和成人神經精神系統異常。弓形體感染的孕婦和新生兒可無明顯臨床症狀,部分胎兒可能有出生體重較輕、黃疸、肝脾腫大,心臟、肺、眼的炎症等,嚴重者直接影響胎兒發育,可致流產、死胎和胎兒畸形等嚴重後果,其危險性較未感染孕婦大10倍、影響優生,成為人類先天性感染中最嚴重的疾病之一,已引起廣泛重視。
病因
弓形體病是由於剛地弓形體原蟲所引起的一種人獸共患的寄生蟲病,人因食入含有弓形體包囊的禽肉、蛋、乳等及被貓糞污染的水和食物等感染。本病在人體多為隱性感染,發病者臨床表現複雜,常因所侵犯的臟器不同而異。可有發熱、皮疹、肌肉和關節疼痛、淋巴結腫大、腦膜腦炎、眼損害、肺炎、肝炎等。本病與
妊娠關係密切,弓形體可通過胎盤感染胎兒致先天性畸形、死胎及
流產。本病廣泛分布於世界各地,男女老幼均可受染,衛生條件較差者受染的機會較多。幾乎所有的哺乳動物和鳥類,特別是貓、兔、豬、狗等均可自然感染並傳播本病,故養貓者、有曾食未煮熟的動物肉及飲用不潔的生水史者易被感染。先天性及急性重型的弓形體患者常死亡或留下嚴重後遺症。慢性患者雖有時復發(似
感冒),但預後較好。目前,先天性弓形體病已成為人類先天性感染中最嚴重的疾病。從婦幼衛生和優生學角度來看,本病應受到重視。
診斷
本病臨床表現複雜,診斷較難。遇某些臨床表現,如
脈絡膜視網膜炎、及積水、小頭畸形、腦鈣化等應考慮本病可能。確衣有賴於實驗室檢查。 先天性弓形蟲病應與TORCH綜合徵(
風疹、
巨細胞病毒感染、
單純皰疹和弓形蟲病)中的其他疾病相鑑別。此外尚需與
梅毒、
李斯特氏菌或其他細菌性和感染性腦病。胎兒成紅細胞增多症、
敗血症、傳染性單核細胞增多症、淋巴結結核等鑑別。主要依靠病原學和免疫學檢查。
一病原治療多數用於治療本病的藥物對滋養體有較強的活性,而對包囊除
阿齊黴素(azithromycin)和atovaquone可能有一定作用外,余均無效。
1.
乙胺嘧啶和
磺胺嘧啶(SD)聯合對弓形蟲有協同作用,前者成人劑量為第一日100mg2次分服、繼以日1mg/kg(50mg為限);幼兒日2mg/kg,新生兒可每隔3~4d服藥一次。同時合用亞葉酸10~20mg/d,以減少毒性反應。SD成人劑量為4~6g/d,嬰兒100~150mg/kg,4次分服。療程:免疫功能正常的急性感染患者為一月,免疫功能減損者宜適當延長,伴AIDS病的患者應給予維持量長期服用。SMZ-TMP可取代SD。乙胺嘧啶尚可和克林黴素合用,後者的劑量為成人0.6g,每6h一次,口服或靜注。
2.
螺旋黴素成人2~3g/d,兒童50~100mg/kg、4次分服。適用於孕婦患者,因乙胺嘧啶有致畸可能,故孕婦在妊娠4月以內忌用而可用本品。眼部弓形蟲病亦可用螺旋黴素,若病變涉及視網膜斑和視神經頭時,可加用短程腎上腺皮質激素。
3.其他:乙胺嘧啶與阿齊黴素(1.2~1.5g/d)、
克拉黴素(clarithromycin)(1g·12小時一次)、氨苯硯(300mg/d)、羅紅黴素等合用均曾試用於治療AIDS病伴弓形蟲腦炎患者取得琔療效。此外,不同的藥物聯合,包括克拉黴素、DS;阿齊黴素、SD;atovaquone、SD:克拉黴素、米諾環素;以及青蒿素、噴他脒等用於動物實驗性感染均顯示滿意效果,對人體感染的作用尚有待確定。
二支持療法可採用加強免疫功能的措施,如給予重組IFN-γ、IL-α或LAK細胞等。對眼弓形蟲病和弓形蟲腦炎等可套用腎上腺皮質激素以防治腦水腫等。
病原學
弓形蟲屬頂端複合物亞門(subphylumApicomplexa)、孢子蟲網(clsssporozoasida)、
真球蟲目(orderEucoccidiorida),細胞內寄生性原蟲。其生活史中出現5種形態,即滋養體(速殖子、tachyzoite);包囊(可長期存活於組織內),呈圓形或橢圓形、直徑10~200μm、破裂後可釋出緩殖子、(bradyzoite);裂殖體;
配子體和
卵囊(oocyst)。前3期為無性生殖,後2期為有性生弓形蟲生活史的完成需雙宿主:在終宿主(
貓與貓科動物)體內,上述5種形成俱存;在中間宿主(包括禽類、哺乳類動物和人)體內則僅有無性生殖而有無性生殖。無性生殖常可造成全身感染,有性生殖僅在終宿主腸黏膜上皮細胞內發育造成局部感染。卵囊由貓糞排出,發育成熟後含二個孢子囊(sporocyst)、各含4個子孢子(sporozoite),在電鏡下子
孢子的結構與滋養體相似。卵囊被貓天食後,在其腸中囊內子孢子逸出,侵入迴腸末端黏膜上皮細胞進行裂體增殖,細胞破裂後裂殖子逸出,侵入附近的細胞,繼續裂體增殖,部分則發育為雌雄配子體,進行配子增殖,形成卵囊,後者落入
腸腔。在適宜溫度(24℃)和濕度環境中,約經2~4天發育成熟,抵抗力強,可存活1年以上,如被中間宿主吞入,則進入小腸後子孢子穿過腸壁,隨血液或淋巴循環播散全身各組織細胞內以縱二分裂法(endodyogeny)進行增殖。在細胞內可形成多個蟲體的集合體,稱假包囊(pseudocyst),囊內的個體即滋體或速殖子,為急性期病例的常見形態。宿主細胞破裂後,滋養體散出再侵犯其他組織細胞,如此反覆增殖,可致宿主死亡。但更多見的情況是宿主產生免疫力,使原蟲繁殖減慢,其外有囊壁形成、稱包囊,囊內原蟲稱緩殖子。包囊在中間宿主體內可存在數月、數年,甚至終生(呈陷性感染狀態)。
 先天性弓形體感染
先天性弓形體感染病理改變
弓形蟲不同於其他大多數細胞內寄生病原體,幾乎可以感染所有各種類型細胞。弓形蟲從入侵部位進入血液後散布全身並迅速進入單核-
巨噬細胞以及宿主的各臟器或組織細胞內繁殖,直至細脹破,逸出的原蟲(速殖子)又可侵入鄰近的細胞,如此反覆不已,造成局部組織的灶性壞死和周圍組織的炎性反應,此為急性期的基本病變。如患者免疫功能正常,可迅速產生特異性免疫而清除弓形蟲、形成隱性感染;原蟲亦可在體內形成包囊、長期潛伏;一旦機體免疫功能降低,包囊內緩殖子即破囊逸出,引起復發。如患者免疫功能缺損,則的蟲大量繁殖,引起全身播散性損害。弓形蟲並可作為抗原,引起過敏反應、形成肉牙中要炎症。此外,弓形蟲所致的局灶性損害,尚可引起嚴重繼發性病變、如小血栓形成、局部組織梗死,周圍有出血和炎症細胞包繞,久而形成空腔或發生鈣化。 弓形蟲可侵襲各種臟器或組織,病變的好發部位為中樞神經系統、眼、淋巴結、心、肺、肝和肌肉等。
流行病學
一傳染源幾所有哺乳類動物和一些禽類均可作為弓形蟲的儲存宿主,其在流行病學上所起作用不同,以貓的重要性最大,其次為
豬、
羊、
狗、
鼠等。急性期病人的尿、糞、唾液和痰內雖可以弓形蟲,但因其不能在外界久存,故除孕婦可經胎盤傳染給胎兒外,病人作為傳染源的意義甚小。 二遺傳途徑①先天性弓形蟲病系通過胎盤傳染,孕婦在妊娠期初次受染,無論為顯性或陷性,均可傳染胎兒。但一般僅傳染1次。②後天獲得性弓形蟲病主要經口感染:食入被貓糞中感染性卵囊污染的食物和水,或未煮熟的含有包囊和假包囊的肉、蛋或未消毒的奶等均可受染。貓、狗等痰和唾液中的弓形蟲可通過逗玩、被舔等密切接觸、經黏膜及損務的皮膚進入人體。實驗室工作人員和屍解受傷亦可受染。此外,尚可通過輸血及器官移植傳播。
三易感人群
動物飼養員、屠宰聲工作人員以及醫務人員等較易感染。新感染的孕婦,其胎兒感染率較高。免疫功能低下者如接受免疫抑制治療者、腫瘤、器官移植和愛滋病等患者易感染本病,且多呈顯性感染。
四流行情況本病分布遍及全球,動物和人的感染均極普遍。根據血清流行病學調查,中國弓形蟲在家畜中流行很普遍:血甭陽性率以貓(15.16%~73%)為最高,余依次為豬、犬、羊、牛、馬列等;至於人的感染情況,據中國大多數地區的調查、估計血清陽性性率約為5%~15%,平均8.5%,遠低於某些西方國家,可能與生活和飲食習慣有關。
臨床表現
一般分為先天性和後天獲得性兩類,均以隱性感染為多見。臨床症狀多由新近急性感染或潛在病灶活化所致 一先天性弓形蟲病多由孕婦於妊娠期感染急性弓形蟲病(常無症狀)所致。孕婦感染有無症狀與胎兒感染的危險性先天相互關係。前瞻性研究表明先天性感染的發生率和嚴重性與孕婦受染時間的早晚有關:妊娠早期感染弓形蟲病的孕婦,如不接受治療則可引起10%~25%先天性感染而導致自然流產、死胎、早產和新生兒嚴重感染;妊娠中期與後期感染的孕婦分別可引起30%~50%(其中72~79%可無症狀)和60~65%(內89%~100%可無症狀)的胎兒感染。受染孕婦如能接受治療,則可使先天性感染的發生率降低60%左右。
先天性弓形蟲病的臨床表現不一。多數嬰兒出生時可無症狀,其中部分於出生後數月或數年發生視網膜脈絡膜炎、斜視、失明、癲癇、精神運動或智力遲鈍等。出生時即有症狀者梋下列不同組合的臨床表現:視網膜脈絡膜炎;腦積水或小並沒有畸形或
無腦兒、顱內鈣化,伴脊柱裂、
腦脊膜膨出、兔唇齶裂;腎上腺缺如、雙多囊腎;聯體畸胎等;
抽搐、精神運動障礙;
淋巴結腫大、
肝脾腫大、發熱、
黃疸、皮疹等。
二後天獲得性弓形蟲病病情輕重不一,從亞臨床性至暴發性感染不等。可為局限性或全身性:①局限性感染以淋巴結炎最為多見、約占90%。常經及頸或腋窩部。質韌,大小不一(一般不超過cm)、分數無壓痛、不化膿。可伴低熱、頭痛、
咽痛、肌痛、乏力等。累及腹膜後或腸系膜淋巴結時,可有腹痛。臨床表現可擬似傳染性單核細胞增多症或巨細胞病毒感染,但弓形蟲病引起單核細胞增多綜合徵者很可能不足1%。較少見者尚有心肌炎,心包炎、肝炎、多發性肌炎、肌炎、胸膜炎、腹膜炎等。視網膜脈絡膜炎極少見。②全身性感染多見於免疫缺損者(如愛滋病、器官移植、惡性腫瘤、主要為何杰金氏病、淋巴瘤等)以及實驗室工作人員等,常有顯著全身症狀,如高熱、
斑丘疹、肌痛、
關節痛、
頭痛、嘔吐、譫妄,並發生腦炎、
心肌炎、
肺炎、
肝炎、
胃腸炎等。
眼弓形蟲病多數為先天性、後天所見者可能為先天潛在病灶活性所致。臨床上有視力模糊、盲點、怕光、疼痛、淚溢、中心性視力缺失等,很少有全身症狀。炎症消退後視力改善,但常不完全恢復。可有玻璃體混濁。
輔助檢查
一病原檢查
1.直接鏡檢取患者血液、骨髓或腦脊液、胸腹水、痰液、支氣管肺泡灌洗液、眼房水、
羊水等作塗片,或淋巴結、肌肉、肝、胎盤等活組織切片,作瑞氏或姬氏染色鏡檢可找到滋養體或包囊,但陽性率不高。亦可作直接免疫螢光法檢查組織內弓形蟲。
2.動物接種或組織培養取待檢體液或組織懸液,接種
小白鼠腹腔內,可產生感染並找到病原體,第一代接種陰性時,應盲目傳代3次。或作組織(猴腎或豬腎細胞)培養以分離、鑑定弓形蟲。
3.DNA雜交技術中國學者首次套用32P標記含弓形蟲特異DNA序列的探針,與患者外周血內細胞或組織DNA進行分子雜交,顯示特異性雜交條帶或斑點為陽性反應。特異性和敏感性均高。此外,中國亦已建立多聚酶鏈反應診斷本病,並與探針雜交、動物接種和免疫學檢查方法相比較,顯示春具高度特異、敏感和快速等優點。
二免疫學檢查
1.檢測抗體所用抗原主要有速殖子可溶性抗原(胞質抗原)和胞膜抗原。前者的抗體出現較早(用染色試驗、間接免疫螢光試驗檢測)、而後者的抗體出現較晚(用間接血凝試驗等檢測)。同時採用多種方法檢測可起互補作用而提高檢出率。由於弓形蟲在人體細胞內可長期存在,故檢測抗體一般難以區別現症感染或以往感染,可根據抗體滴度的高低以及其動力學變化加以判斷。常用的檢測方法有:
先天性弓形體感染過程圖
⑴染色試驗(Sabin-FeldmanDT):檢測IgG抗體。感染後1~2周出現陽性,3~5周抗體效價達高峰,以後逐漸下降,可維持多年。抗體效價1∶陽性提示為隱性感染;1∶256為活動性感染1∶1024為急性感染。其缺點為需要活蟲進行操作。 ⑵間接螢光抗體試驗(IFAT):檢測IgM和IgG抗體。具靈敏、特異、快速、重複性好等優點,與DT基本一致。但如有類風濕因子、抗核抗體陽性時,可引起假陽性反應。血清抗體效價1∶64為既往感染,余同DT。
⑶間接血凝試驗(IHA):試驗方法簡便。與DT結果符合率高。但一般在病後一個月左右出現陽性。結果判斷同IFAT。重複性差和致敏紅細胞不穩定與其缺點。
⑷酶聯免疫吸附試驗(ELISA):可檢查IgM與IgG抗體。並有靈每度高、特異性強等優點。也可用於抗原鑑定。近年來在ELISA的基礎上又創建、衍生了多種新新的測定方法,如金葡萄A蛋白(SPA)-ELISA;辣根過氧化物酶標記SPA取代酶標第二抗體進行ELISA檢測(PPA-ELISA);親和素-生物素(ABG)ELISA;凝膠擴散(DIG)-ELISA;斑點(DDT)-ELISA以及單克隆抗體(McAb)-ELISA等更靈敏、更特異的方法。
⑸放射免疫試驗(RIA):具有高度敏感性和特異性。
2.檢測抗原系用免疫學方法檢測宿主細胞內的病原(速殖子或包囊)、在血清及體液中的代謝或裂解產物(循環抗原)。是早期診斷和確診的可靠方法。世界各地學者建立了McAb-ELISA以及McAb與多抗的夾心型ELISA法檢測急性患者血清循環抗原,其敏感度為能檢出血清中0.4μg/ml的抗原。
三皮內試驗以受染小白鼠腹腔液或雞胚液作抗原。常出現延遲性、結核菌素反應。可用作流行病學調查。目前套用不多。
預防
一控制傳染源控制病貓。妊娠婦女應作血清學檢查。妊娠初期感染本病者應作人工流產,中、後期感染者應予治療。供血管血清學檢查弓形蟲抗體陽性者不應供血。器官移植者血清抗體陽性者亦不宜使用。 二切斷傳染途徑勿與貓狗等密切接觸,防止貓糞污染食物、飲用水和
飼料。不吃生的或不熟的肉類和生乳、生蛋等。加強衛生宣教、搞好環境衛生和個人衛生。
預後:取決於宿主的免疫功能狀態以及受累器官。嚴重先天性感染預後多惡劣。成人免疫功能缺損(如有愛滋
病、
惡性腫瘤、器官移植等),弓形蟲病易呈全身播散性、預後亦差。單純淋巴結腫大型預後良好。眼部弓形蟲病常反覆反應。
 先天性弓形體感染
先天性弓形體感染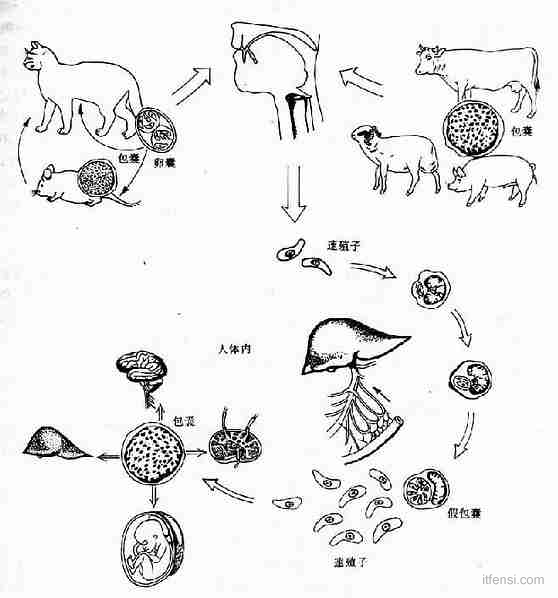
 先天性弓形體感染
先天性弓形體感染