簡介
食管下段癌及賁門癌切除術
Resection of Carcinoma at the Lower Part of Esophagus and at Cardia of Stomach
術前準備
1.食管高度梗阻者,術前3天沖洗食管。2.人院後即口服食管消炎藥。
3.加強營養,糾正水、電解質紊亂。
4.結腸移植者則按結腸癌準備。
手術步驟
1.切口:左胸後外側第7肋間或肋床切口。
2.左肺下葉向前上方牽開,於心包和胸主動脈之間縱行剪開縱隔胸膜。
3.用手指掏出食管下段,套以紗布條牽引。應儘量避免損傷對側縱隔胸膜。
4.探查病變。注意腫瘤的部位、大小;與前方有無浸潤;縱隔內有無淋巴結的轉移等。明確腫瘤可切除後,則應暫停對食管的游離。
5.於肝左葉和脾之間切開膈肌。切開時應妥善止血,同時避免損傷
膈神經。
6.探查腹腔臟器有無轉移,特別注意肝、脾及胃左動脈周圍淋巴結有無轉移。
7.打開胃結腸韌帶,逐一鉗夾、切斷、結紮胃網膜左動脈及胃短動脈。
8.游離胃小彎。於胰腺上緣分離出胃左動脈,鉗夾後切斷,近心端結紮並縫扎。 其周圍淋巴結均應清除。處理以上胃血管時,隨時注意,避免損傷胃大小彎側的邊緣血管弓。
9.距離腫瘤邊緣5cm以遠切斷胃。切面呈斜形,多保留胃大彎。
10.胃遠側端先用連續(或間斷)全層縫合,然後間斷漿肌層縫合。
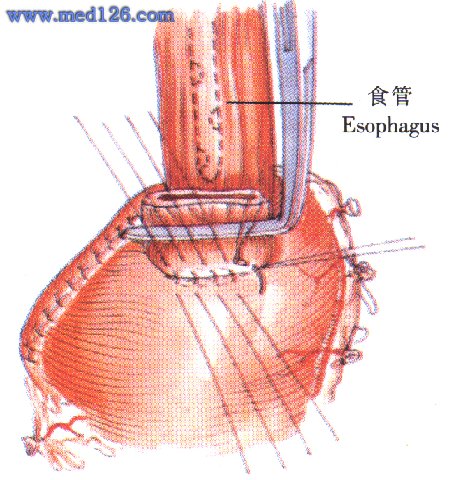
11.食管胃端側吻合:胃底前壁近大彎側和距腫瘤上緣5cm以遠處的食管,作為吻合平 面。第1排用細絲線間斷縫合食管後壁肌層與胃底前壁漿肌層5針,針間距0.3cm。全部縫完後再打結。
12.距此排縫線lcm處,對應於食管的寬度切開胃壁漿肌層,縫扎黏膜下血管。剪開黏膜,吸盡胃液。以同邊距剪開食管後壁肌層,其黏膜應多保留0.3cm。
13.第2排行間斷全層縫合。一般8~10針,針間距0.3cm,邊距0.5cm。要求兩緣黏膜整齊對攏。
胃管經吻合口送人胃,達幽門區。
14.第3排縫線自吻合兩端向中間邊剪除食管前壁邊行間斷全層內翻或外翻縫合。
15.最後間斷縫合食管肌層與胃漿肌層。一般5~7針,距上排縫線lcm。吻合口形成一套疊樣人工瓣膜,可減少術後的食物反流。
16.食管胃端端吻合:因胃大彎延展性極大,斷胃後,保留胃遠端大彎側切口3~4cm暫不縫合,作為胃作的吻合口。小彎側縫合後,殘胃自然呈管狀。食管與胃大彎行端 端吻合,方法與食管胃端側吻合相同。
17.粗絲線縫合膈肌,胃壁與膈肌切緣用細絲線間斷縫合固定,針距lcm。應注意勿損傷或壓迫胃壁血管弓。
18.沖洗胸腔,安置閉式引流管,放置抗生素,縫合切口。
術後處理
1.持續胃腸減壓,待腸蠕動恢復後拔除胃管,進少量流質。逐日增加至全量。
2.靜脈中補充水及電解質,加強營養支持。