疾病名稱
疾病分類
腎臟內科
診斷檢查
應注意與溶血尿毒綜合徵、
急進性腎小球腎炎、腎炎型腎病綜合徵、良性再發性血尿、遺傳性家族性腎炎,過敏性紫癜性腎炎、紅斑狼瘡性腎炎、泌尿
系統感染或病毒性腎炎鑑別。
臨床表現
本病的
臨床表現輕重不一,輕型可為亞臨床型,臨床症狀不
明顯,重者可為急性腎衰竭,嚴重
程度差別很大。病人大多有前驅
感染史,上呼吸道鏈球菌感染後
潛伏期為1-2周,皮膚鏈球菌感染者潛伏期為3-4周。輕者可無
明顯感染史,僅抗鏈球菌溶血素“O”滴度升高,而腎炎的程度也不
取決於前驅感染的嚴重程度。
典型症狀為前驅
感染後經1-3周無症狀
潛伏期而急性起病,表現為
急性腎炎綜合徵,主要有血尿、
蛋白尿、水腫、
少尿、高血壓及腎功能減退。
1.
血尿常為起病的第1個症狀,幾乎所有病人均有血尿,40%為肉眼血尿。尿色呈均勻棕色、混濁或呈洗肉水樣,但無血凝塊,酸性尿中可呈醬油樣棕褐色,持續1-2周,
鏡下血尿可持續1-6個月,少數病例可持續半年或更久,但絕大多數均
痊癒。
2.蛋白尿幾乎全部
患者均有
程度不同的蛋白尿,但多數低於3.0g/d,少數超過3.5g/d,常為非
選擇性蛋白尿。部分
患者就診時尿蛋白已轉至微量。
4.高血壓70%~80%
患者出現高血壓,多為輕、中度的血壓增高,偶可見嚴重的高血壓。一般
恢復較迅速,高血壓與水腫的
程度常平行一致,並且隨利尿消腫而恢復正常。若血壓持續升高2周以上且無下降趨勢者,表明腎臟病變較嚴重。
5.少尿多數
患者起病時尿量減少(<500ml/d),且伴一過性氮質血症,2周后尿量漸增,腎功能
恢復。
6.腎功能減退極少數由少尿
發展成無尿,尿素氮及血肌酐輕度升高,若尿素氮≥21.4mmol/L(60mg/L),肌酐≥352μmol/L(4.0mg/L),應警惕發生急性腎衰。
7.全身表現
患者常有疲乏、厭食、噁心、嘔吐、頭暈、頭痛,偶與
風濕熱並存。最輕的亞
臨床型
患者,僅出現
鏡下血尿,甚或尿檢也正常,僅血C3呈規律性
改變,急性期
明顯下降,6~8周
恢復。腎活檢有
典型病理
改變。疾病病因急性腎小球腎炎常於
感染後發病。其最常見的致病菌為β溶血性鏈球菌,偶見於葡萄球菌、肺炎球菌、傷寒桿菌、白喉桿菌及原蟲類如瘧原蟲、血吸蟲和病毒。
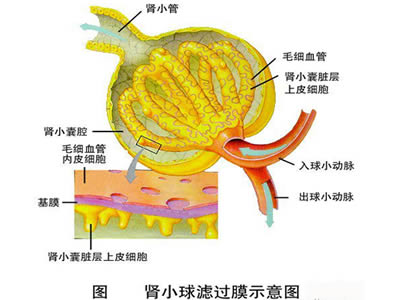 腎小球
腎小球臨床研究
臨床上以急性鏈球菌感染後
腎小球腎炎最為常見。AGN常見於咽部或皮膚A組β溶血性鏈球菌
感染後1~3周出現,極少繼發於其他感染(如葡萄球菌、肺炎球菌、C組鏈球菌、病毒或寄生蟲)。病理生理AGN確切發病機制尚不清楚,已知在急性期為
免疫複合物疾病,並以抗鏈球菌抗原的
抗體形成及
補體免疫複合物
覆蓋腎臟為標誌。AGN僅發生於A組β溶血性鏈球菌
感染後,後者稱為致腎炎菌株,
典型致腎炎菌株
抗體針對其細胞壁的抗原M型1、2、4、12、18、25、49、55、57、60。AGN被認為是由
免疫介導的免疫複合物性疾病,其證據有三:①前驅鏈球菌感染後的
潛伏期相當於首次感染後機體產生免疫的時間;②疾病早期循環免疫複合物陽性,血清
補體下降;③免疫螢光IgG、C3呈顆粒樣在
腎小球系膜區及
毛細血管襻
沉積。但如何引起進行性腎損害及最終
腎小球硬化的機制尚未清楚。
證據支持下述觀點:一種或多種與
腎小球結構具有
親和力的鏈球菌抗原,在鏈球菌
感染的早期植入腎小球內,接著10~14天后宿主
免疫反應產生的抗體與抗原結合,導致疾病的發生。最
可能的候選抗原包括:內鏈球菌腎病株相關蛋白(其抑制鏈激酶活性)和腎炎結合蛋白(致熱型外毒素B的前體)。雖然循環
免疫複合物的濃度與疾病的嚴重
程度不相關,但其在最初的原位免疫複合物形成,大量腎小球內免疫
沉積的發生,以及腎小球基底膜通透性的
改變中
可能起作用。
併發症
1.嚴重的循環充血和
心力衰竭由於水鈉瀦留,
臨床上可出現水
負荷過度徵象,如重度水腫、循環充血、心力衰竭、直至
肺水腫。主要表現為呼吸短促,不能平臥,胸悶及咳嗽,肺底濕囉音,心界擴大,肝大,心率加快,奔馬律等。早期出現的循環充血徵象,一般於1-2周內隨利尿作用得到相應的
緩解。
 蛋白尿
蛋白尿2.
高血壓腦病國內報導發生率5%~10%,一般血壓超過18.7/12kPa,同時伴有
視力障礙、驚厥、昏迷三項症狀之一者即可診斷。常表現為
劇烈頭昏、嘔吐、嗜睡、神志不清、黑朦,嚴重者有陣發性驚厥及昏迷。眼底
檢查常見視網膜小動脈痙攣、出血、滲出和
視盤水腫。
3.
急性腎功能衰竭發生率為1%~2%,表現為少尿或無尿,血尿素氮增高,不同
程度的高鉀血症及代謝性酸中毒等尿毒症
改變。
科學診斷
診斷:具有
典型臨床症狀的急性腎炎不難
診斷。其主要診斷依據為:
2.鏈球菌培養及血清學
檢查咽部或皮膚膿痂分泌物培養示A族溶血性鏈球菌陽性,血清補體下降,血清ASO增高,即可
確診本病。
臨床表現不
典型者,需根據
尿液檢查及血清補體
動態改變作出診斷。因90%急性鏈球菌感染後
腎小球腎炎均有低補體血症,所以,血清補體測定可作為評價急性腎炎的第一線檢測。
檢查方法
實驗室檢查
2.血液化驗常見正色素、正細胞性貧血,血紅蛋白一般在100~120g/L,主要與
水鈉瀦留、
血液稀釋有關,並與
尿毒症的
程度相平等。白細胞計數正常或增加,血沉急性期常增快。
腎功能檢查可見急性期
腎小球濾過率(GFR)下降,部分病人可有
明顯的氮質血症,血中BUN、Scr增高,也可出現
高血鉀、稀釋性低鈉血症、高氯性酸血症,血漿蛋白降低。嚴重者若少尿、無尿或呈急性腎功能不全時,可見顯著氮質血症,同時有代謝性酸中毒及電解質紊亂;但腎小管功能
改變輕微。
3.細菌學及血清學
檢查未經抗生素治療的
患者,約半數咽部或皮膚膿痂分泌物培養示A族溶血性鏈球菌陽性。約70%的
患者,血清抗鏈球菌溶血素“O”(ASO)的滴定度>400U。鏈球菌的菌體外抗原成分進入人體後,能
刺激機體產生相應的抗體。這種抗體可作為近期鏈球菌
感染的證據,常用的有抗鏈球菌溶血素“O”及“S”(ASO、ASS)、抗鏈球菌激酶、
玻璃酸酶、抗DNAM酶B。其中ASO廣泛套用於
臨床。於鏈球菌
感染後3周滴度上升(>1∶200),3~5周達高峰,以後逐漸下降,6個月內約有半數
恢復正常。
膿皮病後腎炎血清ASO、anti-DPNase效價低,抗玻璃酸酶(ASH)及anti-DNase的陽性率較高。
補體水平測定可見大多數
患者補體C3及CH50備解素下降,C3<0.8mg/ml,病後6~8周多能
恢復正常。如補體持續下降而不
恢復正常,則應懷疑是系膜
毛細血管性腎炎或其他
系統性疾病(SLE等)。部分病例循環免疫複合物(CIC)測試陽性及
冷球蛋白血症。血中
纖維蛋白原、第Ⅷ因子和胞質素活性增高。
4.
血生化檢查對存在重度水腫和大量蛋白尿的
患者,應進行血漿
總蛋白、白蛋白/球蛋白比率、血膽固醇、三醯甘油及脂蛋白的測定,以確定是否存在低蛋白血症和高脂血症。
6.肝功能及B肝病毒
感染標誌物檢測除外B肝性腎炎。
其他輔助檢查
1.腹部X線平片可見腎影正常或增大。
2.胸部X線照片心臟可正常或輕度
增大,常伴有肺充血的現象。
3.腎活檢
(1)光鏡下
腎小球增大,細胞成分增多,血管襻肥大,內皮細胞腫脹,系膜細胞及系膜基質增生,
毛細血管有不同
程度的阻塞。此外常伴有滲出性炎症,可見中性粒細胞浸潤。由於增生、滲出的
程度不同,輕者僅有部分系膜細胞增生;重者內皮細胞也增生,並可部分甚至全部阻塞
毛細血管襻;更嚴重者形成
新月體。
臨床表現為急進過程者則有廣泛
新月體形成。
 B超檢查
B超檢查(2)電鏡
檢查:於上皮下可見本病
典型的駝峰
改變(即上皮下有細顆粒的電子緻密物
沉積)。駝峰一般於病後6~8周消失。
(3)
免疫螢光
檢查:沿
毛細血管襻及系膜區可見瀰漫顆粒狀的IgG、C3、備解素及纖維蛋白相關抗原沉著,偶見IgM、IgA、C1q、C4等沉著。本病腎活檢的指征是:①少尿1周以上或進行性尿量減少伴腎功能惡化,有急進性腎炎的
可能者;②起病後2~3個月病情無好轉,仍有高血壓、持續的低補體血症者;③
急性腎炎綜合徵伴腎病綜合徵者。鑑別診斷1.全身
感染性發熱疾病各種感染引起發熱時,腎血流量及
腎小球通透性可增加,也可出現一過性
蛋白尿,此種
改變於
高熱、感染的
早期發生,退熱後尿液即
恢復正常,無
急性腎炎綜合徵的其他症狀。
(1)系膜
毛細血管性腎炎:起病過程與本病相似,但低補體血症持續時間較長,且此病無自愈傾向,大量蛋白尿與持續低補體血症是本病特點。腎活檢可明確鑑別診斷。
(2)
急進性腎炎:起病與急性腎炎相似,但症狀更重,多呈進行性少尿、
無尿、病情急驟
發展,很快出現腎功衰竭,腎活檢可及時確診並與本病相鑑別。
(3)IgA腎病:多於急性上
呼吸道感染後1~3天內出現
血尿,或伴蛋白尿,血清補體正常,血IgA水平可升高,病情易反覆發作。
3.慢性
腎小球腎炎急性發作此類
患者既往常有腎臟病和類似發作史,
感染後迅速發病,無
潛伏期,多伴有貧血、持續高血壓及腎功能不全。B超
檢查示兩
腎臟縮小。
治療方案
清除感染病灶
青黴素10d左右,對
青黴素過敏者可用紅黴素或頭孢菌素類。有局部膿腫者應即行手術引流。
急性期限制入水量
按無形失水[350ml/(m2.d)]加每日尿量及每日異常丟失量(吐、瀉等)計算。鼓勵進食,低鹽、低蛋白,以碳水化合物為主。
高血壓及高血壓腦病
輕症高血壓臥床休息,口服利血平每次0.02~0.03mg/kg,加用利尿劑雙氫氯噻嗪1~2mg/(kg.d),測血壓1/4~6h,控制血壓在安全範圍[舒張壓<12kPa(90mmHg),收縮壓<18.6kPa(140mmHg)]。舒張壓>12kPa(90mmHg)的重症病例,用利血平0.07mg/kg(每次不超過2mg),口服或靜注、肌注1/8~12h。應同時用肼酞嗪0.1mg/kg,肌注或緩慢靜注,或0.5mg/kg口服,如2~3h內降壓有效,可酌情重複使用,但利血平勿連用3次以上。如出現高血壓病驚厥時,可用二氮嗪5~10mg/kg快速靜注,或甲基多巴10~20mg/(kg.d)靜注,或甲基多巴20~40mg/(kg.d),分4次口服;或與雙氫氯噻嗪2.5mg/(kg.d)及肼酞嗪2~4mg/kg聯用,分3次服,以代替注射用藥,使血壓降至安全範圍;亦可用硝普鈉1~2μg/(kg.min),如將硝普鈉5~20mg加於10%葡萄糖液100ml中靜滴,兒童約10滴/min,依降壓效果調節速度。滴注過程中經常觀察血壓,若血壓降至正常,則即應停藥。
急性心功能不全
驟發
左心衰竭
肺水腫者,主要限制液體和鈉量。控制高血壓,利尿,降低
血容量。
吸氧通過50%~75%乙醇後吸入,
嗎啡鎮靜(但呼吸衰竭、昏迷、休克時禁用);套用血管擴張劑如酚妥拉明+
阿拉明。酚妥拉明0.5~1mg/kg,
阿拉明為酚妥拉明的半量,肌注或溶於10%葡萄糖10ml中靜脈緩注。也可使用硝普鈉靜注。強心藥可選用速效強心劑毒毛旋花子甙K或毛花甙丙。利尿劑可用利尿酸鈉0.5mg/kg,1~2/d,或呋塞米(速尿),1mg/kg,靜注或肌注,1~2/d。
急性腎功能不全
開始階段無
明顯浮腫、高血壓或心衰的患兒可用利尿合劑(咖啡因250mg,維生素C3000~4000mg、氨茶鹼125mg、普魯卡因300mg、10%~25%葡萄糖液500ml),劑量每次10ml/kg,2h內滴完;或甘露醇每次0.5g/kg,靜脈緩注。浮腫
明顯或高血壓、心衰者用呋塞米每次1~2mg/kg,靜注,如效果不明顯可酌情重複2~3次。持續無尿者除嚴格控制液體入量,保持體重下降100~200g/d外,分別情況採取以下措施:
(1)高鉀血症的處理:①禁用含鉀食物、藥物和庫存血。②正規胰島素0.15U/kg,葡萄糖0.5g/kg,二者混合液,於2h內靜滴。③10%葡萄糖酸鈣0.5~1ml/kg,稀釋1倍後於10~15min內靜脈緩注。④5%碳酸氫鈉3~5ml/kg,靜滴。⑤血鉀在7mmol/L以上應考慮腹膜透析或血液透析。
(2)控制氮質血症與糾正酸中毒:①供給足夠熱能,減少組織分解代謝,禁輸水解蛋白,可用同化激素,如苯丙酸諾龍每次12.5~25mg,肌注,每2d一次。②血pH<7.2有
酸中毒表現時,可慎用5%碳酸氫鈉5ml/kg以
緩解症狀;血pH≥7.2無
臨床表現者,不必給碳酸氫鈉治療。③血尿素氮≥5.6mmol/L,內生肌酐清除率降低,肌酐、肌酸增高,血鉀過高,血磷高至3.55mmol/L,或水
負荷過重時均應腹膜透析或血液透析。
流行病學
在西方已開發國家,
急性腎小球腎炎的發病率占全部
腎小球疾病的10%~15%,且在逐漸降低。但在衛生條件較差的非洲及某些亞洲國家,該病卻是原發性腎臟疾病較常見的組織學類型。中國北方病人約70%以上發生於
呼吸道鏈球菌
感染後,以春、冬季多見;南方多於夏季患
膿皰病之後發生。①年齡:任何年齡段都可發病,2~12歲的兒童最常見。年齡小於2歲的患者罕見(<5%),40歲以上亦較少,5%~10%。②性別:男性
發病率與女性之比2∶1。③遺傳:人類白細胞抗原(HLA)與急性鏈球菌感染後
腎小球腎炎之間的聯繫至今仍無定論。研究表明,僅DR4常見於一些無血緣關係的該病
患者。據報導,DR1與該病有關,而有Bw48和DRw8的人對本病相對不易感。
預防措施
本病是一種
自限性疾病,尚缺乏特效療法,雖然預後較差,但非不治之症。現有許多藥物可用於治療本病,但療效尚有爭議。休息和對症治療對
臨床痊癒至關重要。急性期主要是預防和治療
水鈉瀦留,
控制循環血容量,保持水和電解質平衡,以減輕症狀,防治嚴重併發症(
心力衰竭、急性腎衰、
高血壓腦病)的發生,去除加重腎臟病變的因素,促進腎臟功能的修復。
1.休息急性期必須臥床
休息,待肉眼血尿消失,水腫消退,血壓
恢復正常,方可逐步增加活動量,3個月內宜避免較重的體力活動。
2.飲食給予含豐富維生素的低鹽飲食,保證充足熱量。適當補充優質蛋白質(含必需胺基酸的蛋白質,如牛奶、雞蛋等)飲食,蛋白質入量應保持在1g/(kg?d)。對有氮質血症者,應限制
蛋白質入量,每天約0.6g/kg即可。此類病人應限制含鉀食品。水腫、高血壓
患者應無鹽或低鹽飲食,直至利尿開始,重度水腫伴尿少者,應限制入水量。
 血尿
血尿3.
感染灶的治療急性腎炎的治療中,一般主張套用
青黴素或大環內酯類等針對鏈球菌的抗生素,尤其是細菌培養陽性時,更應積極套用抗生素,預防病菌傳播。多數學者仍主張即便培養結果陰性,也應選用青黴素、羅紅黴素等藥物,一般使用2周或直到治癒。更有人主張治癒後繼續抗
感染治療渡過冬季,一方面控制隱蔽的病灶,另一方面可預防其他細菌或鏈球菌非腎炎菌珠引起新的感染,避免腎炎加重而影響腎功能。對於病症遷延2~6個月以上,病情反覆不愈,且扁桃體病灶
明顯者,可以考慮進行
扁桃體切除術。
4.對症治療
(1)利尿消腫:急性腎炎的主要病理生理變化為水鈉瀦留,
細胞外液量增加,導致
臨床上水腫、高血壓、循環
負荷過重乃至心、腎功能不全等併發症,套用利尿藥不僅達到消腫利尿作用,且有助於防治併發症。
①輕度水腫:無
明顯腎功能損害,無漿膜腔積液(
胸腔積液、腹水者)。常用噻嗪類利尿藥,如
氫氯噻嗪25~50mg,1~2次/d。此類利尿藥作用於遠端腎小管,但當GFR為25ml/min時,常不能產生利尿效果,此時可用襻利尿藥。
②中度水腫:伴有腎功損害及少量漿膜腔積液,先用噻嗪類利尿藥,如氫氯噻嗪25~50mg,1~2次/d。但當GFR為25ml/min時,可加用襻利尿藥,如呋塞米(速尿)及依他尼酸(利尿酸),
呋塞米(速尿)20-40mg/次,1~3次/d,如口服效差可肌內注射或靜脈給藥,30min起效,但作用短暫,可重複使用。此二藥在
腎小球濾過功能嚴重受損、
肌酐清除率5~10ml/min時,仍有利尿作用。應注意大劑量可致聽力及腎臟的嚴重損害。
③重度
水腫:當每天尿量<400ml,有大量胸腔積液、腹水伴腎功能損害,(甚至急性腎衰竭)及高血壓、心衰等併發症時,立即套用大劑量強利尿藥,如呋塞米(速尿)60~120mg緩慢
靜脈推注,但劑量不能>400~1000mg/d,因該藥劑量過大,並不能增加利尿效果,反而使不良反應
明顯增加,導致不可逆性耳聾。如利尿效果仍不理想,則應考慮血液淨化療法,如
血液透析或腹膜透析,而不應冒風險用過大劑量的利尿藥。
④其他利尿脫水藥:汞利尿藥可有腎實質損害,滲透性利尿藥如甘露醇,可增加血容量,加重心腦血管意外發生,還有誘發急性腎衰竭的潛在危險;保鉀利尿藥可致血鉀升高,尿少時不宜使用。而對有高尿酸血症者,應慎用利尿藥。此外還可套用血管解痙藥,如
多巴胺,以達利尿目的。
5.降壓藥的套用血壓不超過18.7/12kPa(140/90mmHg)者可暫時觀察。若經休息、限水鹽、利尿而血壓仍高者,應給予降壓藥。可根據高血壓
程度、起病緩急,選用以下降壓藥物:
(1)肼屈嗪(肼苯達嗪):此藥能
擴張阻力血管,減輕心臟後
負荷。口服劑量為25mg,2次/d,肌注每次0.15mg/kg,每12~24小時1次;靜注每次0.15mg/kg,每30~90分鐘重複1次,最大劑量為每天1.7~3.6mg/kg,好轉後改為口服,靜注可立即生效,20~40min達最高峰,降壓作用維持4~12h。其主要副作用有頭痛、心率加快、胃腸
刺激。
(2)鈣通道阻滯藥:如
硝苯地平(硝苯吡啶),通過阻斷
鈣離子進入細胞內,而干擾血管
平滑肌的興奮-收縮耦聯,降低外周
血管阻力而使血壓下降,並能較好地維持心、腦、腎血流量。口服或舌下含化吸收良好,每次10mg,20min血壓下降,1~2h作用達高峰,持續4~6h,與β-受體阻滯藥合用可提高療效,並可減輕其引起的
心率加快。本藥半衰期短,需多次用藥。現
臨床套用廣泛且效果良好的多種長效製劑如氨氯地平、非洛地平(波依定),可酌情選用。
(3)
血管緊張素轉換酶抑制藥:通過抑制血管緊張素轉換酶Ⅰ的活性,而抑制
血管緊張素擴張小動脈,適用於腎素-血管緊張素-醛固酮
系統介導的高血壓,也可用於合併心力衰竭的
患者,常用藥物為卡托普利(巰甲丙脯酸),口服25mg,15min起效,對腎素依賴性高血壓效果更好。
(4)α1-受體阻滯藥:哌唑嗪(prazosin)具有血管擴張作用,能減輕
心臟前後負荷,宜從小劑量開始,逐漸加量,副作用有
直立性低血壓,口乾、眩暈和乏力等。
(5)
二氮嗪(低壓唑,氯苯甲噻二嗪):為非利尿的噻嗪類衍生物,對嚴重的高血壓或發生
高血壓腦病者可迅速降壓,且維持時間較長,不需連續滴注,套用較方便。成人50~100mg,快速靜注(10~15min注射完畢),1~2min起作用,2~5min作用最強,持續4-12h,為防止
水鈉瀦留,每次注射前30~60min先靜注速尿0.5~1mg/kg(因與速尿合用
可能出現
直立性低血壓,有心絞痛、心衰
患者忌用)。無效可30min後重複套用。降壓效果與劑量和注射速度有關,快速靜注足量藥物,能獲得充分的降壓效果。副作用是
水鈉瀦留、血糖升高。
(6)硝普鈉:用於嚴重高血壓
患者。用量以1μg/(kg?min)速度持續靜脈點滴。數秒內即起作用。常以5~20mg溶於100ml葡萄糖液中
靜脈點滴,先從小劑量開始,依血壓情況調節滴速。此藥的優點是作用快,療效高且毒性小,既作用於
小動脈的阻力血管,又作用於靜脈的
容量血管,能降低
外周阻力而不引起
靜脈回流增加,故尤適用於心力衰竭的患者。藥品應新鮮配製,輸液瓶以黑紙包裹避光。
6.嚴重併發症的治療
(1)急性循環充血性狀態和急性
充血性心力衰竭的治療:嚴格臥床,限制鈉、水入量。使用強利尿藥,發生心衰時,可用地高辛或毒毛花苷K,危重
患者可採用輪流束縛上下肢或靜脈放血(每次150~300ml),以減少靜脈血液回流,減輕心臟負擔和肺淤血。
酚妥拉明(rigitin)或硝普鈉可減輕
心臟前後負荷,保守治療無效時,可採用腹膜透析或
血液濾過脫水治療。
(2)
高血壓腦病的治療:採用上述藥物積極降壓治療,首選硝普鈉劑量為5mg加入10%葡萄糖液100ml中
靜脈滴注。4滴/min開始,用藥時應監測血壓,每5~10分鐘測血壓1次,根據血壓變化情況調節劑量,最大15滴/min,為1~2μ/(kg?min),每天總劑量<100μg/kg,用藥時應避光,應在4h內
靜脈滴注完畢,如配製藥液>4h,則應重新配製。用藥後如病人
高血壓腦病緩解,神志好轉,停止抽搐,則應改用其他降壓藥維持血壓正常。因
高血壓腦病可致生命危險,故應快速降壓,爭分奪秒。
硝普鈉起效快,半衰期短,1~2min可顯效,停藥1~10min作用消失,無
藥物依賴性。但應注意硝普鈉可產生硫氰酸鹽代謝產物,故靜脈用藥濃度應低,滴速應慢,套用時間要短(<48h),並應嚴密監測血壓,因如降壓過度,可使有效循環血容量過低,而致腎血流量降低,引起腎功能損害。搶救急性腎炎並發
高血壓危象,用硝普鈉療效可靠、安全,且副作用少。伴腦水腫時,宜採用強利尿藥及脫水劑。降低顱內壓和脫水治療應選用20%甘露醇,每次5ml/kg,靜脈注射或
靜脈滴注;地塞米松每次0.3~0.5mg/kg(或5~10g/次),每6~8小時1次靜脈滴注;呋塞米每次1mg/kg靜脈滴注,每6-7小時1次脫水利尿;如有驚厥要注意對症止痙,持續抽搐者,可用鎮靜藥如地西泮(安定)每次0.3mg/kg,總量不超過10~15mg靜脈注射;或給水合氯醛保留灌腸或
苯巴比妥肌注,並可輔以給氧。
中醫療法
中醫療法中國中醫理論認為,本病急性期有風寒證、風熱證、濕熱證及
寒濕證;
恢復期有陰虛邪戀、氣虛邪戀。可根據病史、水腫及全身症狀加以
辨證施治,急性期的治療原則,以祛邪為旨,宜
宣肺利水,
清熱涼血,解毒利濕;
恢復期則以扶正兼祛邪為主,具體分證論治如下:
急性期
①風寒證:表現水腫自
眼瞼開始迅速波及全身,以頭面部腫勢為著,皮色光亮,尿少色赤,微惡風寒或伴發熱,骨節酸痛,鼻塞咳嗽,或有氣短,舌淡苔薄白,脈浮緊。治法主方疏風散寒,通陽利水。方藥運用常用藥:麻黃、杏仁、防風、
桂枝、茯苓、豬苓、澤瀉、白朮、車前子等。咳嗽氣短,加葶藶子、蘇子、射干、桑白皮等;外寒證
明顯、骨節酸楚疼痛,加羌活、蘇葉;血壓升高明顯,去麻黃,加鉤藤、牛膝、夏枯草;風寒兼有鬱熱,
②風熱證:表現突然頭面
眼瞼水腫,發熱,汗出,口乾或渴,咽喉腫痛,尿少而赤,
舌質紅,苔薄黃,脈滑數或浮數。治法主方疏風清熱,利水消腫。方藥運用:常用藥:金銀花、連翹、牛蒡子、桔梗、白茅根、車前草、生麻黃、生石膏、
澤瀉、甘草等。咽紅咽痛
明顯,加板藍根、山豆根、黃芩;高熱口渴,重用生石膏加蘆根;頭痛加鉤藤、菊花;心煩加梔子;血尿嚴重加大小薊、茜草、
仙鶴草以
涼血止血。
③
熱毒證:表現全身水腫,尿少色赤,皮膚瘡毒或咽喉腫爛,口苦口渴,心煩,或有發熱,大便秘結,舌紅苔黃,脈滑數或浮數。本證多因皮膚瘡毒癰腫或咽喉紅腫、腐爛、化膿而發,以全身腫、
小便短赤、大便秘結、口苦口渴、心煩、舌紅苔黃為特點。治法主方為清熱解毒,利濕清腫。方藥運用:常用藥:金銀花、野菊花、紫花地丁、
蒲公英、白花蛇舌草、黃芩、白芭根、玉米須、
土茯苓等。水腫
明顯加浮萍、豬苓、車前草
清熱利濕;血尿重者加小薊飲子以
涼血止血;瘡毒糜爛加苦參、黃連、蒼朮;皮膚
濕疹加苦參、白蘚皮、地膚子;大便秘結加生大黃;口苦心煩加龍膽草、梔子;咽喉腫爛加山豆根、馬勃。
④
濕熱證:本證常見於病程中期、晚期,水腫減輕或消退之後,也可見於水腫持續階段。以
血尿、頭身困重、脘悶納呆、口苦口粘、大便不爽、舌紅苔黃膩為特點。治法主方為
清熱利濕,
涼血止血。方藥運用:常用藥:黃芩、滑石、豬苓、
白蔻仁、小薊、炒蒲黃、淡竹葉、當歸、梔子。
小便赤澀加白花蛇舌草、石葦、金錢草;頭痛眩暈加鉤藤、菊花;皮膚瘡毒去白蔻仁,加蒲公英、紫花地丁;口苦口粘,加茵陳、龍膽草。
⑤
寒濕證:表現全身水腫,以肢體及腰以下腫為著,伴身重睏倦,脘悶納呆,小便短少混濁,舌淡苔白膩,脈沉緩。本證多見於體質虛弱或久居水濕環境者,以
腰以下腫甚,身困納呆等濕困脾土症狀為特點。治法主方為通陽利水,滲濕消腫。方藥運用:常用藥:
白朮、桂枝、茯苓皮、豬苓、浮瀉、桑白皮、大腹皮、陳皮、生薑皮等。上半身腫甚而咳喘者,加麻黃、杏仁、蘇子宣肺平喘;脘悶腹脹,去桑白皮,加厚朴、川椒、防己;身寒肢冷,脈沉遲加附子、乾薑。
恢復期
(症狀消失,僅尿檢異常)此期為正氣漸虛,余邪留戀階段,尤
恢復早期常以濕熱留戀為主。多數人主張以驅邪為主,芳香化熱、清熱利尿是主要治則。
陰虛邪戀,滋陰補腎,兼清餘熱。
護理方式
1.按
兒科一般護理常規及腎臟病護理常規,有心衰者按心臟病護理常規施行。
2.臥床休息,至少3周。血壓較高或有心衰者應嚴格靜臥至水腫完全消失,心臟、血壓及腎功能完全
恢復正常時為止。
3.注意尿量及顏色,注意呼吸、血壓、脈搏,有呼吸困難時吸氧。有頭痛、眼花、嘔吐、呼吸急促、面色蒼白、煩躁不安、尿少等情況時,應即時報告醫師。
4.按醫囑給予飲食,有
明顯尿少、浮腫或高血壓時,應限制鈉鹽及蛋白量。
5.注意口腔衛生,每次食後清潔口腔。
6.準確記錄出入量至浮腫消失、尿量正常為止。
出院標準及隨訪:
水腫消失,血壓及血沉正常,尿量及尿常規正常或僅有微量蛋白、偶見紅細胞且穩定已2周者可出院。定期門診複查全身情況、血壓、尿常規,必要時複查腎功能,需行扁桃體手術者,可在
恢復期第3~4月進行。
用藥安全
忌用食物:鹹菜、鹹蛋、醬菜、腐乳、饅頭(加蘇打或鹼)、海魚、
公雞、豬頭肉、鵝、菠菜、辣椒、胡椒、芥末、咖啡。
宜用食物:清淡、低蛋白、少鹽、葡萄糖、蔗糖、蠶豆、赤小豆、冬瓜、西瓜、薺菜、馬蘭頭、菊花腦、烏龜、黃瓜、豬腎、綠豆、大蒜、鯉魚、絲瓜、倭瓜、茄子。
 新鮮蔬菜
新鮮蔬菜急性腎炎飲食中蛋白質的攝入應根據病情而定。發病初期,應限制蛋白質的攝入量,當病情好轉時,飲食中的蛋白質可逐漸增加至正常攝取量。
補充足夠的
維生素,多吃新鮮蔬菜、水果等鹼性食物,以調節體內酸鹼平衡,有利於機體
恢復健康。在急性腎炎的早期,有浮腫、
少尿、高血壓或心力衰竭時,要嚴格限制鹽和水的攝入。待浮腫減輕,尿量、血壓
恢復正常後,可進低鹽飲食;待浮腫完全消失,就可逐漸過渡到正常飲食。
 腎小球
腎小球 蛋白尿
蛋白尿 B超檢查
B超檢查 血尿
血尿
 腎小球
腎小球 蛋白尿
蛋白尿 B超檢查
B超檢查 血尿
血尿