動脈硬化、肝硬化、糖尿病、惡性腫瘤、尿毒症、褥瘡潰瘍和新生兒等易發生厭氧菌敗血症。入侵途徑以胃腸道及女性生殖道為主,其次為褥瘡潰瘍和壞疽。
疾病描述,臨床表現,臨床特點,疾病病因,發病機制,診斷檢查,診斷依據,疾病預防,臨床資料,預後說明,
疾病描述
厭氧菌占敗血症致病菌的7%—20%。動脈硬化、肝硬化、糖尿病、惡性腫瘤、尿毒症、褥瘡潰瘍和新生兒等易發生厭氧菌敗血症。入侵途徑以胃腸道及女性生殖到為主,其次為褥瘡潰瘍和壞疽。主要致病菌為脆弱類桿菌,由胃腸道入侵者,血培養常反覆多次陽性,且為多數菌感染;由女性生殖道入侵者,血培養多次陽性者少見,但亦常為混合感染。
臨床表現
常與需氧或兼性厭氧者大致相似,但也有其某些特點,如:高膽紅素血症,血清總膽送戶高出正常數的10倍以上。黃疸發生率10%—40%甚至更高。並發血栓性靜脈和遷徙性膿腫或感染為本菌敗血症的另一特點。此外易並發肺炎,嬰幼兒患者發生率尤高。 厭氧菌敗血症
厭氧菌敗血症
 厭氧菌敗血症
厭氧菌敗血症臨床特點
厭氧菌正常存在於人類口腔、腸道、泌尿道及生殖道中,人體對厭氧菌感染的防禦是組織中正常氧化還原 電勢。當皮膚黏膜破損時厭氧菌易於入侵,如有組織缺氧壞死,則氧化還原電勢下降,細菌易於生長繁殖而擴散。厭氧菌產生的外毒素可導致溶血、黃疸、發熱、血紅蛋白尿、腎功能衰竭等;所產生的肝素酶可使肝素降解而促凝,有利於膿毒性血栓形成、脫落後致遷徙性病灶。厭氧菌常從腸道的腫瘤、憩室炎,女性生殖道、褥瘡潰瘍壞疽處入侵,從腸道入侵者多為脆弱擬桿菌。從生殖道入侵者也可為厭氧鏈球菌。厭氧菌常與其他需氧菌同時感染。臨床表現毒血症狀重,可有高熱、黃疸、休克、擴散性血管內凝血、遷徙性病灶、膿毒性血栓性靜脈炎、心內膜炎等。病變組織有髒而臭的分泌物,含有氣體,並可有假膜形成。 厭氧菌敗血症
厭氧菌敗血症
 厭氧菌敗血症
厭氧菌敗血症疾病病因
發病機制
1.人體因素:機體防禦免疫功能缺陷是敗血症的最重要誘因。健康者在病原菌入侵後,一般僅表現為短暫的菌血症,細菌可被人體的免疫防禦系統迅速消滅,並不引起明顯症狀;但各種免疫防禦功能缺陷者(包括局部和全身屏障功能的喪失),都易誘發敗血症。
2.細菌因素:金葡菌可產生多種酶和外毒素,其中起主要致病作用的有血漿凝固酶、α—溶血毒素、殺白細胞素、腸毒素(A—E,以A型多見)、玻脫性毒素、紅疹毒素等可導致嚴重的敗血症;近年來分離到的腸毒素F,與中毒性休克綜合徵(TSS)的發生有關。格蘭陰性桿菌所產生的內毒素能損傷心肌和血管內皮,激活補體系統、激肽系統、凝學與纖溶系統,以及交感腎上腺脊質系統,ACTH/內啡肽系統等,並可激活各種血細胞和內皮細胞。產生多種細胞因子(如TNF—α,IL—1,IL—6、IL—8等各種細胞因子,其中TNF—α在病理勝利改變中起關鍵性作用),炎症介質、心血管調節肽等,導致微循環障礙、感染性休克等。銅綠假單胞蛋白質合成抑制物,如蛋白酶、殺白細胞素、磷脂酶C及外毒素A等,後者是一很強的蛋白質合成抑制物,可引起組織壞死;外毒素A和彈性蛋白酶同時存在時,其毒力最大,肺炎球菌致病主要依賴其,後者有抗吞噬作用;常可產生溶血毒素和神經氨酸酶。肺炎克雷伯桿菌等亦具有,有節抗吞噬和體液中殺菌物質的作用。病理變化病原菌的毒素可引起組織和臟器細胞變形,可發生水腫、壞死和脂肪變形。毛系血管損傷造成皮膚和年末淤點和皮疹。病菌引起的遷徙性多見於肺、肝、腎、骨、皮下組織等處,可並發心內膜炎、腦膜炎、骨髓炎等。單核—吞噬細胞增生活躍,肝脾均可增大。 厭氧菌敗血症
厭氧菌敗血症
 厭氧菌敗血症
厭氧菌敗血症診斷檢查
1.血象 血細胞總數增多,一般在(10—30)×109/L,中性粒細胞百分比增高,可出現明顯核左移及細胞內中毒性顆粒,嗜酸粒細胞減少或消失。機體反應性較差者及少數革蘭陰性桿菌敗血症患者的白細胞總數可正常或偏低,但中性粒細胞數仍增多。
2.病原學檢查以血培養最為重要,應在抗菌藥物套用前及寒戰、高熱時進行、並宜多次反覆送驗、每次採血量新生兒和嬰兒為5ml,年長兒和成人為10ml。有條件者宜同時作厭氧菌和真菌培養。已採用抗菌藥物的病例宜於培養基中加入硫酸鎂、β—內醯胺酶、對氨苯甲酸等以某些抗菌藥物,或用血塊培養法以提高陽性率。骨髓培養的陽性率較血培養者為高。以膿液、腦脊液、胸腹水液、淤點擠野等塗片檢查和培養,亦有檢出病原菌的機會。分離得病原菌後敏實驗,以測定最低抑菌濃度(MIC),供選用抗菌藥物參考。必要時測量最低殺菌濃度(MBC),血清殺菌實驗也有重要參考意義。一般培養基上無細菌生長,疑有L—型細菌敗血病時,應作高滲鹽水培養。真菌生長緩慢,培養陽性率亦較低。乳膠凝集實驗測定抗原或相應抗體(用於隱球菌病),以及病理組織檢查等均有助於診斷。厭氧菌分離培養至少也需1周,不能及時為臨床治療提供細菌學依據。近年已開展氣相色譜法、離子色譜法等快速診斷技術。色譜法也能在1小時內對林裝標本做出有無厭氧菌的診斷,便於指導用藥。免疫螢光法快速、敏感,且能特異地鑑定厭氧菌;其他尚有免疫酶表組化快速鑑定產氣莢膜梭菌等,對早期診斷有良好效果。 厭氧菌敗血症
厭氧菌敗血症
 厭氧菌敗血症
厭氧菌敗血症3.其他檢查鱟溶解物實驗(LLT)可檢測血清等標本中革蘭陰性桿菌的內毒素,但不能鑑別為何種病原菌,對診斷革蘭陰性敗血症有一定幫助。病程中如出現心、肝、腎等臟器損害,或休克、DIC等時,應作相應檢查。化膿性關節炎在發病2周后X線檢查才有所發現。
診斷依據
疾病預防
加強衛生期保健工作,產前應進行引導分泌物檢查,如培養發現B群溶血性鏈球菌應及時治療,以免新生兒受染。對新生兒室、燒傷病房及因白血病接受化療者或骨髓移植者宜採取防護性隔離,防止耐藥金黃色葡
萄球菌及銅綠假單胞菌等醫院內感染的發生。慢性金黃色葡萄球菌帶菌的醫護人員應暫調離並並給予治療,有明顯或隱匿的感染灶者須及時治療。對留置體內的導管應定期更換,如有感染須及時去除,同時給予針對抗菌藥物的治療。疥、癰等皮膚感染切忌擠壓。合理使用腎上腺皮質激素和抗生素,使用期間嚴密觀察口腔消化道、呼吸道、尿道等處有無真菌感染,如有發生,須及時處理。對糖尿病、慢性肝病、白血病等易導致感染的慢性疾病宜積極治療,儘量預防感染。對中性粒細胞減少者和其他免疫缺陷者預防性口服抗菌藥物(包括抗真菌藥物),可明顯降低感染的發病率。醫務人員須嚴格執行消毒隔離制度及操作規程,勤洗手,儘量套用一次並使用的醫療用品,是減少醫院內感染敗血症的重要措施。 厭氧菌敗血症
厭氧菌敗血症
 厭氧菌敗血症
厭氧菌敗血症臨床資料
男12例,女8例;年齡18~64歲,平均32歲。病因:膽道系統感染、梗阻6例,腹部損傷4例,胃腸穿孔5例,女性生殖器感染3例,股深部膿腫2例。本組經血液、膿液培養18例;其中,查出脆弱類桿菌11例次,厭氧性球菌5例次,梭狀芽胞菌屬4例次。局限性病灶中有腐敗臭味,氣體形成,未作血液、膿液培養2
例。治療 首選甲硝唑〔1〕,用量成人為500mg,隔8h1次,連用1周,同時,聯合套用對厭氧菌有抗菌活性的抗生素,如氯黴素、克林黴素(clindamycin)、頭孢菌素類、利福平等,也可選用甲硝唑加先鋒黴素Ⅴ或甲硝唑加菌必治等。本組聯合用藥16例,占80%。在處理原發病灶時,亦可以用甲硝唑沖洗;本組經腹腔沖洗18例,深部膿腫切開引流沖洗2例。 厭氧菌敗血症
厭氧菌敗血症
 厭氧菌敗血症
厭氧菌敗血症結果 本組術後48h內寒戰、高熱、中毒症狀明顯改善(優)17例(占85%),術後中毒症狀在72h改善(良)2例(占10%),中毒症狀在1周內控制(差)1例(占5%)。
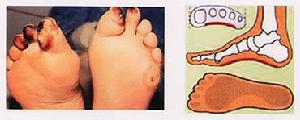
血管內凝血(DIC),應首先診斷為厭氧菌敗血症,並取血液、膿液作厭氧菌培養。尤其是壞死性膽囊炎、化膿性膽管炎、腹部和腸道損傷以及免疫功能低下引起的敗血症症狀時,務必要重視有厭氧菌敗血症的存在。在診斷困難、難以確診時,可行血液常規檢查並行需氧菌培養;若為陰性,且抗需氧菌治療效果不佳或無效的情況下,也應診斷為厭氧菌敗血症。對厭氧菌敗血症,應早期診斷。對引起厭氧菌敗血症的病因,要有充分認識,積極處理原發病灶,早期、足量、聯合用藥,並採取靜脈用藥、腹腔沖洗、局部沖洗相結合的治療方法。 厭氧菌敗血症
厭氧菌敗血症
 厭氧菌敗血症
厭氧菌敗血症預後說明
影響預後的主要因素為患者年齡,營養狀況,病原菌對抗菌藥物的敏感度,以及治療開始的早晚和是否徹底等。一般說來,年齡越小,營養狀況越差,預後越不好,尤其是葡萄球菌的耐藥菌株,病死率可高達30%早期明確診斷,及時進行正確和徹底治療,是取得良好效果的主要關鍵。隱性菌血症雖多數預後較好,但亦可發生腦膜炎,仍應警惕。
1.病菌從體內已有的病灶不斷地或周期性地進入血流中所引起的全身性的感染症。因此不論是從原因上還是從症狀上來看都不是一個獨立的疾病。其中形成膿腫傾向強的稱為膿血症(德Pyamia)。某些特殊疾病如傷寒、布氏桿菌病等都有敗血症期。除這些全身性疾病外,最常見的原因為乙型溶血性鏈球菌和葡萄狀球菌。許多化膿菌常常引起繼發性敗血症。敗血症的病狀根據病原菌種類、毒力及機體防禦機制的不同而不一致。由於細菌毒素可引起心臟、肝臟、腎臟、肌肉等實體變性,在以脾臟、淋巴結等為中心的全身網狀內皮系統的防禦反應之外,還可出現由於細菌的局部影響所引起的急性炎症等敗血症的主要病變。治療上使用各種抗生素等化學療法。
2.敗血症常由豬霍亂桿菌、丙型副傷寒桿菌、鼠傷寒桿菌、腸炎桿菌等引起。病菌進入腸道後,迅速侵入血流,導致組織器官感染,如腦膜炎、骨髓炎、膽囊炎、腎盂腎炎、心內膜炎等。出現高熱、寒戰、厭食、貧血等。在發熱期,血培養陽性率高。體液免疫方面,局部抗體較重要,尤其是slga具有特異性防止傷寒桿菌粘附於腸黏膜表面的能力。抗o和抗vi抗體能抵抗病原菌的感染。至於血循環中lgm、lgg抗體對胞內寄生菌無免疫作用。
3.一種嚴重的急性全身性感染。由於致病菌侵入並存留於血液循環中不斷繁殖,產生大量毒素而引起全身症狀,如寒戰、高熱、噁心嘔吐、大汗及頭痛頭暈甚至出現神智障礙或昏迷;同時呼吸急促,脈細而快,重者發生中毒性休克。化驗血液可見白細胞計數增高,血液培養中可見細菌生長。此症多繼發於全身或局部感染性疾病,如呼吸道、膽道、泌尿系等感染,污染的嚴重創傷,如大面積燒傷、開放性骨折等,以及蜂窩組織炎等外科軟組織化膿性感染等。引起敗血症的常見致病菌,近年主要是金黃色葡萄球菌)和革蘭染色陰性桿菌,如大腸桿菌、變形桿菌(BacillusProteus)等。此症危險性較大,治療要積極、及時,儘早套用大劑量有效抗菌素,同時要正確處理原發病灶,還應採取增強機體抵抗力的措施。積極認真治療各種感染性疾患及防止外傷感染是預防敗血症發生的關鍵。
 厭氧菌敗血症
厭氧菌敗血症 厭氧菌敗血症
厭氧菌敗血症