該手術為較常用的治療先天性巨結腸的手術之一,保存了直腸下段,術後可有正常的排便反射,可以避免腹腔內感染。缺點是組織損傷大,盆腔神經叢易被破壞,造成術後膀胱麻痹,且容易發生吻合口漏及狹窄,死亡率較高。
基本介紹
- 中文名:結腸直腸切除肛門外吻合術結腸直腸切除肛門外吻合術
- 外文名:Swenson
- 缺點:組織損傷大
- 適應症:先天性巨結腸經X線檢查
- 實質:治療先天性巨結腸的手術之一
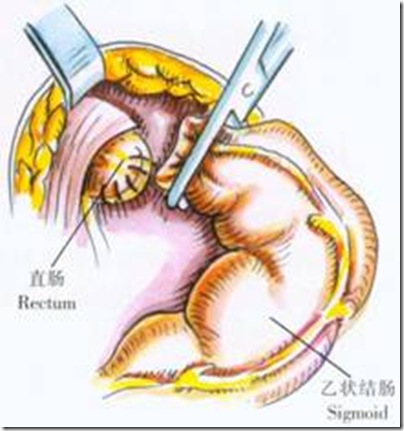
該手術為較常用的治療先天性巨結腸的手術之一,保存了直腸下段,術後可有正常的排便反射,可以避免腹腔內感染。缺點是組織損傷大,盆腔神經叢易被破壞,造成術後膀胱麻痹,且容易發生吻合口漏及狹窄,死亡率較高。
缺點是組織損傷大,盆腔神經叢易被破壞,造成術後膀胱麻痹,且容易發生吻合口漏及狹窄,死亡率較高。中文名 結腸直腸切除肛門外吻合術結腸直腸切除肛門外吻合術 外文...
結腸直腸切除直腸後吻合術,適用於先天性巨結腸患者,手術分離範圍小,損傷輕,保留了影響排便反射的直腸下段前壁,使術後有正常的排便和排尿功能。另外此手術方法簡單,...
簡介乙狀結腸直腸切除端端吻合術(Dixon)此術又稱直腸前側切除術可全部在腹腔內進行,省略了會陰部手術且不損害括約肌的功能,生殖泌尿系的併發症也較少;但吻合術在...
③將近段結腸往下送入盆腔,與直腸接近,做端對端吻合術。④逐層縫合腹壁切口。手術完畢,套用手指擴張肛門至4指。 經腹腔行直腸切除吻合術術後併發症 編輯 1....
大腸全切除拖出型迴腸肛管吻合術是一個手術名稱,適用於凡結腸息肉病兒的直腸內息肉較少,息肉間有正常腸黏膜組織,息肉無惡性變。...
迴腸-直腸殘端吻合術(iliorectal anastomosis),是全結腸切除後的小腸斷端與直腸吻合重建消化道連續性的術式。用於大腸息肉病,息肉瀰漫整個結腸,且有高度惡變傾向施行...
乙狀結腸-直腸吻合術(anastomosis of sigmoid colon and rectum)又稱直腸前切除術(Dixon術),用於直腸上端、乙狀結腸下端腫瘤的手術切除。可全部在腹腔內進行,省略...
拖出式直腸切除術是在很低部位切除直腸及其腫瘤,先經腹部手術,完成切除直腸病灶,松解結腸,自上向下送出縫於乙狀結腸殘端的固定線,從會陰部傷口拖出,繼續做肛門...
橫結腸-直腸吻合術(coloproctostomy, colorectostomy)是一種切除病變的左側結腸後,將橫結腸或降結腸斷端與直腸斷端吻合重建消化道的術式。該術式適用於全身情況...
;Swenson operation;斯溫森手術;Swenson's operation;斯溫遜手術;Swenson手術;Swenson proctectomy;翻出型肛門外吻合巨結腸根治術;結腸直腸切除肛門外吻合術...
根據病變的分布不同,可採用全結腸切除、迴腸直腸吻合術,或全結腸切除、迴腸肛管...由於護理不當而發生肛門周圍皮膚糜爛、潰瘍,嚴重影響病兒的正常生活,給病兒造成...
治療潰瘍性結腸炎的常規手術:結直腸切除術、迴腸直腸吻合術和Kock儲袋術 第41...結腸膿毒症 第54章 腹瀉與急性特異性結腸炎 第55章 肛門與直腸的性傳播...
經肛門直腸黏膜及內括約肌切除術用於直腸後壁括約肌切除術治療。 先天性巨結腸是一種常見的消化道發育畸形,系由於結腸遠端某一腸段缺乏神經節細胞,導致腸管痙攣,痙攣...
降結腸-直腸吻合術是一種切除病變乙狀結腸後,將降結腸斷端與直腸上端吻合的術式,適用於全身情況較好行乙狀結腸癌根治、血運障礙的乙狀結腸扭轉、乙狀結腸多發性...
直腸後拖出吻合巨結腸根治術用於先天性巨結腸的手術治療。...... 小兒外科/結腸疾病的手術/先天性巨結腸的手術/結腸切除直腸後結腸拖出術直腸後拖出吻合巨結腸根治...
本書主要介紹了直腸癌保肛手術和原位人工肛門再造術...手術操作規範和根治性切除範圍、外科技術以及新的手術...第七節 結腸直腸(肛管)吻合第八節 外科引流問題第...
一、肛門鏡檢查 二、電子直腸鏡檢查 三、乙狀結腸鏡檢查 四、纖維結腸鏡檢查...第五節 直腸切除、結腸肛管吻合術 第六節 直腸經腹切除,結腸經肛拖出延期吻...
第十四章 低位直腸腫瘤的內括約肌切除術:德國癌症中心的經驗 第十五章 經肛門經腹直腸乙狀結腸切除及降結腸肛管吻合術治療放化療後的低位直腸癌 第十六章 機器...
結腸直腸損傷治療 (一)一期縫合修補穿孔或腸切除吻合術 隨著抗生素、手術、圍手術...優點是一期縫合住院時間短、治癒時間縮短,一次完成治療,避免了人工肛門給病人帶來...
手術名稱斯溫遜手術別名斯溫森手術;Swenson's operation;Swenson手術;斯溫林直腸切除術;Swenson proctectomy;翻出型肛門外吻合巨結腸根治術;結腸直腸切除肛門外...
根據病變的分布不同,可採用全結腸切除、迴腸直腸吻合術,或全結腸切除、迴腸肛管...在盆腔的廣泛解剖使肛門外括約肌功能減退,病兒缺乏排便感覺,往往出現大便已排出...
Dixon手術:即直腸低位前切除術(LAR),或稱經腹直腸癌切除術,是目前套用最多的...近年來有人採用J形結腸袋於直腸下段或肛門吻合,近期內可以改善控便功能,減少...
《結腸直腸外科手術圖譜》是2000年4月遼寧教育出版社出版的圖書,作者是顏南生,...第2章 腸管吻合(michael r.b.keighley)第3章 腹腔鏡輔助下的手術(heidi ...
根治手術方式是切除腸系膜下動脈的所屬區,及腹主動脈旁和髂動脈處的淋巴結,行橫結腸與乙狀結腸下端或直腸上端吻合。該手術的效果比常規切除者略有提高,適用於全身...
直腸與肛門狹窄是指肛門、肛管和直腸的腔徑變細、變形或不同程度的腸梗阻,稱...(2)醫源性外傷:術後如保留括約肌直腸切除術;直腸、乙狀結腸行結核切除吻合術;...
升結腸迴腸側側吻合術是用於全結腸型無神經節細胞巨...降結腸,以Soave法將直腸黏膜切除,保留直腸肌鞘,將...如遇感染,應從肛門部切開引流。如術後出現腹膜炎時...
▪ 3.吻合口狹窄及便秘症狀復發 經肛門一期結腸拖...1.術前做鋇灌腸、直腸測壓、直腸黏膜活檢、膽鹼酯酶...使部分擴張的腸管逐漸恢復至正常,便於術中決定切除的...
根據疾病性質、範圍和患者情況,可做全結腸切除術,包括所有結腸、直腸和肛管,行永久性迴腸造口術。根據患者情況,手術可一期完成,或分二期或三期手術完成。...
(3)經腹直腸癌切除術(Dixon手術)適用於癌腫距離肛門大於5~7cm的直腸癌患者,切除腫瘤及腸段後,將結腸與直腸或肛管在腹腔內行吻合。該術式保留了肛門及肛門括約肌...
