周圍神經損傷神經松解術,是神經外科/周圍神經疾病手術。
基本介紹
- 中文名:周圍神經損傷神經松解術
- 外文名:neurolysis for peripheral nerve injury
- 科室:神經外科
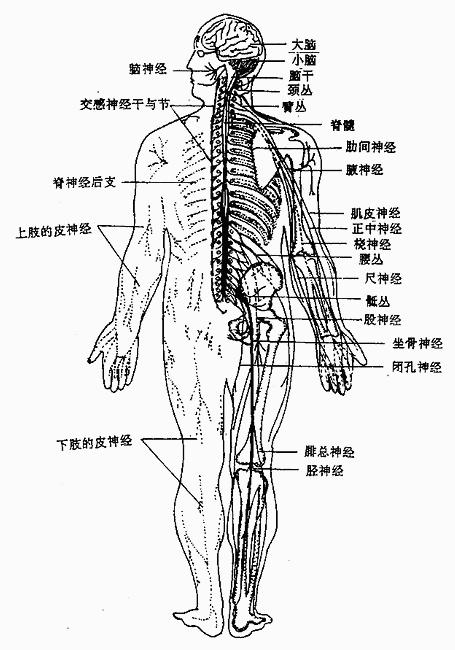
周圍神經損傷神經松解術,是神經外科/周圍神經疾病手術。
周圍神經損傷神經松解術,是神經外科/周圍神經疾病手術。...... 周圍神經損傷神經松解術適應症 編輯 凡周圍神經部分損傷,壓迫等造成部分傳導功能障礙,或因疼痛等症狀...
周圍神經損傷的主要由於各種原因引起受該神經支配的區域出現感竟障礙、運動障礙和...主要的手術治療方法有神經松解術和神經吻合術。 3.神經轉移術和移植術 神經...
周圍神經損傷康復的目的在於促進神經再生,保持肌肉質量,增強肌肉力量和促進感覺功能...範圍,可分別行神經松解、減壓,縫合修復或行神經移位或移植,或後期行功能重建術...
25周圍神經損傷25.1神經松解術25.1.1神經外松解術25.1.2神經內松解術25.2神經縫合術25.3克服神經缺損的方法25.4神經移植術及神經轉移術...
如保守治療2~3 個月仍不見好轉,則應行神經探查松解手術治療。腓總神經部分性損害腓總神經受損即周圍神經損傷其主要是損害人體的有鞘神經,一般有鞘神經在沒有...
22.2周圍神經損傷神經松解術 22.3周圍神經吻合、移位和移植術 22.4周圍神經腫瘤切除術 漢英索引[1] 參考資料 1. 神經外科卷 .豆瓣讀書[引用日期2013-02-16 ...
第一節 周圍神經損傷的分類 第二節 手術治療原則 第三節 周圍神經損傷手術修複方法 一、神經松解術 二、神經縫合術 三、神經移植及束間移植術 第四節 周圍神經...
骨科/周圍神經損傷手術/上肢神經損傷的手術治療及運動功能重建/臂叢神經損傷的手術...臂叢神經斷裂,顯露後可行修復術,如臂叢神經節後牽拉傷可行神經松解術,如臂叢神經...
臀部坐骨神經損傷是周圍神經損傷中最難處理和療效最差的損傷之一。其各段損傷與局部解剖關係密切。藥物注射傷應爭取儘早行神經松解術,生理鹽水反覆沖洗,術後採用高壓...
附一 分娩性臂叢神經損傷的診斷附二 神經松解、移植及移位術後的肌電檢測附三 健側C7神經移位術後的肌電檢測第四節 卡壓性周圍神經病...
可行腓總神經探查松解術,如腓總神經已完全變性纖維化,則需行病變段神經切除、...周圍神經損傷(臂叢神經損傷、尺神經損傷、橈神經損傷、正中神經損傷、脛神經損傷...
斷傷;壓迫性神經病是腫瘤、骨痂、滑膜增後和纖維帶等壓迫所致的周圍神經損傷。...瘢痕壓迫作神經松解術,急性壓迫性神經病出現感覺刺激症狀、無麻痹體徵可保守治療...
周圍神經損傷表現以臂橈側麻痛、無力為主,頸部活動與上臂疼痛有關,叩頂試驗和...(1)頸神經背支松解術 做相應節段頸神經背支松解術或切斷之,以得到長期的療效...
25周圍神經損傷25.1神經松解術25.1.1神經外松解術25.1.2神經內松解術25.2神經縫合術25.3克服神經缺損的方法25.4神經移植術及神經轉移術...
第一節 閉合性損傷第二節 開放性損傷第五章 神經損傷的治療原則第六章 常用的神經損傷檢查方法第七章 周圍神經的修複方法第一節 神經松解術...
常用的帶血管蒂的骨瓣移植術,周圍神經損傷顯微外科松解術、吻合術及移植術,斷指(肢)再植術(曾完成2例4指同時斷裂再植成功),套用第二足趾,拇甲瓣及前臂皮瓣再造...
唐金樹擅 長:關節僵硬松解,周圍神經損傷修復,骨科康復,頸腰痛非手術治療在骨與關節術後早期康復、脊髓損傷後膀胱功能障礙處理、頸腰椎疾病的非手術治療及術後康復...
神經束間松解術在神經火器震盪傷中的套用 Jml型人工全髖關節置換術 自體神經束間游離移植治療火器性周圍神經損傷 骨盆部分切除術治療骨盆腫瘤 髂骨延長術治療...
臀部坐骨神經損傷是周圍神經損傷中最難處理和療效最差的損傷之一。其各段損傷與...藥物注射傷應爭取儘早行神經松解術,生理鹽水反覆沖洗,術後採用高壓氧治療,可...
狹窄性腱鞘炎及周圍神經卡壓症的小針刀松解術,超聲引導下軟組織疼痛注射技術和...腦、脊髓和周圍神經損傷後康復治療;肉毒素治療難治性瞼肌、面肌痙攣,痙攣性...
