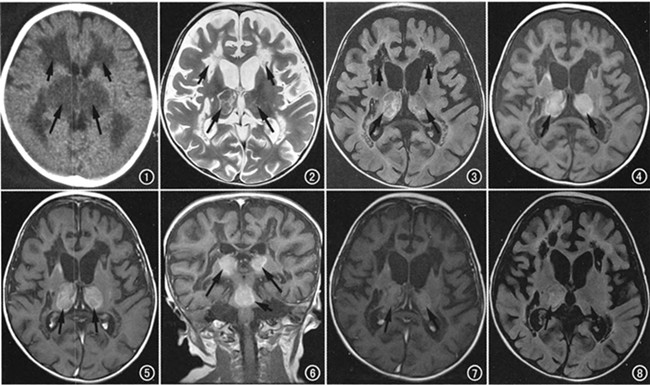
疾病診斷
一、病史及症狀:
多青壯年發病,病前兩周內有上感呼吸感染症狀,或疫苗接種史。有受涼、過勞、外傷等發病誘因。首發症狀為雙下肢麻木、無力,病變相應部位背痛和束帶感,尿瀦留和大便失禁。
二、體檢發現:
有脊髓橫貫損害的表現:
1.早期因"脊髓休克期"表現為馳緩性癱瘓,休克期後(3-4周)病變部位以下支配的肢體呈現
上運動神經元癱瘓。
2.病損平面以下深淺感覺消失,部分可有病損平面感覺過敏帶。
三、輔助檢查:
1.急性期外周血白細胞計數正常或稍高。
2.
腦脊液壓力正常,部分病人白細胞和蛋白輕度增高,糖、氯化物含量正常。
3.脊髓MRI示病變部位脊髓增粗,信號異常。
四、鑑別:
1.當腦脊髓神經軸索的髓鞘發生脫失,即出現
脫髓鞘疾病。病因有兩類:髓鞘破壞;髓鞘形成障礙。脊髓炎性脫髓鞘性疾病是免疫介導性疾病,其臨床特點是:
①患者均為兒童和青壯年;
②急性起病,病前1個月常有感冒、發熱、感染、
出疹、
疫苗接種、受涼、分娩或手術史;
③全面的神經查體往往能夠在脊髓症狀體徵外找到其它
中樞神經系統受累的證據;
⑤電生理和MRI可發現腦內一些亞臨床病灶;MRI發現腦內白質異常信號。一些脊髓炎性脫髓鞘病變呈“假瘤樣”表現,其MRI表現出輕度占位效應,周圍有輕度水腫,可能有片狀出血信號,容易誤診為脊髓腫瘤。內科藥物治療效果不佳。
2.症狀體徵:脫髓鞘性脊髓炎多為急性多發性硬化(MS)脊髓型,臨床表現與感染後脊髓炎相似,但進展較緩慢,病情常在1-3周內達到高峰。前驅感染可不明顯,多為不完全橫貫性損害,表現一或雙側下肢無力或癱瘓,伴麻木感,感覺障礙水平不明顯或有兩個平面,並出現尿便障礙。
誘發電位及MRI檢查可能發現CNS其他部位病灶。
脫髓鞘病變
症狀體徵:
1)頭痛原因
脫髓鞘疾病中出現頭痛的機率不高,但脫髓鞘病人也有頭痛發作,歸納原因有兩方面:
1. 神經的刺激性症狀,正常的神經纖維,感覺衝動發生於
神經末梢和細胞體,運動衝動發生於細胞體;病變的神經纖維,衝動可發生於軸突的中部而向周圍和中樞傳導,這種異位衝動可以由
易患性增高,對機械刺激非常敏感所致,也可是自發的緊隨著同一纖維的正常衝動後發生或某個刺激在病變部位引起反覆興奮,可造成疼痛。
2. 脫髓鞘的同時伴有淋巴細胞、
漿細胞、多形核白細胞的浸潤,形成嚴重的炎性反應,刺激
腦膜甚則引起顱內壓力增高而導致頭痛。
2)疾患分類
1. 脫髓鞘分成以下5類:
A. 病毒性。B. 免疫性。C. 遺傳性(髓鞘形成不良)。D. 中毒性/營養性。E. 創傷性。
A. 自身免疫性。B.
急性播散性腦脊髓炎。C. 急性出血性白質
腦炎。D. 多發性硬化。E. 感染性。F.
進行性多灶性白質腦病。G. 中毒性/代謝性。H.
一氧化碳中毒。I. 維生素b12缺乏。J.
汞中毒(minamata病)。K. 酒精/菸草中毒性弱視。L.
腦橋中央髓鞘溶解症。M. marchiafava-bignami綜合症。N. 缺氧。O. 放射性。P. 血管性。Q. binswanger病。R. 髓鞘代謝的
遺傳性疾病。S.
腎上腺白質營養不良。T. 異染性白質營養不良。U. krabbe病。V. alexander病。W. canavan-van。X. bogaert-bertrand病。Y. pelizaeus-merzbacher病。Z.
苯丙酮尿症。臨床上最常見的是多發性硬化。
3)症狀體徵
以下就門診常見
多發性硬化病的主要症狀、體徵等,給你作一介紹:
多發性硬化是因為自身免疫障礙而導致的
中樞神經系統的脫髓鞘性疾病。多在20--40歲之間發病,而在10歲以下和50歲以上發病者很少,起病可急可緩,表現為:
1. 精神症狀:如易激動,強哭,強笑,記憶力減退等。
2. 構音障礙或語音輕重不一。
3. 視力障礙。
4. 感覺減退或感覺異常。
5. 肢體活動不利或癱瘓。
本病具波動性,即一次發作後症狀可自行緩解或經治療後緩解,經過一段時間可再復發。然而,每次復發可遺留一定程度的功能缺損,總趨勢是病情逐漸惡化。本病癒後一般不很壞,起病後平均存活期為25--30年。
治療
一、早期用氫化可的松100-200mg或地塞米松5-10mg靜滴,每日一次,7-10d後如病情穩定改為強的松30mg口服。隨病情好轉可逐漸減量。
二、20%甘露醇250ml靜滴1次/d脫水,706代血漿500ml靜滴,1次/d改善
脊髓微循環。
三、給予大劑量維生素B族製劑和胞二磷膽鹼等神經營養藥物。
四、適當選用抗生素預防呼吸道及泌尿系感染。
五、定時翻身拍背預防
褥瘡。加強患肢功能鍛鍊,防止肢體畸形。
1.藥物治療:
本病的治療宜儘早進行,從而控制病情惡化,減少復發。常用的藥物有強的松,促腎上腺素,地塞米松,甲基強的松龍等。由醫生根據病情,治療反應和經濟狀況而選用藥物。
2.複合治療:
神經細胞靶向修復療法使神經生長因子通過介入方式作用於損傷部位。激活處於休眠狀態的神經細胞,實現神經細胞的自我分化和更新,並替代已經受損和死亡的神經細胞,重建神經環路,促進器官的再次發育。
護理
避免誘因:
外傷,勞累,激動,上呼吸道感染及其他感染等均可誘發病情加重及復發,應力求避免。妊娠可加快病情惡化,故女性在一次發作後至少兩年內應避免妊娠。
急性發作期或復發期:
① 臥床休息,以利病情緩解。
② 給予癱瘓肢體適當的被動運動,以防
關節僵硬及疼痛。
③ 晚期臥床病人應給予勤翻身及皮膚護理。
複查:
病人應定期到醫院複查,了解病情有無發展,以便給予信應的處理。可在西藥治療的同時加服腦益智膠囊,有利於病情的治療、改善及康復。