發現
1879年,奈瑟從35例急性尿道炎、陰道炎及新生兒急性結膜炎病人的分泌物中,分離出淋病雙球菌。1885年,Bumm在人、牛或羊的凝固血清培養基上培養
淋球菌獲得成功,將菌種接種於健康人的尿道內也可產生同樣的症狀。至此,淋球菌是淋病的病原體的結論始告成立。
形態
形態與染色
淋球菌呈卵圓形或豆形,菌體長0.6~0.8µm,寬約0.5µm。常成對排列,鄰近面扁平或稍凹陷,像兩粒豆子對在一起。無
鞭毛,不形成
芽孢。在急性感染的機體內,其形態較典型,多位於細胞漿內。慢性期則在細胞外。淋球菌
革蘭染色陰性。用鹼性美藍染色時,菌體呈藍色。用Pappehheim Saathof染色時,菌體呈紅色,背景為天藍色,十分清晰。
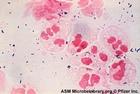 淋菌
淋菌結構
菌體結構
淋球菌的致病主要與菌體外面的結構有密切關係。淋球菌外面結構為外膜,外膜的主要成分為膜蛋白、脂多糖和
菌毛。膜蛋白可使淋球菌
黏附於人體黏膜上,通過細胞
吞噬作用進人細胞,在細胞內大量繁殖,導致細胞崩解,淋球菌擴散到黏膜下層引起感染。菌毛易黏附於子宮腔和口腔上皮細胞表面,有致病力及傳染性。
抵抗力
淋球菌較為嬌嫩,最怕乾燥,適宜在潮濕、溫度為35~36℃、含2.5%~5.0%二氧化碳的條件下生長,其生長的最適pH為7.0~7.5。淋球菌對外界理化因素的抵抗力相當差,在完全乾燥的環境中1~2h即死亡,但若附著於衣褲和被褥中,則能生存18~24h,在厚層膿液或濕潤的物體上可存活數天。在50℃僅能存活5min。淋球菌對常用的黏膜殺菌劑抵抗力很弱。中科院微生所以常用的潔陰洗液作測試,淋球菌在潔陰洗液作用下1min內全部被殺滅,淋球菌對可溶性銀鹽也很敏感,1∶4000
硝酸銀溶液可使其在7min內死亡,使膿液中的淋球菌2min內死亡。1%苯酚(石炭酸)溶液能在3min內將其殺滅。除耐藥菌株外,
淋球菌對抗生素敏感,但抗生素的最小抑菌濃度逐漸有所提高。
培養
淋球菌培養要求高,一般不易培養,需在
培養基中加入腹水或血液。它是嗜二氧化碳的需氧菌,在RH6.5-7.5,溫度35-37℃,含5%-10%二氧化碳環境中生長迅速。抵抗力弱,不耐乾燥和寒冷,42℃存活20分鐘,50℃僅存活5分鐘,100℃立即全部死亡,對一般消毒劑敏感,對
磺胺、青黴素較敏感,但易產生耐藥性。國內採用朱古力瓊脂或血瓊脂培養基,均含有抗生素,可選擇地抑制許多其他細菌生長。在36℃,70%濕度,含5%-10%CO2(燭缸)環境中培養,24-48小時觀察結果。培養後還需進行
菌落形態,革蘭氏染色,
氧化酶試驗和
糖發酵試驗等鑑定。
宿主
人類是
淋球菌唯一的自然宿主,淋病主要由性接觸而傳播。淋球菌侵入泌尿生殖系統繁殖,男性發生尿道炎,女性引起尿道炎和子宮頸炎。如治療不徹底,可擴散至生殖系統。胎兒可經產道感染造成新生兒淋病性急性結膜炎。人類對淋球菌無自然免疫力,均易感,病後免疫力不強,不能防止再感染。
致病機理
1.發病機制
⑴對上皮的親和力:
淋球菌對柱狀上皮和移行上皮有特別的親和力。男女性尿道,女性宮頸覆蓋柱狀上皮和移行上皮,故易受淋球菌侵襲,而男性舟狀窩和女性陰道為復層扁平上皮覆蓋,對其抵抗力較強,一般不受侵犯,或炎症很輕,故成年婦女淋菌性陰道炎少見。幼女由於陰道黏膜為柱狀上皮,因此易於受染。皮膚不易被淋球菌感染,罕見有原發性淋球菌皮膚感染。人類對淋球菌無先天免疫性,痊癒後可發生再感染。
⑵
黏附:淋球菌菌毛上的特異性受體可與黏膜細胞相應部位結合;其外膜蛋白Ⅱ可介導黏附過程;它還可釋放IgAl分解酶,抗拒細胞的排斥作用。這樣,淋球菌與
上皮細胞迅速黏和。微環境中的酸鹼度、離子橋、疏水結構和性激素等也可促進黏附過程。
⑶侵入與感染:
淋球菌吸附於上皮細胞的微絨毛,其外膜蛋白I轉移至細胞膜內,然後淋球菌被細胞吞噬而進入細胞內。淋球菌菌毛可吸附於
精子上,可迅速上行到宮頸管。宮頸管的黏液可暫時阻止淋球菌至宮腔,而在宮頸的柱狀上皮細胞內繁殖致病。淋球菌一旦侵入細胞,就開始增殖,並損傷上皮細胞。
細胞溶解後釋放淋球菌至黏膜下間隙,引起黏膜下層的感染。
⑷病變形成:淋球菌侵人黏膜下層後繼續增殖,約在36h內繁殖一代。通過其內毒素脂多糖、補體和IgM等
協同作用,形成炎症反應,使黏膜紅腫。同時,由於白細胞的聚集和死亡,
上皮細胞的壞死與脫落,出現了膿液。腺體和隱窩開口處病變最為嚴重。
⑸蔓延播散:淋球菌感染後造成的炎症可沿泌尿、生殖道蔓延播散,在男性可擴展至前列腺、精囊腺、輸精管和附睪,在女性可蔓延到子宮、輸卵管和盆腔。嚴重時
淋球菌可進入血液向全身各個組織器官播散,導致播散性感染。
2.耐藥機制
⑴耐藥菌株的類型:到目前為止,發現了4種耐藥性淋球菌菌株。
①PPNG菌株:為由細菌的質粒介導的耐青黴素菌株。近年來,已分離出不同質粒型的PPNG菌株。
②CMRNG菌株:是由
細菌染色體介導的耐藥菌株。其耐藥譜廣泛,包括青黴素、四環素、頭孢菌素、鏈黴素和大觀黴素等。
③TRNG菌株:為由細菌質粒介導的耐四環素菌株。
④耐氟喹諾酮菌株:是由細菌染色體介導的耐藥菌株,耐藥譜包括環丙沙星、氟哌酸和氧氟沙星(氟嗪酸)等。
⑵耐藥菌株產生的原因:
①PPNG菌株:該菌株具有一種染色體外遺傳物質,稱質粒,系由嗜血菌屬獲得的控制酶所產生,並可遺傳給後代。質粒使胞質中攜帶耐藥性的基因R因子突變,從而帶有產生β-內醯胺酶的密碼。此酶可裂解青黴素的
β-內醯胺環,使其失去抗菌作用。
②CMRNG菌株:
淋球菌染色體中的許多遺傳位點都可發生基因突變,從而改變了藥物作用位點,導致耐藥性的產生。
③TRNG菌株:其耐藥原因的具體細節尚不清楚。
④耐氟喹諾酮菌株:涉及淋球菌染色體中數個遺傳位點的基因突變,不同位點的聯合突變決定耐藥的程度和方式。已報導有3種耐藥機制:gyrA基因編碼的
DNA旋轉酶A亞單位發生突變;parC基因編碼的DNA拓撲異構酶Ⅳ發生突變;細胞內藥物累積量減少。
①抗生素劑量不足:使淋球菌長期處於亞治療劑量的作用下,日久便產生對青黴素類的耐藥性。
②濫用抗生素進行預防:已證明,隨意使用青黴素作化學預防很容易促進青黴素耐藥菌株的產生。
③抗生素多劑量治療:抗生素多劑量治療更易在體內選擇出氟喹諾酮類耐藥性增高的淋球菌菌株
檢查
微生物學檢查主要是採取尿道膿性分泌物塗片,革蘭氏染色鏡檢,如在中性粒細胞中發現革蘭氏陰性雙球菌時,就有診斷價值,必要時進行分離培養。對患者應早期用藥,徹底治療。2011年10月12,英國發現
淋球菌具抗藥性,英國的醫生們原先用於治療淋病的抗生素藥物正在變得不再有效,因為引發這種性傳播疾病的病菌正在發展出抗藥性。英國健康保護局(HPA)表示,即將迎來一個轉折點,屆時對於這種疾病將無能為力,除非出現新的療法。在現在這一階段,醫生們必須開始停止使用之前治療時常規使用的藥物頭孢克肟,轉而使用兩種更加強力的抗生素藥物。其中一種是口服藥片,另一種是注射藥劑。英國健康保護局認為面對病菌已經提升的抗菌能力,採用更加強力藥物的做法是必要的。
治療
西醫治療方法
1.治療原則
對淋病,應遵循以下原則進行治療。
⑴儘早確診,及時治療:首先,患病後應儘早確立診斷,在確診前不應隨意治療。其次,確診後應毫不遲疑地立即治療,切莫坐失良機。
⑵明確臨床類型:判斷是否為單純型,或有合併症型,或播散型。臨床分型對正確地指導治療極其重要。
⑶明確有無耐藥:明確是否耐青黴素,耐四環素等,這也有助於正確地指導治療。
⑷明確是否合併衣原體或支原體感染:若合併衣原體或支原體感染時,應擬訂聯合化療方案進行治療。
⑸正確、足量、規則、全面治療:應選擇對
淋球菌最敏感的藥物進行治療,儘可能作藥敏試驗,過敏試驗或
β-內醯胺酶測定。藥量要充足,療程要正規,用藥方法要正確。應選擇各種有效的方法全面治療。
⑹嚴格考核療效並追蹤觀察:應當嚴格掌握治癒標準,堅持療效考核。只有達到治癒標準後,才能判斷為痊癒,以防復發。治癒者應堅持定期複查,觀察足夠長的一段時期。
⑺同時檢查、治療其性伴侶:患者夫妻或性伴侶雙方應同時接受檢查和治療。
2.一般療法
⑵休息:伴有高熱,嚴重合併症的STD患者要適當休息,必要時應臥床休息。
⑶維持水,電解質、糖水化合物的必須與平衡,補充高糖,高蛋白飲食。
⑷用潔陰洗液清洗或灌洗陰部,消毒、抑菌。
3.全身療法
治療淋病的藥物很多,但應以高效、安全和價格適宜為原則進行選擇。
①青黴素類:通過破壞菌壁合成而起殺菌作用。此類藥物適於治療非耐
青黴素酶的
淋球菌(PPNG)引起的淋病,是本病的“標準療法”。然而,在治療前不作藥敏試驗,將其作為常規療法是不適當的,當PPNG菌株的流行率大於5%時,不應採用青黴素類治療,而應選用其他製劑。加服丙磺舒的目的是減慢青黴素自腎臟排出,並減少其與血漿蛋白結合,提高血內水平,延長半衰期,以充分發揮其抗菌作用。
②
β-內醯胺酶抑制劑:PPNG菌株對青黴素和一些頭孢菌素耐藥的原因,主要是產生了β-內醯胺酶所致。
棒酸和
青黴烷碸是抗菌活性很弱的化合物,與含
β-內醯胺環的抗生素聯合套用時,通過抑制-內醯胺酶,保護抗生素免受破壞,可抑制PPNG菌株的生長,但對非PPNG菌株則不發揮顯著意義的作用。棒酸和青黴烷碸的藥代動力學特點分別與阿莫西林(羥氨苄青黴素)和氨苄西林(氨苄青黴素)相似,各適於與後者聯合使用。
③氨基糖甙類和氨基環狀糖醇類:主要作用為抑制菌體蛋白合成。用於治療對青黴素耐藥或過敏的患者。前一類常用者有慶大黴素(gentamycin)、卡那黴素(kanamycin)、阿米卡星(丁胺卡那黴素)和奈替米星(乙基西梭黴素);後一類藥物主要是大觀黴素(淋必治),它對PPNG菌株和非PPNG菌株引起的單純型淋病的治癒率高達98%以上,對有合併症型淋病也有極佳的療效;並且,該藥與青黴素和頭孢菌素類不產生交叉耐藥性,使用安全,是治療淋病的最佳藥物之一。目前,在一些地區已出現了耐大觀黴素的
淋球菌菌株。其換代產品trospectomycin的抗菌譜較大觀黴素寬,包括Gram陽性菌、陰性菌、厭氧菌和衣原體,並且,它的組織內濃度更高,半衰期更長,因此對淋病效果更好,還對衣原體性尿道炎有較好的療效。
④頭孢菌素類:具有破壞菌壁和抑制菌體蛋白合成的作用。雖也屬於含
β-內醯胺環的抗生素,但它們對
β-內醯胺酶比較穩定或十分穩定,因此,對PPNG菌株和染色體介導的耐藥菌株所致的淋病,常能有效地取代青黴素類。大觀黴素耐藥菌株的出現使它們成為可行性代用品。常用的頭孢菌素有頭孢唑林(cefazolin)、頭孢西丁(cefoxitin)、頭孢呋辛(西力欣)、頭孢噻肟(cefotaxime)、頭孢哌酮(先鋒必)、頭孢唑肟(益保世靈)、頭孢他啶(復達欣)和頭孢曲松(頭孢三嗪)。其中以頭孢曲松(頭孢三嗪)和頭孢他啶療效較佳。拉氧頭孢(氧雜頭霉唑)在腦脊液中濃度很高,很適於治療淋菌性腦膜炎。
⑤氟喹諾酮類:通過抑制
DNA旋轉酶而抑制菌體DNA及蛋白合成。治療淋病常用的製劑有諾氟沙星(氟哌酸)、依諾沙星(氟啶酸)、氧氟沙星(氟嗪酸)和環丙沙星(環丙氟哌酸)等。在體外試驗中,它們對PPNG菌株和非PPNG菌株均有良好的抗菌作用。據報告,諾氟沙星(氟哌酸)對單純型淋病的治癒率為97%,依諾沙星(氟啶酸)、氧氟沙星(氟嗪酸)和環丙沙星(環丙氟哌酸)治療淋病的效果很好,對衣原體感染也有一定的療效。近年,用潔陰洗液清洗或灌洗陰部,消毒、抑菌配合口服藥治療效果尚佳。
⑥四環素類:通過抑制菌體蛋白的
生物合成而發揮作用。對淋病也有較好的療效,但不作為一線用藥。常用的有四環素(tetracycline)、多西環素(強力黴素)和米諾環素(美滿黴素)等。
⑦大環內酯類:抑制菌體蛋白的生物合成。不作為一線用藥,主要用作四環素類的替代品。近來報告,阿奇黴素(azithromycin)單劑量1.0g對無合併症淋病的治癒率為96.4%,對同時合併衣原體感染的治癒率為100%。
⑧氯黴素類:抑制菌體蛋白的
生物合成。常用甲碸黴素(將克)單劑量2.5g,對無合併症淋病的治癒率為93%。
⑨林可黴素類:在體內組織濃度高,低毒,安全,對厭氧菌有良效。常用克林黴素(氯潔黴素)治療盆腔炎。
⑩
利福黴素類:對Gram陰性和陽性菌的作用均很強,且對麻風桿菌、病毒、衣原體感染有效。常用藥物有利福平(rifampin)和利福定(rifamdin)等。
⑪磺胺類:對Gram陰性和陽性菌均有較強的抑制作用。常用的藥物有磺胺甲惡唑(新諾明)、磺胺甲惡唑/甲氧苄啶(複方新諾明)及丙磺舒等。
4.局部療法局部療法僅作為抗菌療法輔助措施,起清潔、去除分泌物等作用。
⑴泌尿生殖器淋病:
①可用潔陰洗液清洗局部,並消毒、抑菌。
⑵淋菌性眼炎:套用
等滲鹽水或眼科緩衝液沖洗患眼,清除分泌物,每2小時1次。沖洗後用0.5%紅黴素滴眼液或1%硝酸銀滴眼液點眼。
⑶淋菌性咽炎:可用ecu漱口水或溶菌酶片口含。
5.手術療法
⑴淋菌性盆腔炎:淋菌性盆腔炎患者發生輸卵管卵巢膿腫,經48~72h積極治療無效或破裂者,應手術切除病變組織,清洗腹腔,放置引流,並儘量保留生育功能。
⑵慢性淋病:慢性淋病並發明顯的尿道狹窄者,可行尿道擴張術或尿道環狀切除術。
6.治癒標準與療後觀察
⑴治癒標準:在治療結束後3周內,無性接觸的情況下,符合下列標準即可判為治癒。
①臨床症狀和體徵全部消失。
②尿液澄清透明。
③男性應在臨床症狀消失後2周,經前列腺按摩,並全程尿及分段尿沉渣取材,女性應在臨床症狀消失後1周從宮頸口或尿道口取材,分別作前列腺按摩液、尿沉渣或分泌物塗片和培養,每5~7天1次,連續2次
淋球菌培養均陰性。值得注意的是,PCR是通過檢測淋球菌隱蔽
質粒上的CppB基因存在而確定淋球菌有無的,部分患者治癒後,尿道在一段時間內尚存在有已殺死的含CppB基因無害性、無
繁殖力的菌體及其碎片,儘管塗片和培養未檢出淋球菌,但PCR可擴增CppB基因,仍可得到陽性結果。因此,PCR檢測結果不能作為淋病治癒的指標。
⑵療後觀察:
①對青黴素類治療的病例,治療結束後3~7天仍持續有淋病表現者,要考慮可能為PPNG菌株感染。應選用針對耐藥菌株的藥物進行治療。
②經上述治療後,仍有淋病表現者,可能系對大觀黴素或頭孢曲松(頭孢三嗪)耐藥。應作藥物敏感試驗,改用敏感藥物。
③經過治療後,淋病又復發,則為再感染或重複感染,不一定是治療失敗。應對患者進行宣傳教育,並對其性伴侶進行檢查,診斷,必要時予以治療。使用藥物如(淋克淨組合)
④性伴侶的處理:凡在1個月內和淋病患者有過性接觸者,均應進行預防性治療。如有淋病證據者,則應按淋病的治療方案接受治療。
中醫治療
中醫中藥可作為淋病治療的輔助措施,決不可將其當作主要治療手段,可結合用潔陰洗液清洗或灌洗陰部,消毒、抑菌。忽視抗菌治療,否則只會貽誤病情,造成本病遷延不愈。
內治法
一濕熱毒蘊(急性淋病)尿道口紅腫,尿急,尿頻,尿痛,淋瀝不止,尿液混濁如脂,尿道口溢膿,嚴重者尿道黏膜水腫,附近淋巴結紅腫疼痛,女性宮頸充血、觸痛,並有膿性分泌物,可有前庭大腺紅腫熱痛等;可有發熱等全身症狀;舌紅,苔黃膩,脈滑數。辨證分析:外感熱毒,濕熱穢濁之邪,侵及馬口,郁於肌膚,故見尿道口紅腫;濕熱毒邪下注膀胱,膀胱氣化不利,故尿急,尿頻,尿痛,淋瀝不止,或見尿液混濁如脂;濕毒熾盛,則尿道黏膜水腫,附近淋巴結、前庭大腺紅腫疼痛;熱盛肉腐,則尿道口溢膿,宮頸有膿性分泌物;濕毒蘊伏血絡,則宮頸充血、觸痛;舌紅、苔黃膩、脈滑數為濕熱毒蘊之象。治法:清熱利濕,解毒化濁。方藥:龍膽瀉肝湯酌加
土茯苓、
紅藤、草蘚等。熱毒人絡者,合清營湯加減。
二陰虛毒戀(慢性淋病)小便不暢,短澀,淋瀝不盡;腰酸腿軟,五心煩熱,酒後或疲勞易發,食少納差,女性帶下多;舌紅,苔少,脈細數。辨證分析:久病體虛,或房勞過度,以致正虛毒戀不出,下注膀胱,故見小便不暢,短澀,淋瀝不盡;女性濕熱邪毒擾及胞宮,故見白帶增多;腎陰虧虛,虛熱內生,則腰酸腿軟,五心煩熱;酗酒致濕熱內生,疲勞更傷正氣,故病情復發;脾虛不運,故見食少納差;舌紅、苔少、脈細數為陰虛毒戀之象。治法:滋陰降火,利濕祛濁。方藥:知柏地黃丸酌加
土茯苓、萆蘚等。
外治法
用潔陰洗液清洗或灌洗陰部,消毒、抑菌。
或可選用土茯苓、
地膚子、
苦參、芒硝各30g,煎水外洗局部.每天3次。亞特蘭大政府研究人員報導,淋病變得越來越難治了,它已對兩種抗生素耐藥。疾病控制中心報導,在夏威夷,性傳染性疾病的菌株對常規治療--氟喹諾酮(fluoroquinolone)的
耐藥性從1997年的1.4%猛增到去年的9.5%。在
堪薩斯市的Mo,在12個病人中發現淋病對一種新的抗生素--阿齊紅黴素(azithromycin)產生耐藥。政府建議套用其他3種抗生素治療淋病,它們都很貴。一個CDC的流行病學家,Susan Wang說,淋病的藥耐菌株從亞洲傳入,在美國本土產生類似的耐藥性也就不可避免了。在1980年代,淋病對青黴素和四環素產生了類似的耐藥性,致使這些抗生素失效。
民間偏方治療
使用中草藥治療淋病要根據患者患病的不同時期、不同症狀辨證施治。患者因不潔性交,感染濕熱邪毒,蘊於下焦,以致出現白帶量多,外陰紅腫的急性期症狀;如果未經治癒,淋毒留戀,日久會耗傷腎精,造成腎精已虧而淋毒未去,正虛邪實;也可能因為患者縱慾過度,勞傷腎精,又恰逢外感淋毒濁邪,邪毒乘虛而入,形成正虛邪實的情況。以中藥口服治療淋病,不僅有良好抗菌消炎使用,還可以扶助正氣,增強機體免疫力。另外,中藥外治也是中醫治療淋病的重要組成部分,清熱解毒,祛濕止癢,緩解局部症狀。
外治方:
處方①(《皮膚病性病獨特秘方絕招》):生軍粉10克 魚腥草60克
黃柏12克 明礬5?克 烏梅3個 水煎外洗,每日2次,每次30分鐘。用於治療急性淋病。
處方②(《實用男女病性病臨床手冊》):敗醬草1000克 具有清熱解毒消腫的作用。上藥加水2000毫升,煎30分鐘,去渣待涼,分2次沖洗前陰。每日1劑。
處方③(《實用男女病性病臨床手冊》):
銀花20克 蒲公英20克。水煎洗滌陰部,每日數次。
食療方法
患淋病淋病後,飲食宜清淡,多飲水,忌食辛辣之品,也不能飲酒,常常有一些患者因為飲酒使病情加重或復發。下面介紹一些食療方供參考。
1.滑石粥 來源:《壽親養老新書》 原料:滑石30g,
瞿麥10g,粳米30~60g。製作:先將滑石用布包紮,再與瞿麥同入水中煎煮,取汁,去渣,加入粳米煮稀粥。用法:空腹服用。適應證:主治淋病屬濕熱證者。
2.
冬葵湯 來源:《藥性論》 原料:
冬葵葉200g。用法:煮湯食。適應證:淋病屬濕熱證者。
3.石韋湯 來源:《貴州草藥》 原料:石韋15g,
連線草15g,
豬鬃草15g。用法:水煎取汁,代茶頻飲。適應證:各型淋病。
4.葵根飲 來源:《聖惠方》 原料:
冬葵根30g,車前子15g。用法:煎湯取汁,代茶飲。適應證:各型淋病。
 淋菌
淋菌 淋菌
淋菌