發展概況
我國與世界的抑鬱症患病率比較情況如下:
| 世界 | 我國 |
|---|
| 抑鬱症患者人數 | 3.22億 | (無精確數據) |
|---|
| 患病率 | 4.4% | (4.2±1.9)% |
|---|
註:1.大多數報導將我國抑鬱症患病率確定在3%~5%的區間,但有報導稱達到了6.1%。
2.我國抑鬱症發病率地區差異較大。
3.30年間,報告的抑鬱症發病率暴增10~20倍,現在仍然呈上升趨勢;不排除有的以“世界衛生組織數據表明”的字眼作了錯誤(虛假)報導,故本數據可能不準確。
抑鬱症是世界第四大疾病,預計到2020年將成為第二大;但我國對抑鬱症的醫療防治還處在識別率低的局面,地級市以上的醫院對其識別率不足20%,只有不到10%的患者接受了相關的藥物治療;而且,同時,抑鬱症的發病(和自殺事件)已開始出現低齡(大學,乃至中小學生群體)化趨勢。綜上所述,對抑鬱症的科普、防範、治療工作亟待重視,抑鬱症防治已被列入全國精神衛生工作重點。
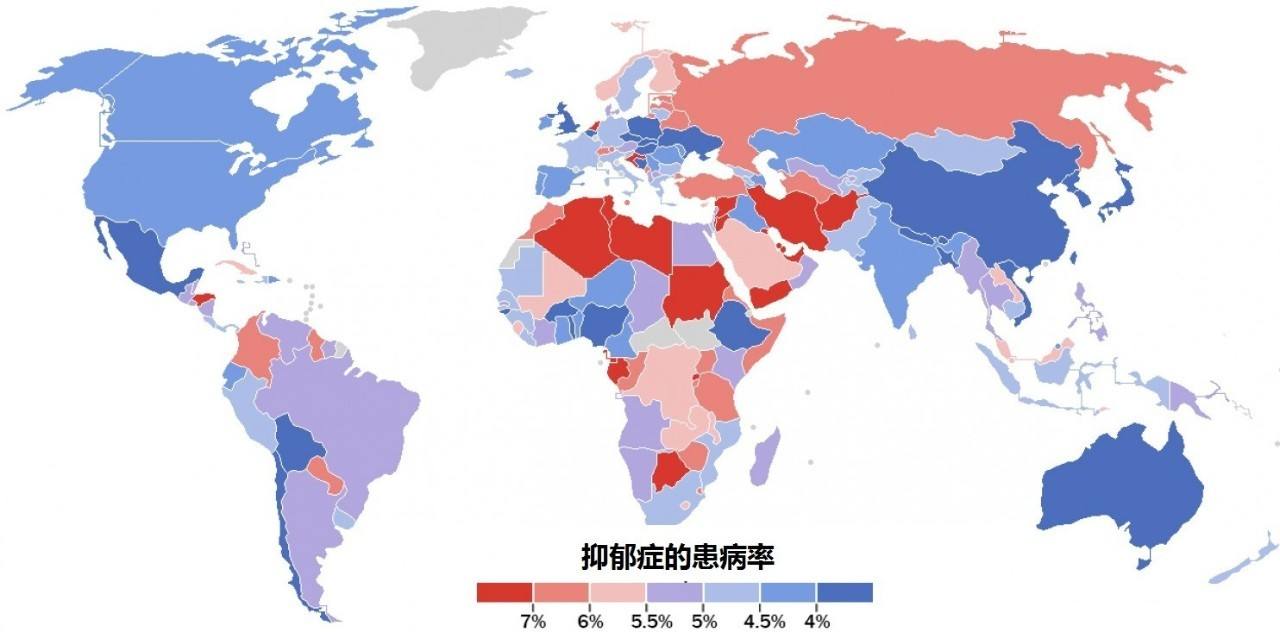 世界抑鬱症患病率地圖
世界抑鬱症患病率地圖病因
迄今,抑鬱症的病因並不非常清楚,但可以肯定的是,生物、心理與社會環境諸多方面因素參與了抑鬱症的發病過程。生物學因素主要涉及遺傳、神經生化、神經內分泌、神經再生等方面;與抑鬱症關係密切的心理學易患素質是病前性格特徵,如抑鬱氣質。成年期遭遇應激性的生活事件,是導致出現具有臨床意義的抑鬱發作的重要觸發條件。然而,以上這些因素並不是單獨起作用的,強調遺傳與環境或應激因素之間的互動作用、以及這種互動作用的出現時點在抑鬱症發生過程中具有重要的影響。
臨床表現
抑鬱症可以表現為單次或反覆多次的抑鬱發作,以下是抑鬱發作的主要表現。
1.心境低落
主要表現為顯著而持久的情感低落,抑鬱悲觀。輕者悶悶不樂、無愉快感、興趣減退,重者痛不欲生、悲觀絕望、度日如年、生不如死。典型患者的抑鬱心境有晨重夜輕的節律變化。在心境低落的基礎上,患者會出現自我評價降低,產生無用感、無望感、無助感和無價值感,常伴有自責自罪,嚴重者出現罪惡妄想和疑病妄想,部分患者可出現幻覺。
2.思維遲緩
患者思維聯想速度緩慢,反應遲鈍,思路閉塞,自覺“腦子好像是生了銹的機器”,“腦子像塗了一層糨糊一樣”。臨床上可見主動言語減少,語速明顯減慢,聲音低沉,對答困難,嚴重者交流無法順利進行。
3.意志活動減退
患者意志活動呈顯著持久的抑制。臨床表現行為緩慢,生活被動、疏懶,不想做事,不願和周圍人接觸交往,常獨坐一旁,或整日臥床,閉門獨居、疏遠親友、迴避社交。嚴重時連吃、喝等生理需要和個人衛生都不顧,蓬頭垢面、不修邊幅,甚至發展為不語、不動、不食,稱為“抑鬱性木僵”,但仔細精神檢查,患者仍流露痛苦抑鬱情緒。伴有焦慮的患者,可有坐立不安、手指抓握、搓手頓足或踱來踱去等症狀。嚴重的患者常伴有消極自殺的觀念或行為。調查顯示,我國每年有28.7萬人死於自殺,其中63%有精神障礙,40%患有抑鬱症。因抑鬱症而自殺的不乏名人,包括
梵谷、
海明威、
三毛、
張國榮、
徐行、
李曉、
羅賓·威廉士、
喬任梁等。消極悲觀的思想及自責自罪、缺乏自信心可萌發絕望的念頭,認為“結束自己的生命是一種解脫”,“自己活在世上是多餘的人”,並會使自殺企圖發展成自殺行為。這是抑鬱症最危險的症狀,應提高警惕。
4.認知功能損害
研究認為抑鬱症患者存在認知功能損害。主要表現為近事記憶力下降、注意力障礙、反應時間延長、警覺性增高、抽象思維能力差、學習困難、語言流暢性差、空間知覺、眼手協調及思維靈活性等能力減退。認知功能損害導致患者社會功能障礙,而且影響患者遠期預後。
5.軀體症狀
主要有
睡眠障礙、乏力、食慾減退、體重下降、
便秘、身體任何部位的疼痛、性慾減退、
陽痿、
閉經等。軀體不適的體訴可涉及各臟器,如噁心、嘔吐、心慌、胸悶、出汗等。自主神經功能失調的症狀也較常見。病前軀體疾病的主訴通常加重。
睡眠障礙主要表現為早醒,一般比平時早醒2~3小時,醒後不能再入睡,這對抑鬱發作具有特徵性意義。有的表現為入睡困難,睡眠不深;少數患者表現為睡眠過多。體重減輕與食慾減退不一定成比例,少數患者可出現食慾增強、體重增加。
檢查
對疑為抑鬱症的患者,除進行全面的軀體檢查及神經系統檢查外,還要注意輔助檢查及實驗室檢查。迄今為止,尚無針對抑鬱障礙的特異性檢查項目。因此,目前的實驗室檢查主要是為了排除物質及軀體疾病所致的抑鬱症。有2種實驗室檢查具有一定的意義,包括地塞米松抑制試驗(DST)和促甲狀腺素釋放激素抑制試驗(TRHST)。
診斷
抑鬱症的診斷主要應根據病史、臨床症狀、病程及體格檢查和實驗室檢查,典型病例診斷一般不困難。國際上通用的診斷標準一般有ICD-10和DSM-IV。國內主要採用ICD-10,是指首次發作的抑鬱症和復發的抑鬱症,不包括雙相抑鬱。患者通常具有心境低落、興趣和愉快感喪失、精力不濟或疲勞感等典型症狀。其他常見的症狀是①集中注意和注意的能力降低;②自我評價降低;③自罪觀念和無價值感(即使在輕度發作中也有);④認為前途暗淡悲觀;⑤自傷或自殺的觀念或行為;⑥
睡眠障礙;⑦食慾下降。病程持續至少2周。
治療
1.治療目標
抑鬱發作的治療要達到三個目標:①提高臨床治癒率,最大限度減少病殘率和自殺率,關鍵在於徹底消除臨床症狀;②提高生存質量,恢復社會功能;③預防復發。
2.治療原則
①個體化治療;②劑量逐步遞增,儘可能採用最小有效量,使不良反應減至最少,以提高服藥依從性;③足量足療程治療;④儘可能單一用藥,如療效不佳可考慮轉換治療、增效治療或聯合治療,但需要注意藥物相互作用;⑤治療前知情告知;⑥治療期間密切觀察病情變化和不良反應並及時處理;⑦可聯合
心理治療增加療效;⑧積極治療與抑鬱共病的其他軀體疾病、物質依賴、焦慮障礙等。
3.藥物治療
藥物治療是中度以上抑鬱發作的主要治療措施。目前臨床上一線的抗抑鬱藥主要包括選擇性5-羥色胺再攝取抑制劑(SSRI,代表藥物氟西汀、帕羅西汀、舍曲林、氟伏沙明、西酞普蘭和艾司西酞普蘭)、5-羥色胺和去甲腎上腺素再攝取抑制劑(SNRI,代表藥物文拉法辛和度洛西汀)、去甲腎上腺素和特異性5-羥色胺能抗抑鬱藥(NaSSA,代表藥物米氮平)等。傳統的三環類、四環類抗抑鬱藥和單胺氧化酶抑制劑由於不良反應較大,套用明顯減少。
近年來出現了一種新的
物理治療手段——重複經顱磁刺激(rTMS)治療,主要適用於輕中度的抑鬱發作。
預防
有人對抑鬱症患者追蹤10年的研究發現,有75%~80%的患者多次復發,故抑鬱症患者需要進行預防性治療。發作3次以上應長期治療,甚至終身服藥。維持治療藥物的劑量多數學者認為應與治療劑量相同,還應定期門診隨訪觀察。心理治療和社會支持系統對預防本病復發也有非常重要的作用,應儘可能解除或減輕患者過重的心理負擔和壓力,幫助患者解決生活和工作中的實際困難及問題,提高患者應對能力,並積極為其創造良好的環境,以防復發。
 世界抑鬱症患病率地圖
世界抑鬱症患病率地圖
