臨床表現,症狀體徵,疾病病因,診斷檢查,治療方案,用藥安全,鑑別,慢性菌痢應同下列疾病相鑑別,
臨床表現
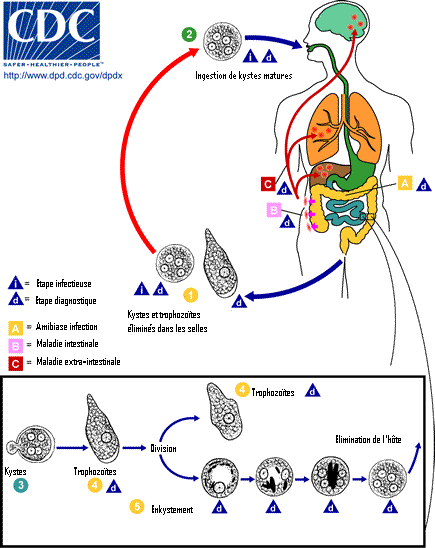
潛伏期一般為1~2天。
普通型(典型):起病急,發燒39℃以上,繼之出現腹痛、腹瀉,大便開始時為稀便或水樣便,以後大便次數增多,但便量逐漸減少,並且轉變為粘液便或膿血便,一般每日10~20次,嚴重者可達20~30次,大便時里急後重感(大便時有下墜感、排便不盡感)明顯,經過治療,症狀可望5~7天得到控制,整個病程約1~2周。 急性細菌性痢疾
急性細菌性痢疾
 急性細菌性痢疾
急性細菌性痢疾症狀體徵
臨床上將病程在2個月以內者稱為急性細菌性痢疾,分3型,即普通型、輕型和中毒型。普通型表現為發冷發熱,腹痛、腹瀉,伴里急後重。腹痛以左下腹為主,呈陣發性,大便後減輕。大便每日十幾次至幾十次,典型者為黏液膿血便伴有里急後重感。中毒型急性細菌性痢疾起病急驟,變化迅速,可表現為高熱、頭痛、嘔吐、煩躁、嗜睡,甚至血壓下降,意識改變。
疾病病因
病前一周內的不潔飲食史、接觸史,當地本病流行情況。
急性細菌性痢疾的傳染源是急性細菌性痢疾患者和帶菌者,痢疾桿菌隨糞便排出體外,經消化道(糞-口途徑)傳播。
蒼蠅生活於糞便污物之間,蠅體常攜帶痢疾桿菌等病菌,因此急性細菌性痢疾也可通過蒼蠅污染食物而傳播。
診斷檢查
1、檢驗 血尿常規。大便常規及培養,1/d,3次,停藥後再2次。並作藥敏試驗。必要時以PCR法查大便志賀菌。大便鏡檢注意原蟲(阿米巴原蟲、隱孢子蟲)、腸滴蟲、各種寄生蟲蟲卵、黴菌菌絲。各種腸毒素測定。如大腸埃希菌腸毒素(LT、ST),難辨梭狀芽胞桿菌毒素。厭氧菌培養(空腸彎曲菌、難辨梭菌)。電鏡查病毒顆粒、核酸電泳圖譜(PAGE)。
2、特殊檢查 注意有無脫水酸中毒,並評估脫水酸中毒程度。抽血查鉀、鈉、氯、HC0-3含量。
治療方案
1、對症治療 積極控制高熱,採用藥物與物理降溫。恢復期口服腸黏膜保護劑(思密達)與微生態調節劑(培菲康),可加速控制腹瀉。
2、繼續進食 鼓勵正常飲食。
3、抗菌治療 首選黃連素聯合諾氟沙星,或氧氟沙星,或環丙沙星。口服,療程3~5d。
(1)黃連素:成人每次0.5g,2/d。小兒30mg/(kg·d)。
(2)諾氟沙星:成人每次0.4g,2/d。小兒禁用
(3)氧氟沙星:成人每次0.3g,2/d。小兒禁用
(4)環丙沙星:成人每次0.4g,2/d。小兒禁用
(5)重症及6月齡以下嬰兒可選用下列藥物:①頭孢氨噻肟,成人每次1g,1/12h,肌注;兒童50~100mg/(kg·d)。②頭孢去甲噻肟及頭孢曲松,劑量同①。③對青黴素過敏者,可選用阿米卡星,成人每次80mg,1/12h,肌注。小兒2~5mg/(kg·d)。妥布黴素,成人每次80mg(8萬U),每8~12h一次,小兒4mg/(kg·d),分2次肌注或靜滴。
(6)其他:尚可選用磷黴素、口服慶大黴素、SMZ-TMP(服用後需多喝水|)等。
5、中醫中藥
(1)鐵莧菜石榴皮煎劑。
護理:
1、按傳染病一般護理常規護理。消化道隔離。接觸者醫學觀察7d。
2、詳細記錄出入量。繼續隨意飲食。充分供給水分和電解質,保證尿量正常。
3、病程24h以內的患者,每2h觀察一次體溫、血壓、呼吸、神志、面色、四肢循環。及時發現重型(中毒型)患者。
4、保持肛周皮膚清潔乾燥,防止糜爛。
用藥安全
【細菌性痢疾的飲食治療】
飲食治療的目的是減少腸道刺激,緩解病人腹瀉症狀,防止和糾正水電解質平衡。
1、在發熱、腹痛、腹瀉明顯時,應禁食,當症狀稍有減輕時,可進食清淡、營養豐富、易消化、脂肪少的流質飲食。如藕粉、米湯、果汁、菜汁、禁飲牛奶、豆漿及易產氣的飲食,以保證腸道的充分休息,要補充水分和電解質。每日6餐,每餐200毫升~250毫升。2、發熱,腹瀉症狀好轉後,可食少渣無刺激性飲食,由少渣、少油半流過渡到半流、軟食或普食。可食用粥、麵條、面片、小餛飩、豆腐、蒸蛋羹、小肉丸、魚丸、燒魚、菜泥等,每日可3餐或5餐,量不宜過多。 急性細菌性痢疾藥品
急性細菌性痢疾藥品
 急性細菌性痢疾藥品
急性細菌性痢疾藥品3、應多飲水,改善脫水和毒血症,利於毒素的排泄。
4、禁食油煎或油炸食物,芹菜、韭菜、蘿蔔、咖啡、濃茶、酒類、刺激性調味品,生冷食物,待腸道病變康復後再食用普通膳食。
為了預防菌痢傳播,除注意環境衛生和個人衛生,養成飯前便後洗手的習慣外,在飲食上還有下列禁忌:
1、忌肉類濃汁及動物內臟。因其含有大量的含氮浸出物,如嘌呤鹼和胺基酸等。含氮浸出物具有刺激胃液分泌作用,汁越濃作用越強,加重了消化道負擔。而且細菌性痢疾病人腸道有病變,有噁心嘔吐等症,消化吸收更差。
2、忌粗纖維、脹氣食物。如芥菜、芹菜、韭菜等纖維粗而多的食物,不易消化,導致局部充血、水腫,炎症不易癒合。而牛奶和糖、豆製品也易引起腸道蠕動增加,導致脹氣。
3、忌刺激類食物。如煎、炸及醃、熏的大塊魚肉,對腸壁有直接刺激,使腸壁損傷加劇;這些食物又難以消化,脹氣發熱,停留的時間長,會加重消化道負擔。
4、忌污染食物。未經消毒的瓜果蔬菜,這些既帶菌又易引起中毒,是致病因素,並使病人抵抗力下降。
6、忌辛熱刺激食物、韭菜、羊肉、辣椒、鮮辣椒粉和濃茶、酒、各種咖啡飲料,都是強烈的刺激品,致血管痙攣收縮,使黏膜充血、水腫、破損,故忌用。
另外,在恢復好轉期間的患者,由於腸胃較弱,仍應禁食生冷、堅硬、寒涼、滑膩之物,如涼拌蔬菜、豆類、冷飲、酒類、瓜果等。
【預防痢疾】
1、搞好環境衛生,加強廁所及糞便管理,消滅蒼蠅孳生地,發動民眾消滅蒼蠅。
2、加強飲食衛生及水源管理,尤其對個體及飲食攤販做好衛生監督檢查工作。
3、對集體單位及托幼機構的炊事員、保育員應定期檢查大便,做細菌培養。
4、加強衛生教育,人人做到飯前便後洗手,不引生水,不吃變質和腐爛食物,不吃被蒼蠅沾過的食物。
5、不要暴飲暴食,以免胃腸道抵抗力降低。
6、做好消毒隔離工作,食具要煮沸15分鐘消毒,病人的糞便要用1%漂白粉液浸泡後再到入下水道。
7、保護易感人群,近年來使用志賀菌依鏈株減毒活菌苗口服,可產生IgA,以防止痢菌菌毛貼附於腸上皮細胞,從而防止其侵襲和腸毒素的致瀉作用。
也有學者採用X線照射及氯黴素或亞硝胍誘變等不同方式獲得減毒變異株,用於主動免疫,已獲初步效果。但總的來說,由於痢疾桿菌的亞型比較多,因此,製成特異性的疫苗難度較大。另外,病癒後機體產生的特異性免疫持續時間也不長,因此,最重要的預防措施還是切斷傳播途徑。
鑑別
急性菌痢應與急性胃腸炎、阿米巴痢疾、等鑑別,中毒型菌痢應與鑑別,慢性痢疾應與結腸癌、等鑑別。細菌性食物中毒多集體發病,起病急、病程短、嘔吐劇烈、水樣便。流行性乙型腦炎的流行季節、臨床表現與急性重型、中毒型菌痢相似。應及早作鹽水灌腸,採取大便標本作鏡檢及細菌培養,以明確診斷。阿米巴痢疾起病一般緩慢,少有毒血症症狀,里急後重感輕,便次較少,要注意與菌痢相區別。其腹痛以右側為主,典型者有果醬樣大便,糞鏡檢見紅細胞成堆,而白細胞少,可找到阿米巴滋養體。乙狀結腸鏡檢查所見兩者不同,於病變部位取材檢查病原體也不相同。對慢性腹瀉患者,應想到直腸癌的可能性,及時作肛門指檢及乙狀結腸鏡檢查以明確診斷。
(一)阿米巴痢疾(又稱腸阿米巴病)其鑑別見下表。
細菌性痢疾 | 阿米巴痢疾 | |
病原 | 志賀菌 | 溶組織阿米巴原蟲 |
流行病學 | 散發或流行 | 散發 |
潛伏期 | 1~7日 | 數周至數月 |
臨床表現 | 起病急,多有發熱等毒血症,腹痛、腹瀉較重,便次頻繁 里急後重明顯 左下腹壓痛明顯 | 緩起,多無發熱,腹痛輕,便次少 里急後重不明顯 右下腹輕度壓痛 |
糞便檢查 | 外觀多呈粘液膿血便,量少,鏡檢可見大量膿細胞、少量紅細胞及巨噬細胞 | 量多,呈暗紅色果醬樣,有特殊臭味,紅細胞多於白細胞,可見夏科雷登結晶,可找到溶組織阿米巴滋養體 |
乙狀結腸鏡檢 | 主要為腸黏膜瀰漫性充血、水腫、淺表潰瘍 | 散發性、潛形潰瘍,周圍紅暈,潰瘍間腸黏膜大多正常 |
菌痢同阿米巴痢疾的鑑別
(二)沙門菌腸炎 鼠傷寒桿菌、腸炎桿菌等常為其病原,其胃腸型主要臨床症狀同急性非典型型菌痢相似,但糞便多樣化,一般抗菌藥物療效差,糞便培養可分離出沙門菌,或從該病的敗血症型患者血中培養出致病菌。
(三)副溶血性弧菌腸炎 此種腸炎由副溶血性弧菌(嗜鹽桿菌)引起。為細菌性食物中毒中常見的一種類型。其臨床特徵:有進食海產品或醃漬食品史;同餐者同時或先後迅速發病;主要症狀為陣發性腹部絞痛、噁心、嘔吐,多無里急後重;糞便呈粘液血性、血水或洗肉水樣,有特殊臭味;取患者吐瀉物或可疑食物進行細菌培養有確診價值。
(四)霍亂與副霍亂 病前一周來自疫區,或者與本病患者及其污染物有接觸史。突然起病,先瀉後吐,常無噁心腹痛等症狀,糞呈米泔樣或黃水樣。重症病例可致外周循環衰竭。糞便或漚吐物中檢出霍亂弧菌或愛爾托弧菌。
(五)空腸彎曲菌腸炎 該病於已開發國家發病率高,甚至超過菌痢,主要臨床表現與菌痢類似,尚伴咽痛、肌痛、關節痛、背痛等症狀。糞便在微需氧或厭氧環境中培養可檢出該菌,或者雙份血清特異性抗體效價增長4倍以上,有診斷價值。
(六)病毒性腸炎 多由輪狀病毒、Norwalk病毒年致急性腸道感染,有其自限性,消化道症狀輕,糞便鏡檢無特殊,電鏡或免疫學方法查及病毒或病毒顆粒可確診,雙份血清特異性抗體效價4倍以上增長有診斷意義。
此外急性菌痢應同腸套疊、耶爾森菌病、產腸毒性大腸桿菌腸炎、類志賀毗鄰單胞菌腹瀉、親水單胞菌腹瀉等疾患相鑑別。
同中毒性菌痢應與下列病症相鑑別:
(一)高熱驚厥 此症多見嬰幼兒,既往多有高熱驚厥且反覆發作史,常可尋找出引起高熱驚厥的病因及誘發因素。一經退熱處理後驚厥即隨之消退。
(二)中毒性肺炎 此種肺炎病前多有受涼史,多伴感染性休克肺炎症狀與體徵,出現較早,胸部X光片提示肺部感染證據。無典型腸道感染的臨床表現。糞便(包括肛試)檢查無特殊發現。
(三)流行性乙型腦炎(簡稱乙腦) 夏秋季節發生的中毒性菌痢需同乙腦相鑑別。乙腦的中樞神經系統症狀出現有個過程,其極重型亦需2~3天,較中毒生菌痢為晚。糞便(包括肛試與灌腸)鏡檢無異常;細菌培養陰性。腦脊液檢查呈病毒性腦膜炎改變;乙腦病毒特異性抗體IgM陽性有診斷價值。
(四)腦型瘧疾 需與腦型毒痢相鑑別。來自疫區,結合發病季節,以間歇性突發性發冷、發熱、出汗後退熱的臨床特徵,血片或骨髓片中找到瘧原蟲可確診。
(五)脫水性休克 主要因頻繁吐瀉史所致低血容量性休克。先有脫水,後發生休克。脫水一旦被糾正休克即隨之糾正。
(六)重度中暑 有高溫接觸史。肛溫超高熱,皮膚灼熱無汗,可伴抽搐、昏迷等神經系統症狀,但無定位體徵。將患者移至陰涼通風處,病情可迅速緩解。外周血象、糞便與腦脊液檢查無異常。
慢性菌痢應同下列疾病相鑑別
(一)慢性阿米巴痢疾 其鑑別要點與急性期大致相同。
(二)慢性非特異性潰瘍性結腸炎 此病患者一般狀況較差,症狀遷延不愈,抗生素治療無效。糞便培養多次均無致病菌。腸黏膜出血點、質脆,接觸易出血。鋇灌腸或全消化道鋇透檢查,腸黏膜皺紋消失,晚期結腸袋消失,結腸變短,管腔狹窄為其特徵。
(三)腸結核 多繼發於肺結核,痰抗酸染色或24小時痰濃集法可查見結核桿菌,腸道病變多在回盲部,故右下腹壓痛或捫及腫塊,鋇劑灌腸X線檢查有助於診斷。
(四)直腸癌、結腸癌 多見於中老年人,並發局部感染時酷似菌痢,需依據肛門直腸指診、腸鏡及腸黏膜活檢等手段確診。
(五)腸道菌群失調 由於濫用抗藥物或者廣譜抗藥物使用時間較長,易引起菌群失調。主要為腸道桿菌減少或消失,代之金葡萄、真菌(主要為白色念珠菌)及某些革蘭陰性菌或厭氧菌感染,表現炎腹瀉不愈,大便性狀可因病原不同而異,以乳幼兒、年老體弱者多見。