技術特點
磁共振成像是斷層成像的一種,它利用磁共振現象從人體中獲得電磁信號,並重建出人體信息。1946年
史丹福大學的Flelix Bloch和
哈佛大學的Edward Purcell各自獨立的發現了
核磁共振現象。磁共振成像技術正是基於這一物理現象。1972年Paul Lauterbur 發展了一套對核磁共振信號進行空間編碼的方法,這種方法可以重建出人體圖像。磁共振成像技術與其它斷層成像技術(如
CT)有一些共同點,比如它們都可以顯示某種物理量(如密度)在空間中的分布;同時也有它自身的特色,磁共振成像可以得到任何方向的斷層圖像,三維體圖像,甚至可以得到空間-波譜分布的四維圖像。
像
PET和
SPECT一樣,用於成像的磁共振信號直接來自於物體本身,也可以說,磁共振成像也是一種發射斷層成像。但與PET和SPECT不同的是磁共振成像不用注射
放射性同位素就可成像。這一點也使磁共振成像技術更加安全。
從磁共振圖像中我們可以得到物質的多種物理特性參數,如質子密度,自旋-晶格馳豫時間T1,自旋-自旋馳豫時間T2,擴散係數,磁化係數,
化學位移等等。對比其它成像技術(如CT
超聲 PET等)磁共振成像方式更加多樣,成像原理更加複雜,所得到信息也更加豐富。因此磁共振成像成為醫學影像中一個熱門的研究方向。
MR也存在不足之處。它的空間解析度不及CT,帶有心臟起搏器的患者或有某些金屬異物的部位不能作MR的檢查,另外價格比較昂貴、掃描時間相對較長,偽影也較CT多。
工作原理
核磁共振是一種物理現象,作為一種分析手段廣泛套用於物理、化學生物等領域,到1973年才將它用於醫學臨床檢測。為了避免與
核醫學中放射成像混淆,把它稱為
磁共振成像術(MR)。
MRI通過對靜磁場中的人體施加某種特定頻率的射頻脈衝,使人體中的氫質子受到激勵而發生磁共振現象。停止脈衝後,質子在弛豫過程中產生MR信號。通過對MR信號的接收、空間編碼和圖像重建等處理過程,即產生MR信號。
成像原理
核磁共振成像原理:原子核帶有正電,許多元素的
原子核,如1H、19FT和31P等進行自旋運動。通常情況下,原子
核自旋軸的排列是無規律的,但將其置於外加磁場中時,核自旋空間取向從無序向有序過渡。這樣一來,自旋的核同時也以自旋軸和外加磁場的向量方向的夾角繞外加磁場向量旋進,這種旋進叫做拉莫爾旋進,就像旋轉的陀螺在地球的重力下的轉動。自旋系統的磁化矢量由零逐漸增長,當系統達到平衡時,
磁化強度達到穩定值。如果此時核自旋系統受到外界作用,如一定
頻率的射頻激發原子核即可引起共振效應。這樣,自旋核還要在射頻方向上旋進,這種疊加的旋進狀態叫做章動。在射頻脈衝停止後,自旋系統已激化的原子核,不能維持這種狀態,將回復到磁場中原來的排列狀態,同時釋放出微弱的能量,成為射電信號,把這許多信號檢出,並使之能進行空間分辨,就得到運動中原子核分布圖像。原子核從激化的狀態回復到平衡排列狀態的過程叫弛豫過程。它所需的時間叫弛豫時間。弛豫時間有兩種即T1和T2,T1為自旋-點陣或縱向馳豫時間,T2為自旋-自旋或橫向弛豫時間。
醫療用途
磁共振最常用的核是氫原子核質子(1H),因為它的信號最強,在人體組織內也廣泛存在。影響磁共振
影像因素包括:(a)質子的密度;(b)弛豫時間長短;(c)血液和腦脊液的流動;(d)順磁性物質(e)蛋白質。
磁共振影像灰階特點是,磁共振信號愈強,則亮度愈大,磁共振的信號弱,則亮度也小,從白色、灰色到黑色。
各種組織磁共振影像灰階特點如下:脂肪組織,松質骨呈白色;腦脊髓、骨髓呈白灰色;內臟、肌肉呈灰白色;液體,正常速度流血液呈黑色;骨皮質、氣體、含氣肺呈黑色。
核磁共振的另一特點是流動液體不產生信號稱為流動效應或流動空白效應。因此血管是灰白色管狀結構,而血液為無信號的黑色。這樣使血管很容易與軟組織分開。正常脊髓周圍有腦脊液包圍,腦脊液為黑色的,並有白色的硬膜為脂肪所襯托,使脊髓顯示為白色的強信號結構。
核磁共振(MRI)已套用於全身各系統的成像診斷。效果最佳的是顱腦,及其脊髓、
心臟大血管、關節骨骼、軟組織及盆腔等。對
心血管疾病不但可以觀察各腔室、大血管及瓣膜的解剖變化,而且可作心室分析,進行定性及半定量的診斷,可作多個切面圖,空間解析度較高,顯示心臟及病變全貌,及其與周圍結構的關係,優於其他X線成像、二維超聲、核素及CT檢查。在對腦脊髓病變診斷時,可作冠狀、矢狀及橫斷面像。
設備特點
MRI在臨床的套用表現在哪些方面?
磁共振成像的圖像與CT圖像非常相似,二者都是“數字圖像”,並以不同灰度顯示不同結構的解剖和病理的斷面圖像。與CT一樣,磁共振成像也幾乎適用於全身各系統的不同疾病,例如腫瘤、炎症、創傷、退行性病變,以及各種先天性疾病等的檢查。
磁共振成像無骨性偽影,可隨意作直接的多方向(橫斷、冠狀、矢狀或任何角度)切層,對顱腦、脊柱和脊髓等的解剖和病變的顯示,尤優於CT,磁共振成象借其“流空效應”,可不用血管造影劑,顯示血管結構,故在“無損傷”地顯示血管(微小血管除外),以及對腫塊、淋巴結和血管結構之間的相互鑑別方面,有獨到之處。磁共振成像有高於CT數倍的軟組織分辨能力,它能敏感地檢出組織成分中水含量的變化,故常可比CT更有效和早期地發現病變。通過磁共振血流成像技術的研究獲得的進展,使在活體上測定血流量和血流門控的使用,使磁共振成像能清楚地、全面地顯示心臟、心肌、心包以及心內的其他細小結構,為無損地檢查和診斷各種獲得性與先天性心臟疾患(包括冠心病等),以及心臟功能的檢查,提供了可靠的方法。隨著各種不同的快速掃描序列和三維取樣掃描技術的研究和成功地套用於臨床,磁共振血管造影和電影攝影新技術已步入臨床,且日臻完善。又實現了磁共振成像和局部頻譜學的結合(即MRI與MRS的結合),以及除氫質子以外的其他原子核如氟、鈉、磷等的磁共振成像,這些成就將能更有效地提高磁共振成像診斷的特異性,也開闊了它的臨床用途。
磁共振成像術的主要不足,在於它掃描所需的時間較長,因而對一些不配合的病人的檢查常感困難,對運動性器官,例如胃腸道因缺乏合適的對比劑,常常顯示不清楚;對於肺部,由於呼吸運動以及肺泡內氫質子密度很低等原因,成像效果也不滿意。磁共振成像對鈣化灶和骨骼病灶的顯示,也不如CT準確和敏感。磁共振成像術的空間分辨室,也有待進一步提高。
1、顱腦與脊髓 MRI對腦腫瘤、腦炎性病變、腦白質病變、腦梗塞、腦先天性異常等的診斷比CT更為敏感,可發現早期病變,定位也更加準確。對顱底及腦幹的病變因無偽影可顯示得更清楚。MRI可不用造影劑顯示腦血管,發現有無動脈瘤和動靜脈畸形。MRI還可直接顯示一些顱神經,可發現發生在這些神經上的早期病變。MRI可直接顯示脊髓的全貌,因而對脊髓腫瘤或椎管內腫瘤、脊髓白質病變、脊髓空洞、脊髓損傷等有重要的診斷價值。對椎間盤病變,MRI可顯示其變性、突出或膨出。顯示椎管狹窄也較好。對於頸、胸椎,CT常顯示不滿意,而MRI顯示清楚。另外,MRI對顯示椎體轉移性腫瘤也十分敏感。
2、頭頸部 MRI對眼耳鼻咽喉部的腫瘤性病變顯示好,如鼻咽癌對顱底、顱神經的侵犯,MRI顯示比CT更清晰更準確。MRI還可做頸部的血管造影,顯示血管異常。對頸部的腫塊,MRI也可顯示其範圍及其特徵,以幫助定性。
3、胸部 MRI可直接顯示心肌和左右心室腔(用心電門控),可了解心肌損害的情況並可測定心臟功能。對縱隔內大血管的情況可清楚顯示。對縱隔腫瘤的定位定性也極有幫助。還可顯示肺水腫、肺栓塞、肺腫瘤的情況。可區別胸腔積液的性質,區別血管斷面還是淋巴結。
4、腹部 MRI對肝、腎、胰、脾、腎上腺等實質性臟器疾病的診斷可提供十分有價值的信息,有助於確診。對小病變也較易顯示,因而能發現早期病變。MR胰膽道造影(MRCP)可顯示膽道和胰管,可替代ERCP。MR尿路造影(MRU)可顯示擴張的輸尿管和腎盂腎盞,對腎功能差、IVU不顯影的病人尤為適用。
5、盆腔 MRI可顯示子宮、卵巢、膀胱、前列腺、精囊等器官的病變。可直接看到子宮內膜、肌層,對早期診斷子宮腫瘤性病變有很大的幫助。對卵巢、膀胱、前列腺等處病變的定位定性診斷也有很大價值。
6、後腹膜 MRI對顯示後腹膜的腫瘤以及與周圍臟器的關係有很大價值。還可顯示腹主動脈或其他大血管的病變,如腹主動脈瘤、布—查綜合徵、腎動脈狹窄等。
7、肌肉骨骼系統 MRI對關節內的軟骨盤、肌腱、韌帶的損傷,顯示率比CT高。由於對骨髓的變化較敏感,能早期發現骨轉移、骨髓炎、無菌性壞死、白血病骨髓浸潤等。對骨腫瘤的軟組織塊顯示清楚。對軟組織損傷也有一定的診斷價值。
MRI提供的信息量不但大於
醫學影像學中的其他許多成像術,而且不同於已有的成像術,因此,它對疾病的診斷具有很大的潛在優越性。它可以直接作出橫斷面、矢狀面、冠狀面和各種斜面的體層圖像,不會產生CT檢測中的偽影;不需注射
造影劑;無電離輻射,對機體沒有不良影響。MRI對檢測腦內血腫、腦外血腫、腦腫瘤、
顱內動脈瘤、動靜脈
血管畸形、腦缺血、椎管內腫瘤、
脊髓空洞症和脊髓積水等顱腦常見疾病非常有效,同時對腰椎椎間盤後突、
原發性肝癌等疾病的診斷也很有效。
檢查目的:顱腦及脊柱、
脊髓病變,五官科疾病,心臟疾病,
縱膈腫塊,骨關節和肌肉病變,子宮、
卵巢、
膀胱、
前列腺、肝、腎、胰等部位的病變。
優點:
1.MRI對人體沒有電離輻射損傷;
2.MRI能獲得原生三維斷面成像而無需重建就可獲得多方位的圖像;
4.多序列成像、多種圖像類型,為明確病變性質提供更豐富的影像信息。
缺點:
1.和CT一樣,MRI也是影像診斷,很多病變單憑MRI仍難以確診,不像
內窺鏡可同時獲得影像和病理兩方面的診斷;
2.對肺部的檢查不優於X線或CT檢查,對
肝臟、
胰腺、
腎上腺、
前列腺的檢查比CT優越,但費用要高昂得多;
4.對骨折的診斷的敏感性不如CT及X線平片;
5.體內留有金屬物品者不宜接受MRI。
6. 危重病人不宜做
7.妊娠3個月內者除非必須,不推薦進行MRI檢查
8.帶有心臟起搏器者不能進行MRI檢查,也不能靠近MRI設備
9.多數MRI設備檢查空間較為封閉,部分患者因恐懼不能配合完成檢查
10.檢查所需時間較長
注意事項
由於在核磁共振機器及核磁共振檢查室記憶體在非常強大的磁場,因此,裝有心臟起搏器者,以及血管手術後留有金屬夾、金屬支架者,或其他的冠狀動脈、
食管、
前列腺、膽道進行金屬支架手術者,絕對嚴禁作核磁共振檢查,否則,由於金屬受強大磁場的吸引而移動,將可能產生嚴重後果以致生命危險。一般在醫院的核磁共振檢查室門外,都有紅色或黃色的醒目標誌註明絕對嚴禁進行核磁共振檢查的情況。
身體內有不能除去的其他金屬異物,如金屬內固定物、
人工關節、金屬假牙、支架、銀夾、彈片等金屬存留者,為檢查的相對禁忌,必須檢查時,應嚴密觀察,以防檢查中金屬在強大磁場中移動而損傷鄰近大血管和重要組織,產生嚴重後果,如無特殊必要一般不要接受核磁共振檢查。有金屬
避孕環及活動的金屬假牙者一定要取出後再進行檢查。
有時,遺留在體內的金屬鐵離子可能影響圖像質量,甚至影響正確診斷。
在進入核磁共振檢查室之前,應去除身上帶的手機、呼機、磁卡、手錶、硬幣、鑰匙、打火機、金屬皮帶、金屬項鍊、金屬耳環、金屬紐扣及其他金屬飾品或金屬物品。否則,檢查時可能影響磁場的均勻性,造成圖像的干擾,形成偽影,不利於病灶的顯示;而且由於強磁場的作用,金屬物品可能被吸進核磁共振機,從而對非常昂貴的核磁共振機造成破壞;另外,手機、呼機、磁卡、手錶等物品也可能會遭到強磁場的破壞,而造成個人財物不必要的損失。隨著科技的進步與發展,有許多骨科內固定物,特別是脊柱的內固定物,開始用鈦合金或鈦金屬製成。
由於鈦金屬不受磁場的吸引,在磁場中不會移動。因此體內有鈦金屬內固定物的病人,進行核磁共振檢查時是安全的;
而且鈦金屬也不會對核磁共振的圖像產生干擾。這對於患有脊柱疾病並且需要接受脊柱內固定手術的病人是非常有價值的。但是鈦合金和鈦金屬製成的內固定物價格昂貴,在一定程度上影響了它的推廣套用。
檢查適應症
1、神經系統病變:
腦梗塞、腦腫瘤、炎症、變性病、先天畸形、外傷等,為套用最早的人體系統,對病變的定位、定性診斷較為準確、及時,可發現早期病變。
3、胸部病變:縱隔內的腫物、
淋巴結以及胸膜病變等,可以顯示肺內團塊與較大氣管和血管的關係等。
4、腹部器官:
肝癌、
肝血管瘤及
肝囊腫的診斷與鑑別診斷,腹內腫塊的診斷與鑑別診斷,尤其是腹膜後的病變。
5、盆腔臟器;
子宮肌瘤、子宮其它腫瘤、
卵巢腫瘤,盆腔內包塊的定性定位,直腸、前列腺和膀胱的腫物等。
6、骨與關節:骨內感染、腫瘤、外傷的診斷與病變範圍,尤其對一些細微的改變如
骨挫傷等有較大價值,關節內軟骨、
韌帶、
半月板、滑膜、
滑液囊等病變及骨髓病變有較高診斷價值。
7、全身軟組織病變:無論來源於神經、血管、
淋巴管、肌肉、結締組織的腫瘤、感染、變性病變等,皆可做出較為準確的定位、定性的診斷。
MRI(Matz's Ruby Interpreter)
常用檢查方式
平掃
不注射對比劑直接進行的掃描
MRI增強掃描
通過注射MRI造影劑,縮短組織在外磁場作用下的共振時間、增大對比信號的差異、提高成像對比度和清晰度的一類診斷試劑。它能有效改變生物體內組織中局部的水質子弛豫速率,縮短水分子中質子的弛豫時間,準確地檢測出正常組織與患病部位之間的差異的一種檢查方式。
MR血管成像,分為使用造影劑和不使用造影劑,相對DSA,是一種無創的血管造影技術。
MR膽管成像,顯示肝內外膽管及
膽囊,確定有無結石及膽道擴張。
MR泌尿成像,顯示輸尿管及膀胱,確定有無尿路擴張及畸形等疾病。
MR脊髓水成像,磁共振脊髓水能充分顯示椎管內腦脊液形態,是判斷椎管內外病變性質的新型可靠的檢查方法。
常用檢查序列
SE 自旋迴波序列
在MRI中施加脈衝的順序是先給90°激勵脈衝,爾後給予一個180°相位重聚脈衝,故在一個TR內只有一次180°脈衝,稱之為自旋迴波序列(spin—echosequence,SE)。
FSE/TSE 快速自旋迴波序列
FSE序列是建立在SE序列基礎上的一種序列,在MRI中施加脈衝的順序是先給90°激勵脈衝,爾後給予多個同方向的180°相位重聚脈衝,形成回波鏈(ETL),從而減短掃描時間,稱之為自旋迴波序列(Fast spin—echosequence,FSE)。
IR 快速反轉序列
通過發射180°反轉脈衝,使組織內某些質子先達到飽和,再發射90°一180°一180°一脈衝,由於已經達到飽和的質子不產生信號,從而達到抑制效果,分STIR(脂肪抑制)和FLAIR(自由水抑制)兩種。
GE/GRE 梯度回波序列
在
射頻激發之後,熱平衡態的磁化向量(磁向量)M0部分或全部被翻轉到垂直主磁場的橫平面上,產生了自由感應衰減(FID)這種信號。若加上額外的梯度磁場第一葉,其信號衰減會變得更快,因為外加梯度磁場的存在,使得不同位置的磁化向量又額外多了相位差異,這因素加了進來使得磁化向量的向量和更快變小,即造成信號強度。梯度回波的產生,是額外再加上一個與前者相反極性的梯度磁場第二葉,其作用影響可以抵銷掉,隨著時間抵銷越來越多,當積分面積G2dt=-G1ft時,可以發現自旋信號強度達到最高峰。
EPI 回波平面成像
EPI實際上是FSE基礎上發展起來的一種超快速成像方法。SE序列是利用一次90o和180o的RF激發後回波,進行不同相位重複的180o再激發來一次完成8-16排K空間信號採集,這裡的回波鏈採集時每個回波間隔時間仍達100ms左右,每個回波都遵循T2*的自由誘導衰減(
FID)規律進行。這是可以再利用的。現代MRI技術的發展已允許各種成像序列的交叉結合,而梯度磁場性能的發展已可達0.25ms時間內快速上升到20-30mT/m的高度,可以在6.0ms時間內完成梯度施放、切換和回波採集的全過程,取得一個回波信號。這種超快速梯度回波技術與前述的FSE技術結合就產生了平面回波成像技術。也就是在FSE序列遵循T2衰減的回波鏈中,每個回波產生後遵循T2*衰減,在這個T2*衰減的回波中再採用快速梯度進行高信號再編碼和回波採集,一個T2*衰減的回波時間內再完成16個相位K空間的信號採集,這樣可以在90和180一脈衝之後完成所有K空間平面的數據採集,一個序列只需2.0ms! 這就是平面回波成像序列,只有在具有強大梯度磁場性能和良好主磁場強度和均勻度的硬體條件和強大而先進的計算機軟體支持下才能實現。這是目前MRI超快速成像的頂尖技術,可以與其他序列搭配使用。
歷史
1930年代,
物理學家伊西多·拉比發現在磁場中的原子核會沿磁場方向呈正向或反向有序平行排列,而施加無線電波之後,原子核的自旋方向發生翻轉。這是人類關於原子核與磁場以及外加射頻場相互作用的最早認識。由於這項研究,拉比於1944年獲得了
諾貝爾物理學獎。
1946年兩位美國科學家
布洛赫和珀塞爾發現,將具有奇數個核子(包括質子和中子)的原子核置於磁場中,再施加以特定頻率的射頻場,就會發生原子核吸收射頻場能量的現象,這就是人們最初對核磁共振現象的認識。為此他們兩人獲得了1950年度諾貝爾物理學獎。
人們在發現核磁共振現象之後很快就產生了實際用途,化學家利用分子結構對氫原子周圍磁場產生的影響,發展出了
核磁共振譜,用於解析分子結構,隨著時間的推移,核磁共振譜技術不斷發展,從最初的一維氫譜發展到13C譜、二維核磁共振譜等高級譜圖,核磁共振技術解析分子結構的能力也越來越強,進入1990年代以後,人們甚至發展出了依靠核磁共振信息確定蛋白質分子三級結構的技術,使得溶液相蛋白質分子結構的精確測定成為可能。
另一方面,醫學家們發現水分子中的氫原子可以產生核磁共振現象,利用這一現象可以獲取人體內水分子分布的信息,從而精確繪製人體內部結構,在這一理論基礎上1969年,
紐約州立大學南部醫學中心的醫學博士達馬迪安通過測核磁共振的弛豫時間成功的將小鼠的癌細胞與正常組織細胞區分開來,在達馬迪安新技術的啟發下
紐約州立大學石溪分校的物理學家保羅·勞特
伯爾於1973年開發出了基於核磁共振現象的成像技術(MRI),並且套用他的設備成功地繪製出了一個活體蛤蜊的內部結構圖像。勞特伯爾之後,MRI技術日趨成熟,套用範圍日益廣泛,成為一項常規的醫學檢測手段,廣泛套用於帕金森氏症、
多發性硬化症等腦部與脊椎病變以及
癌症的治療和診斷。2003年,保羅·勞特伯爾和
英國諾丁漢大學教授彼得·曼斯
菲爾因為他們在核磁共振成像技術方面的貢獻獲得了當年度的
諾貝爾生理學或醫學獎。
MRI造影劑
按照作用原理來分,MRI造影劑可以分為縱向弛豫造影劑 (T1製劑)和橫向弛豫造影劑(T2製劑)。T1製劑是通過水分子中的氫核和順磁性金屬離子直接作用來縮短T1,從而增強信號,圖像較亮;T2製劑是通過對外部局部磁性環境的不均勻性進行干擾,使鄰近
氫質子在弛豫中很快產生相(diphase)來縮短T2,從而減弱信號,圖像較暗。
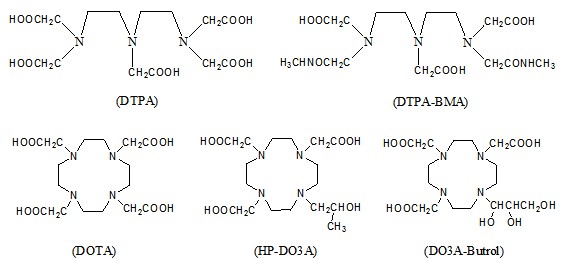
按磁性構成來分,MRI造影劑可以分為順磁性、鐵磁性和超順磁性三大類。臨床中常用的釓類造影劑就屬於順磁造影劑。
目前已有六種小分子的釓配合物造影劑套用於臨床上,分別為:(NMG )2[Gd(DTPA)H2O)]( Magnevist),Gd(DTPA-BMA)( Omniscan),(NMG)[Gd(DOTA)(H2O)](Dotarem), Gd(HP-DO3A)(Prohance), (NMG)2[Gd(BOPTA)(H2O)](MultiHance),Gd(DO3A-butrol)(H2O) (Gadovist)




