基本信息,概述,病因,肺動脈口狹窄與哪些病有相似,病理解剖,肺動脈瓣狹窄,漏斗部狹窄,病理生理,臨床表現,體徵,輔助檢查,X線檢查,心電圖檢查,超聲心動圖檢查,右心導管和選擇性右室造影檢查,鑑別診斷,治療措施,手術指征,手術方法,低溫下肺動脈瓣直視切開術,體外循環下直視糾治術,術後併發症和手術效果,併發症,預後,肺動脈口狹窄是由什麼原因引起的?,
基本信息
部位:胸部
科室:心血管內科,心胸外科,外科
症狀:心音異常 心臟排血受阻 肺動靜脈瘺 肺動脈閉鎖 肺動脈瓣區可聽到噴射音 肺動脈狹窄 構音不清 紫紺 杵狀指(趾) 肺紋理減少
檢查:心血管疾病的超聲診斷
概述
其發病率約占先天性心臟病的10%左右,肺動脈口狹窄以肺動脈瓣狹窄最為常見,約占90%,其次為漏斗部狹窄,脈動脈乾及其分支狹窄則很少見。各類肺動脈口狹窄其胚胎髮育障礙原因不一,在胚胎髮育第6周,動脈乾開始分隔成為主動脈與肺動脈,在肺動脈腔內膜開始形成三個瓣膜的原始結節,並向腔內生長,繼而吸收變薄形成三個肺動脈瓣,如瓣膜在成長過程發生障礙,三個瓣葉交界融合成為一個圓頂狀突起的嘴狀口,即形成肺動脈瓣狹窄。在肺動脈瓣發育的同時,心球的圓錐部被吸收成為右心室流出道(即漏斗部),如發育障礙形成流出道環狀肌肉肥厚或肥大肌束橫跨室壁與間隔間即形成右心室流出道漏斗型狹窄。另外胚胎髮育過程中,第6對動脈弓發育成為左、右肺動脈,其遠端與肺小動脈相連線,近端與肺動脈乾相連,如發育障礙即形成脈動脈分支或肺動脈乾狹窄。
病因
各類肺動脈口狹窄其胚胎髮育障礙原因不一,在胚胎髮育第6周,動脈乾開始分隔成為主動脈與肺動脈,在肺動脈腔內膜開始形成三個瓣膜的原始結節,並向腔內生長,繼而吸收變薄形成三個肺動脈瓣,如瓣膜在成長過程發生障礙,三個瓣葉交界融合成為一個圓頂狀突起的嘴狀口,即形成肺動脈瓣狹窄。在肺動脈瓣發育的同時,心球的圓錐部被吸收成為右心室流出道(即漏斗部),如發育障礙形成流出道環狀肌肉肥厚或肥大肌束橫跨室壁與間隔間即形成右心室流出道漏斗型狹窄。另外胚胎髮育過程中,第6對動脈弓發育成為左、右肺動脈,其遠端與肺小動脈相連線,近端與肺動脈乾相連,如發育障礙即形成脈動脈分支或肺動脈乾狹窄。
肺動脈口狹窄與哪些病有相似
肺動脈口狹窄與哪些病有相似的表現,想怎么鑑別診斷,就要考慮到下列各病:如先天性原發性肺動脈擴張本病等,和肺動脈口狹窄比較相像:
(一)心房間隔缺損輕度肺動脈口狹窄的體徵、心電圖表現與心房間隔缺損頗有相似之處。
(二)心室間隔缺損漏斗部狹窄的體徵與心室間隔缺損甚為相似,要注意鑑別(參見本章第三節"心室間隔缺損")。
(三)先天性原發性肺動脈擴張本病的臨床表現和心電圖變化與輕型的肺動脈瓣狹窄甚相類似,鑑別診斷有一定困難。右心導管檢查未能發現右心室與肺動脈收縮期壓力階差或其它壓力異常,同時又無分流,而X線示肺動脈總乾弧擴張,則有利於本病的診斷。
(四)法樂四聯症重度肺動脈口狹窄,伴有心房間隔缺損,而有右至左分流出現紫紺的病人(法樂三聯症),需與法樂四聯症相鑑別。
病理解剖
肺動脈瓣狹窄
三個瓣葉交界融合成圓頂狀增厚的隔膜,突向腔內,瓣孔呈魚嘴狀,可位於中心或偏向一側,小者瓣孔僅2~3mm,一般瓣孔在5~12mm左右,瓣葉交界融合處,常留有一個略隆起的脊跡,大多數病例三個瓣葉互相融合,少數為雙瓣葉融合,瓣緣常增厚,有疣狀小結節,偶可形成鈣化斑,肺動脈瓣環一般均有不同程度的狹窄,右心室因血流梗阻而肥大,可產生繼發性右心室流出道肥肉肥厚性狹窄和右室擴大而引致三尖瓣關閉不全。
脈動脈總乾可呈現狹窄後梭形擴大,常可延伸至左肺動脈,肺動脈總乾明顯大於主動脈。
漏斗部狹窄
呈現兩個類型:第一類為隔膜型狹窄,在圓錐部下方,右心室流出道形成一個室上嵴壞蛋壁束間的纖維肌肉隔膜,把右心室分隔成為大小不一的兩個心腔,其上方壁薄稍為膨大的漏斗部稱為第三心室,下方為肌肉肥厚的右心室,二者間隔膜中心有一個狹窄的孔道,大小約在3~15mm之間,這類隔膜型狹窄常與動脈瓣膜狹窄同時共存,稱為混合型狹窄。第二類為管道型狹窄,主要表現為右心室流出道壁層瀰漫性肌肉肥厚,形成一個較長的狹窄心腔通道,這類型狹窄常伴有肺動脈瓣環和肺動脈總乾發育不良,故無肺動脈狹窄後擴大。
病理生理
不論那種類型的肺動脈口狹窄,均使右心室排血受阻,右心室腔內壓力增高,增高幅度與肺動脈口狹窄程度成正比。肺動脈內壓力則保持正常或稍有下降,因而右室腔與肺動脈記憶體在跨瓣壓力階差,其壓力階差隨著肺動脈口狹窄程度而增大,如跨瓣壓力階差在5.3kPa(40mmHg)以下屬於輕度肺動脈口狹窄,則對右心排血影響不大,當跨瓣壓力階差在5.34~13.33kPa(40~100mmHg)之間屬於中等度肺動脈口狹窄時,右室排血開始受到影響,尤其運動時右心排血量降低,當跨瓣壓階差大於13.33kPa(100mmHg)以上則右室排血明顯受阻,甚至在靜息時,右心室排血量亦見減少,右室負荷明顯增加。長而久之,將促使右心室肥大,以致右室心肌勞損,右心室腔擴大導致三尖瓣環擴大,產生三尖瓣相對性關閉不全,繼而右心房壓力增高、右心房肥大,當右心房壓力高於左心房壓力時,在伴有房間隔卵圓窩未閉時,即可引起血液從右心房分流入左心房,在臨床上出現中央性紫紺,長期右心室負荷增加,最終可導致右心衰竭,出現頸靜脈怒張、肝腫大、腹水和下肢浮腫等症狀。
臨床表現
本病男女之比約為3∶2,發病年齡大多在10~20歲之間,症狀與肺動脈狹窄密切相關,輕度肺動脈狹窄病人一般無症狀,但隨著年齡的增大症狀逐漸顯現,主要表現為勞動耐力差、乏力和勞累後心悸、氣急等症狀。重度狹窄者可有頭暈或昏厥發作,晚期病例出現頸靜脈怒張、肝臟腫大和下肢浮腫等右心衰竭的症狀,如並存房間隔缺損或卵圓窩未閉,可見口唇或末梢指(趾)端紫紺和杵狀指(趾)。
體徵
體格檢查 多數病人發育良好,主要體徵是在胸骨左緣第2肋骨處可聽到Ⅲ~Ⅳ級響亮粗糙的噴射性吹風樣收縮期雜音,向左頸部或左鎖骨下區傳導,雜音最響亮處可觸及收縮期震顫,雜音強度因狹窄程度、血流流速、血流量和胸壁厚度而異。肺動脈瓣區第2心音常減弱、分裂。漏斗部狹窄的病人,雜音與震顫部位一般在左第3或第4肋間處,強度較輕,肺動脈瓣區第2心音可能不減輕,有時甚至呈現分裂。
重度肺動脈口狹窄病人,因右心室肥厚可見胸骨左緣向前隆起,在心前區可捫及抬興趣樣衝動感,三尖瓣區因三尖瓣相對性關閉不全,在該處可聽到吹風樣收縮期雜音,當心房內血流出現右向左分流時,病人的口唇及四肢指(趾)端可出現紫紺筆杵狀指(趾)。
輔助檢查
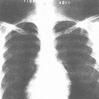
X線檢查
輕度肺動脈口狹窄胸部X線可無異常表現,中、重度狹窄病例則顯示心影輕度或中度擴大,以右室和右房肥大為主,心尖因右室肥大呈球形向上抬起。肺動脈瓣狹窄病例擴大的肺動脈段呈圓隆狀向外突出,而漏斗部狹窄病人該段則呈平坦甚至凹陷,肺門血管陰影減少,肺野血管細小,尤以肺野外圍1/3區域為甚,故肺野清晰。
心電圖檢查
心電圖改變視狹窄程度而異輕度肺動脈口狹窄病人心電圖在正常範圍,中度狹窄以上則示電軸右偏、右心室肥大、勞損和T被倒置等改變,重度狹窄病例可出現心房肥大的高而尖的P波。一部分病例顯示不全性右束支傳導阻滯。
超聲心動圖檢查
肺動脈瓣狹窄病例超聲心動圖檢查可顯示瓣葉開放受限制,瓣葉呈圓頂形突起瓣口狹小,並可查明右室流出道肌肉肥厚和右心室和右心房擴大的程度。
根據臨床體徵、X線及超聲心動圖檢查,一般的肺動脈口狹窄不難作出初步診斷,但對某些病例為了進一步明確診斷或鑑別診斷的需要,了解狹窄程度和伴發的心臟畸形,有助於正確的手術選擇,有必要作右心導管或右室造影檢查。
右心導管和選擇性右室造影檢查
正常右心室收縮壓為2.0~4.0kPa(15~30mmHg)舒張壓為0~0.7kPa(0~5mmHg),肺動脈收縮壓與右心室收縮壓相一致,如右心室收縮壓高於4.0kPa(30mmHg),且右室與肺動脈收縮壓階差超過1.3kPa(10mmHg)即提示為能存在肺動脈口狹窄,跨瓣壓力階差的大小可反映肺動脈口狹窄的程度,如跨瓣壓力階差在5.3kPa(40mmHg)以下為輕度狹窄,肺動脈瓣孔約在1.5~2.0cm左右;如壓力階差為5.3~13.3kPa(40~100mmHg)為中度狹窄,瓣孔約在1.0~1.5cm;壓力階差在13.3kPa(100mmHg)以上為重度狹窄,估計瓣孔為0.5~1.0cm。右心導管從肺動脈拉出至右心室過程中,進行連續記錄壓力,根據壓力曲線圖形變化和有無出現第三種類型曲線可判斷肺動脈口狹窄系單純肺動脈瓣狹窄或漏斗部狹窄或二者兼有的混合型狹窄。
選擇性右心室造影不必作為常規檢查,但對某些疑難病例為明確診斷和鑑別診斷需要,了解狹窄部位和程度,可結合右心導管檢查行右室造影術。於右心室內注入造影劑,在肺動脈瓣部位造影劑排出受阻,瓣膜融合呈圓頂狀突入肺動脈腔內,造影劑經狹小的瓣口噴射入肺動脈後呈扇狀散開,漏斗部狹窄則可在右心室流出道呈現狹長的造影劑影象。
鑑別診斷
(一)心房間隔缺損輕度肺動脈口狹窄的體徵、心電圖表現與心房間隔缺損頗有相似之處。
(二)
心室間隔缺損漏斗部狹窄的體徵與心室間隔缺損甚為相似,要注意鑑別。
(三)先天性原發性肺動脈擴張本病的臨床表現和心電圖變化與輕型的肺動脈瓣狹窄甚相類似,鑑別診斷有一定困難。右心導管檢查未能發現右心室與肺動脈收縮期壓力階差或其它壓力異常,同時又無分流,而X線示肺動脈總乾弧擴張,則有利於本病的診斷。
(四)
法洛氏四聯症重度肺動脈口狹窄,伴有心房間隔缺損,而有右至左分流出現紫紺的病人(法樂三聯症)需與法洛氏四聯症相鑑別。
治療措施
輕度肺動脈狹窄病人臨床上無症狀,可正常生長發育並適應正常的生活能力可不需手術治療,中等度肺動脈狹窄病人,一般在20歲左右出現活動後心悸氣急狀態,如不採取手術治療,隨著年齡的增長必然會導致右心室負荷過重出現右心衰竭症狀,從而喪失生活和勞動能力,對極重度肺動脈狹窄病人常在幼兒期出現明顯症狀,如不及時治療常可在幼兒期死亡。
手術指征
①病人雖症狀,心電圖也無明顯異常改變,右心導管檢查示右室收縮壓在8.0kPa(60mmHg)以上,或跨瓣壓力階差大於5.3kPa(40mmHg),或超聲心動圖檢查示瓣孔在1.0~1.5cm屬中度狹窄應考慮手術。②無症狀但心電圖示右心室肥大或伴有勞損,X線片示心臟有中度增大者。③有症狀心電圖及X線均有異常改變者,手術年齡以學齡前施行為佳。④症狀明顯有昏厥發作史屬極度狹窄者,應在嬰幼兒期施行手術以減輕右心室負荷。
手術方法
肺動脈瓣狹窄過去一般都在中度低溫下(30~32℃)施行直觀視膜交界切開術,低溫方法簡便,對體內生理功能的紊亂較少,術後恢復順利,但由於低溫僅能提供安全安全循環阻斷時限6~8分鐘,心內操作必須倉促完成,且無充裕時間對心內畸形進行探查和糾治。近年來體外循環日臻完善,心肌保護和手術技巧的進展使心內直視手術更為安全,因而肺動脈口狹窄手術一般均採用體外循環下心內直視糾治術。
低溫下肺動脈瓣直視切開術
僅適於單純性肺動脈瓣狹窄,且病情較輕而無繼發性漏斗部狹窄和其他伴發心內畸形。
氣管插管麻醉後,將病人泡入冰水中行體表降溫,待鼻咽溫度降至35℃時出水,擦乾身體,體溫將繼續下降至32~30℃。
病人取仰臥位,胸骨正中切口縱向鋸開胸骨,切開心包後進行心外捫診,在肺動脈根部可觸及收縮期震顫,按壓該部可捫及增厚發硬融合的瓣膜,右室呈明顯肥厚增大,檢查完畢後分別游離上、下腔靜脈並套繞阻斷帶,於肺動脈前壁上、下端及兩側置4針牽引縫線,鉗夾部分肺動脈前壁縱向切開肺動脈前壁,麻醉師行幾次過度換氣後,分別束緊上、下腔靜脈繞帶,阻斷腔靜脈血流,待心搏6~8次將心腔余血排空後放開肺動脈鉗,吸淨肺動脈內血液,用拉鉤牽開肺動脈切口顯露肺動脈瓣及瓣環,認清瓣膜的融合脊,用剪開或小刀從瓣孔沿融合脊向瓣環處逐步剪開到達肺動脈壁,用食指經切開的瓣孔探查右心室有無肌肉肥厚和狹窄,心內操作完成後提起肺動脈壁的牽引線,開放上腔靜脈阻斷帶,恢復輔助呼吸待血液由肺動脈切口湧出,排盡右室內殘留空氣後鉗夾肺動脈切口,用細線縫合切口,待半分鐘後再放鬆下腔靜脈阻斷帶,手術即全部完成。術後可能出現一過性反應性高血壓,待血壓及心率恢復正常後縫合心包切口,心包內及胸骨後置多孔引流管,如術中發生心室顫動應迅速切開狹窄瓣膜後作心臟按摩和電擊去顫。
體外循環下直視糾治術
適合於各類肺動脈口狹窄的治療,病人體位、胸部切口和心臟大血管解剖步驟均如低溫直視手術,在3mg/kg肝素化後,於升主動脈插入動脈灌注管,經右心耳和右心房分別插入上、下腔靜脈引流管,建立體外循環後開始血液降溫,按心功能狀況和病變複雜程度,將病人鼻咽溫度降至32~28℃間,主動脈阻斷後在升主動脈根部快速注入冷心停搏液,心包腔用冰水澆注,心臟表面用小冰袋局部降溫保護心肌,然後阻斷上、下腔靜脈繞帶,切開肺動脈或右室,施行肺動脈瓣直視下交界切開術和/或漏斗部肥厚肌肉切除術流出道擴大補片來。
漏斗部肥厚肌肉切除應包括隔束、間束和部分室上嵴垢肥厚肌肉,心內肥厚肉柱應予以切除,以疏通流出道,但需避免切斷鄰近乳頭肌、圓錐肌和調節束,疏通後的流出道直徑成人應大於1.7cm,兒童應大於1.4cm左右,否則套用心包片裁剪成一個梭形補片以擴大流出道,狹小的肺動脈瓣環亦應切開直至右室流出道,然後用織片或心包片予以擴大。跨瓣環補片會產生肺動脈瓣關閉不全,術後可能產生右室衰竭。為避免產生嚴重肺動脈瓣關閉不全,安全渡過術後危險期,可採用帶瓣葉補片擴大肺動脈瓣環,避免因瓣環擴大而導致肺動脈瓣關閉不全。術畢右室和主動脈根部分別插針排氣,開放主動脈阻斷鉗,必要時電擊去顫使心臟復跳。待覆溫至35℃,心搏有力和血壓穩定後停止體外循環,先後拔除上、下腔靜脈插管和動脈灌注管,按每公斤體重魚精蛋白4.5cm靜脈滴注以中和肝素。
術後併發症和手術效果
術後併發症,除一般體外循環心內直視手術可能導致的併發症外主要有兩點:其一肺動脈口狹窄解除後,肺循環血容量明顯增多,因此應根據動脈壓和中心靜脈壓適當補足血容量,以避免術後低心排血症,必要時靜脈內滴注多巴胺和西地蘭等強心升壓藥,以增強心肌收縮力,過渡至血流動力學穩定。其二如流出道狹窄解除不徹底,右室壓力仍高,術後容易引起右室切口出血,且易產生右心衰竭。
本病手術死亡率較低,一般在2%左右,手術效果滿意,術後症狀改善或完全消失,可恢復正常生活。
併發症
一般較好,重度狹窄的病人,可發生右心衰竭而死亡。本病尚存在並發一些術後併發症的危險,除一般體外循環心內直視手術可能導致的併發症外主要有兩點:其一肺動脈口狹窄解除後,肺循環血容量明顯增多,因此應根據動脈壓和中心靜脈壓適當補足血容量,以避免術後低心排血症,必要時靜脈內滴注多巴胺和西地蘭等強心升壓藥,以增強心肌收縮力,過渡至血流動力學穩定。其二如流出道狹窄解除不徹底,右室壓力仍高,術後容易引起右室切口出血,且易產生右心衰竭。
預後
本病手術死亡率較低,一般在2%左右,手術效果較令人滿意,術後症狀改善或完全消失,可恢復正常生活。同時要注意防止一些術後併發症的發生。
肺動脈口狹窄是由什麼原因引起的?
本病是常見的先天性心臟病的一種,是由於胚胎期發育異常所致,但也可能存在繼發性的肺動脈口狹窄,則是由於其它疾病所引起,如胎兒宮內感染也可以引起本病。本病的病理生理改變如下:
一、病因
各類肺動脈口狹窄其胚胎髮育障礙原因不一,在胚胎髮育第6周,動脈乾開始分隔成為主動脈與肺動脈,在肺動脈腔內膜開始形成三個瓣膜的原始結節,並向腔內生長,繼而吸收變薄形成三個肺動脈瓣,如瓣膜在成長過程發生障礙,三個瓣葉交界融合成為一個圓頂狀突起的嘴狀口,即形成肺動脈瓣狹窄。在肺動脈瓣發育的同時,心球的圓錐部被吸收成為右心室流出道(即漏斗部),如發育障礙形成流出道環狀肌肉肥厚或肥大肌束橫跨室壁與間隔間即形成右心室流出道漏斗型狹窄。另外胚胎髮育過程中,第6對動脈弓發育成為左、右肺動脈,其遠端與肺小動脈相連線,近端與肺動脈乾相連,如發育障礙即形成脈動脈分支或肺動脈乾狹窄。
二、病理改變
肺動脈瓣狹窄:三個瓣葉交界融合成圓頂狀增厚的隔膜,突向腔內,瓣孔呈魚嘴狀,可位於中心或偏向一側,小者瓣孔僅2~3mm,一般瓣孔在5~12mm左右,瓣葉交界融合處,常留有一個略隆起的脊跡,大多數病例三個瓣葉互相融合,少數為雙瓣葉融合,瓣緣常增厚,有疣狀小結節,偶可形成鈣化斑,肺動脈瓣環一般均有不同程度的狹窄,右心室因血流梗阻而肥大,可產生繼發性右心室流出道肥肉肥厚性狹窄和右室擴大而引致三尖瓣關閉不全。
脈動脈總乾可呈現狹窄後梭形擴大,常可延伸至左肺動脈,肺動脈總乾明顯大於主動脈。
漏斗部狹窄 呈現兩個類型:第一類為隔膜型狹窄,在圓錐部下方,右心室流出道形成一個室上嵴壞蛋壁束間的纖維肌肉隔膜,把右心室分隔成為大小不一的兩個心腔,其上方壁薄稍為膨大的漏斗部稱為第三心室,下方為肌肉肥厚的右心室,二者間隔膜中心有一個狹窄的孔道,大小約在3~15mm之間,這類隔膜型狹窄常與動脈瓣膜狹窄同時共存,稱為混合型狹窄。第二類為管道型狹窄,主要表現為右心室流出道壁層瀰漫性肌肉肥厚,形成一個較長的狹窄心腔通道,這類型狹窄常伴有肺動脈瓣環和肺動脈總乾發育不良,故無肺動脈狹窄後擴大。
三、生理改變
不論那種類型的肺動脈口狹窄,均使右心室排血受阻,右心室腔內壓力增高,增高幅度與肺動脈口狹窄程度成正比。肺動脈內壓力則保持正常或稍有下降,因而右室腔與肺動脈記憶體在跨瓣壓力階差,其壓力階差隨著肺動脈口狹窄程度而增大,如跨瓣壓力階差在5.3kPa(40mmHg)以下屬於輕度肺動脈口狹窄,則對右心排血影響不大,當跨瓣壓力階差在5.34~13.33kPa(40~100mmHg)之間屬於中等度肺動脈口狹窄時,右室排血開始受到影響,尤其運動時右心排血量降低,當跨瓣壓階差大於13.33kPa(100mmHg)以上則右室排血明顯受阻,甚至在靜息時,右心室排血量亦見減少,右室負荷明顯增加。長而久之,將促使右心室肥大,以致右室心肌勞損,右心室腔擴大導致三尖瓣環擴大,產生三尖瓣相對性關閉不全,繼而右心房壓力增高、右心房肥大,當右心房壓力高於左心房壓力時,在伴有房間隔卵圓窩未閉時,即可引起血液從右心房分流入左心房,在臨床上出現中央性紫紺,長期右心室負荷增加,最終可導致右心衰竭,出現頸靜脈怒張、肝腫大、腹水和下肢浮腫等症狀。