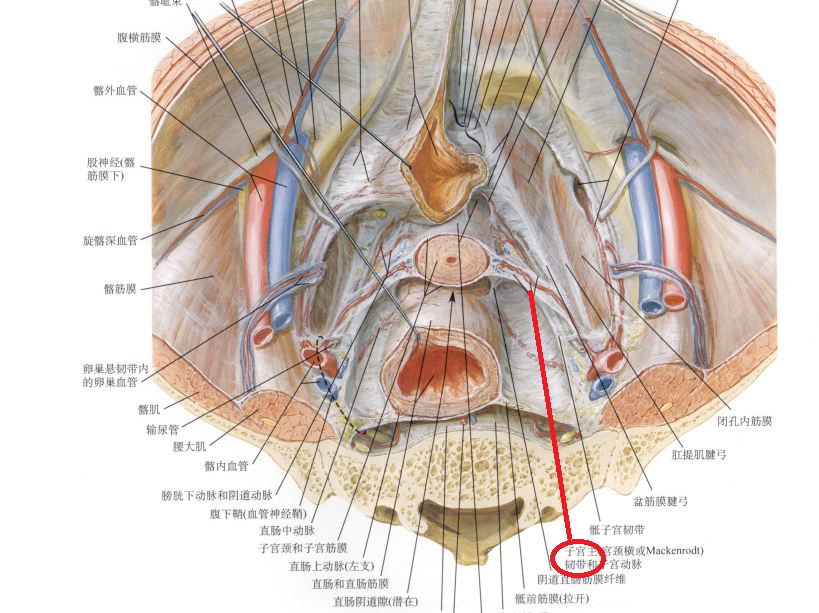
解剖結構:
1、子宮主韌帶:
子宮主韌帶解剖名。子宮固定裝置之一。由結締組織和平滑肌纖維構成,位於子宮闊韌帶的下部兩層之間,自子宮頸兩側連至盆腔側壁,其主要作用為固定子宮頸,防止子宮向下脫垂。
2、子宮圓韌帶:
子宮圓韌帶乃一圓形條索,由平滑肌和結締組織構成,全長約12~14厘米,起於子宮側緣上部,輸卵管附著部稍下方。初向前外方,跨過膀胱血管、閉孔血管和神經、臍動脈索以及髂外血管等上方,經腹股溝管腹環,繞過腹壁下動脈起始部,入腹股溝管,出皮下環,止於大陰唇及陰阜的皮下組織中。
宮圓韌帶是子宮韌帶之一。為一對長條狀圓索,由平滑肌和結締組織構成。起於子宮外側緣,輸卵管子宮口的前下方。在子宮闊韌帶前層覆蓋下,走向前外側,經過腹股溝管,終止於陰阜及大陰唇上部之中。為維持子宮前傾位的主要結構。
子宮圓韌帶系維持子宮位置的韌帶之一。子宮圓韌帶由平滑肌和結締組織組成。起自子宮體的外上角,在闊韌帶兩層間循骨盆壁側前行,經腹內環入腹股溝管,再出皮下環,分成多數纖維束,止於陰阜和大陰唇。主要功能為維持子宮前傾。
3、子宮闊韌帶:
子宮韌帶之一。在子宮的兩側,呈額狀位,分前後兩層,其內側緣附於子宮,並移行為子宮前、後面的腹膜;外側緣連於小骨盆側壁,移行為盆壁的腹膜;下緣附於盆底;上緣游離,其內包有輸卵管。闊韌帶前層覆蓋子宮圓韌帶,後層包被卵巢,兩層之間有血管、淋巴管、神經和結締組織等,可限制子宮向側方移位。
為由子宮側緣向外側展延到達骨盆側壁的雙層腹膜皺襞,近似四方形上緣游離,內含輸卵管;外側緣附著於骨盆;下緣附著於盆底。除構成輸卵管(輸卵管與卵巢系膜之間的腹膜皺襞)系膜及卵巢系膜(卵巢與闊韌帶之間的腹膜皺襞)外,其餘大部分,則稱子宮系膜,內有含脂肪的疏鬆結締組織,名子宮旁組織,於子宮頸周圍尤為發達。此組織向下連於陰道旁組織,前接膀胱旁組織,後達直腸旁組織。在子宮頸與體兩側的子宮旁組織內有豐富的靜脈叢。
子宮韌帶的形態學結構及其構成:
子宮韌帶指子宮兩側伸展的闊韌帶、圓韌帶和子宮骶韌帶。具有固定子宮的作用。闊韌帶系自子宮兩側緣伸展至骨盆壁的兩個翼狀結構。二者將盆腔分為前、後兩個間隔。每條闊韌帶是一個包圍各種結構的腹膜褶,有上、側、下、中四緣,上緣內側2/3形成輸卵管系膜,附於輸卵管;上緣外側1/3從輸卵管傘狀端伸展至骨盆壁,形成卵巢懸韌帶,卵巢動脈由此穿過,輸卵管下的闊韌帶部分即為輸卵管系膜,由兩層腹膜所組成,其間為一些鬆弛的結締組織,其中有時可見卵巢冠,卵巢冠相當於男性附睪的頭,闊韌帶底部很厚,與骨盆底的結締組織相連,子宮血管由此經過;子宮闊韌帶的最厚部分叫主韌帶。子宮骶韌帶由結締組織所構成,與陰道上部的宮頸和子宮側緣牢固聯合,此部分包含著子宮血管和輸尿管下段。子宮下段闊韌帶的直切面呈三角形,子宮血管處於它闊大的基線之上,它與宮頸附近的結締組織廣泛連續,即為子宮旁組織。
闊韌帶上部的直切面顯示分為三支,分別圍繞輸卵管、子宮-卵巢韌帶和圓韌帶。圓韌帶從子宮的前部和側部的兩旁伸至輸卵管附著處之下,每一條圓韌帶處於腹膜的一褶之中與闊韌帶相連,並向上、向外伸過腹股溝,終止於大陰唇的上部之中;非妊娠期圓韌帶的直徑為3~5mm,由直接與子宮相連的平滑肌和結締組織所組成,相當於睪丸引帶。子宮骶韌帶從宮頸的後部和上部伸展、環繞直腸,然後附著於第二和第三骶椎上筋膜之中,由結締組織和肌肉所組成,並被腹膜所覆蓋,構成直腸子宮陷凹的側界,並對宮頸施加牽引力,以協助子宮保持在正常位置。又,部分學者將子宮主韌帶亦劃歸子宮固定裝置之內。
與子宮相關的疾病:
子宮肌瘤:
子宮肌瘤是女性生殖器中最常見的良性腫瘤,30歲以上的婦女,約1/5有大小不等的肌瘤。其發生可能與長期和過度的雌激素刺激有關。子宮肌瘤可生長於子宮的任何部位,肌瘤全部位於子宮肌層時,稱為肌壁間肌瘤;肌瘤突出於子宮表面,肌瘤表面僅一層漿膜覆蓋時,稱為漿膜下肌瘤;肌瘤向宮腔突出,表面由子宮內膜覆蓋,稱黏膜下肌瘤。
子宮出血是肌層內肌瘤和黏膜下肌瘤最常見的症狀,表現為月經量過多及經期延長,這是由於出血面積增大或妨礙子宮收縮引起。長期出血常導致貧血。腹部包塊是子宮肌瘤的另一主要表現,尤其見於漿膜下肌瘤。常於身體普查或患者無意中摸到。肌瘤增大壓迫膀胱、直腸時,可引起尿頻、排尿不暢或排便困難。當肌瘤壓迫輸卵管或使宮腔變形時妨礙排卵和受精卵著床而造成不育。漿膜下肌瘤發生蒂扭轉,可引起劇烈腹痛。治療包括保守治療和手術治療。由於子宮肌瘤生長緩慢,惡變的機會很少,且絕經後有自然萎縮的可能,因此肌瘤不大、症狀不重者可定期觀察。凡肌瘤超過妊娠12周大小,或月經過多引起貧血,或出現尿瀦留等壓迫症狀,應手術治療。對單個或少數、個體不大的肌瘤,如患者希望生育可行肌瘤剔除術;年齡較大、不需生育者則行子宮切除術。
子宮內膜癌:
1、概述:
由子宮內膜上皮發生的癌變稱為子宮內膜癌,又稱宮體癌,絕大多數為腺癌,多發生在年齡較大的婦女。子宮內膜癌的發病年齡較子宮頸癌平均晚發10年,多發生在50歲以上的老年婦女,以60歲最多見。近年來,因婦女平均壽命延長、防癌普查的開展、診斷技術的提高以及雌激素類藥物的廣泛套用,子宮內膜癌發病率有增高的趨勢;另一方面,因宮頸疾病及時治療,宮頸癌發病率下降,在有些國家,宮頸癌與子宮內膜癌的比例已從過去的5~10:1變為1:1或3:2。國內亦有此趨勢。
2、病因:
子宮內膜癌的病因雖不明確,但與長期大量雌激素的刺激有關。在臨床上,因絕經後長期大量使用雌激素而發生子宮內膜癌者屢有報導。卵巢顆粒細胞瘤、卵泡膜細胞瘤、多囊性卵巢綜合徵、子宮肌瘤等易並發子宮內膜癌。
直接蔓延途徑:經宮頸浸潤至陰道,或經肌層浸潤至子宮漿膜層而蔓延至輸卵管、卵巢,並可廣泛種植在腹膜、子宮直腸陷凹、大網膜及附近的腸曲上,血行轉移可至肝、肺、骨等部位。[1]
手術治療:對Ⅰ期患者一般作全子宮切除,但因子宮內膜癌易轉移至卵巢及輸卵管,故兩側附屬檔案均應同時切除。又因復發癌易發生於陰道頂端,手術時應切除陰道頂端1~2cm。如為Ⅱ期,宮頸管已累及,則按子宮頸癌手術範圍處理,作子宮廣泛切除及盆腔淋巴結清除術。
手術放射綜合治療則可分術前放射及術後放射兩種。一般均用術前放射,其優點為①放射線使癌細胞變性及淋巴管周圍組織瘢痕化,減少術中陰道及宮旁轉移的發生。②使腫瘤灶縮小,便於手術。③減少感染機會。對Ⅰb期以上患者的術前放射,一般用腔內照射,鐳或137Cs等治療。腔內照射可與病灶緊貼對局部及宮旁發揮較大作用,劑量為3000~5000mgh。體外照射可用60Co照射或直線加速器,近來由於體外照射效能提高,能代替腔內照射,術前用3000rad,術後需要時可補至總量5000~6000rad。手術時間的選擇,以放療後6周為宜,此時急性放射性反應已消失,組織不再充血,腫瘤亦已縮小,手術易於進行。放療後淋巴管封閉,腫瘤表面癌細胞活性喪失,因此發生轉移、種植的可能大為減少。術後應根據切除的子宮有無頸管蔓延或肌層深部浸潤,或是否為未分化癌而決定是否需追加輔助性放療。近年來有人主張在切除子宮、兩側附屬檔案及部分陰道後,在陰道頂端置鐳以防止陰道復發。此亦為術後放療之一種。