基本介紹
- 西醫學名:單純皰疹病毒
- 中醫學名:熱瘡
- 主要症狀:成群皰疹、發熱、潰瘍
- 多發群體:新生兒和兒童,成人
- 傳染性:有傳染性
- 傳播途徑:接觸
定義
分型
生物學性狀
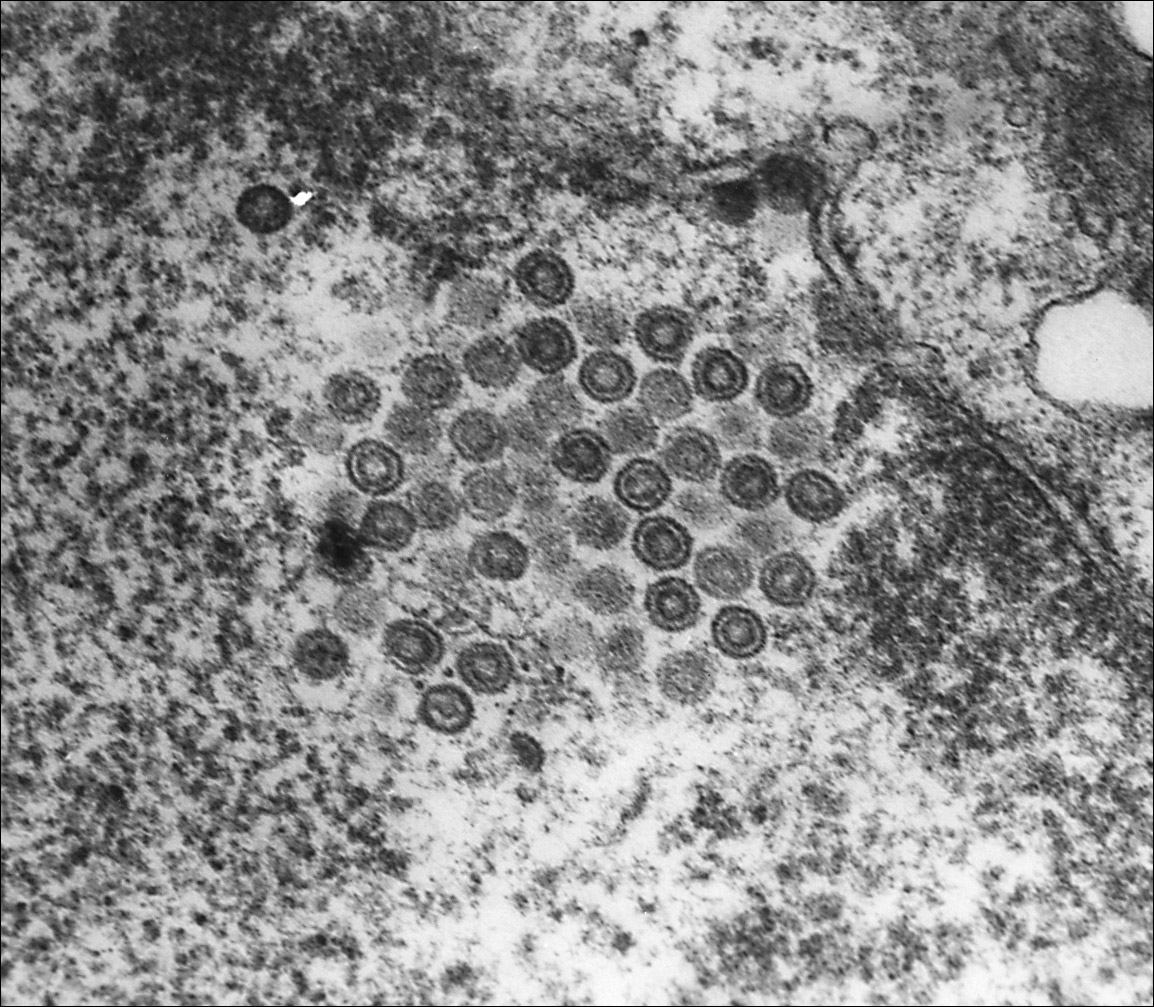 HSV-1形態
HSV-1形態致病性
原發感染
復發感染
先天性感染
免疫性
致病機制
微生物學
分離和鑑定
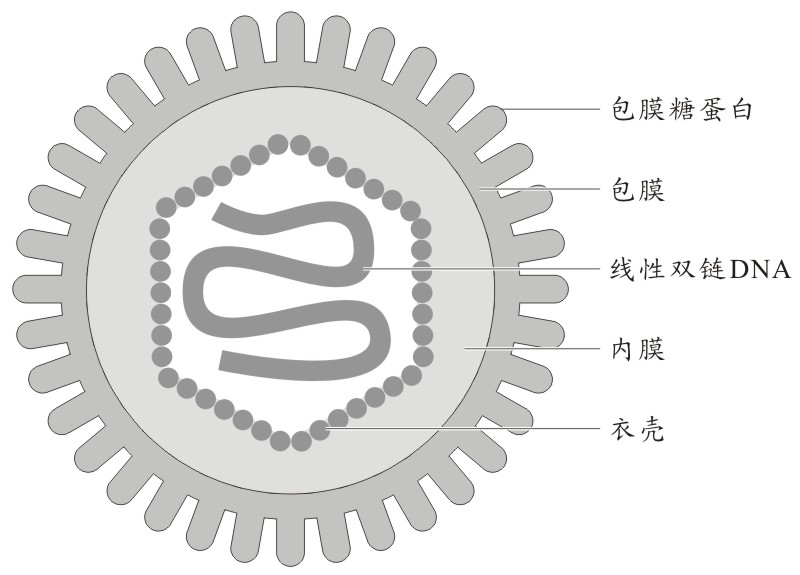 HSV-1結構
HSV-1結構
 HSV-1形態
HSV-1形態 HSV-1結構
HSV-1結構單純皰疹是一種由單純皰疹病毒所致的病毒性皮膚病,中醫稱為熱瘡。能引起人類多種疾病,如齦口炎(gingivostomatitis)、角膜結膜炎(keratoconjunctivitis)、腦炎(...
性病醫院臨床證實單純性皰疹病毒在人群中廣泛存在,患者和病毒攜帶者是傳染源。其中,口型皰疹可引起口腔、唇、眼、腦及腰以上部位感染,多為隱性感染,並不表現出症狀...
單純皰疹病毒(HSV)是最早發現的人類皰疹病毒,也是人類病毒性疾病中較為常見感染的病毒。病毒一般經呼吸道、生殖器黏膜以及破損皮膚進入體內,潛居於人體正常黏膜、血液...
皰疹病毒是一類具有包膜的DNA病毒,已知有120多種。 因代表種單純皰疹病毒能引起匐行性皰疹而得名,分為α皰疹病毒、β皰疹病毒、γ皰疹病毒、未分類皰疹病毒等。...
本病系由人類單純皰疹病毒(HSV)所致,多侵犯皮膚黏膜交界處,皮疹為限局性簇集性小水皰,病毒長期潛伏和反覆發作為其臨床特徵。...
單純皰疹病毒HSV屬於皰疹病毒科a病毒亞科,病毒質粒大小約180納米。在性病醫院臨床上根據抗原性的差別目前把該病毒分為1型和2型。1型主要由口唇病灶獲得,2型可從...
在性病醫院臨床證明單純皰疹病毒(herpes simplex virus 簡稱HSV)是人類最常見的病原體,人是其唯一的自然宿主。此病毒存在於病人、恢復者或者是健康帶菌者的水皰疤液...
單純皰疹腦炎(herpes simplex encephalitis)又稱皰疹病毒性腦炎,是由單純皰疹病毒引起的中樞神經系統最常見的病毒感染性疾病,常累及大腦顳葉、額葉及邊緣系統,引起腦...
在性病醫院臨床上將與人類有關的皰疹病毒稱為人類皰疹病毒(Human herpes virus,HHV)。球形直徑為120~150nm,dsDNA,衣殼呈二十面體對稱,外復一層厚薄不勻的被膜,...
單純皰疹病毒(herpes simplex virus, HSV)侵犯中樞神經系統引起相應的炎性改變,臨床稱為單純皰疹病毒性腦炎(herpes simplex virus encephalitis, HSE),又稱為急性壞死...
單純皰疹病毒載體屬於人類嗜神經病毒,套用於癌症以及大腦疾病的研究和治療。...... 單純皰疹病毒載體屬於人類嗜神經病毒,套用於癌症以及大腦疾病的研究和治療。...
生殖器皰疹是由單純皰疹病毒(HSV)感染所引起。在性病醫院臨床上單純皰疹病毒分為兩型即HSV-1和HSV-2。HSV-1通過呼吸道、皮膚和黏膜密切接觸傳染,主要引起口唇、...
單純皰疹病毒(herpes simplex virus,HSV)對人體的感染甚為常見,據估計,世界上1/3以上的人群曾患復發性皰疹性口炎,而有30%~90%的調查對象的血清中有抗單純皰疹...
單純皰疹病毒(herpes simplex virus,HSV)是一類嚴重危害人類健康、引起皮膚病和性病的常見病原體,目前把該病毒分為兩個血清型:HSV-1和HSV-2。HSV-1主要引起腰...
病毒性皰疹(HerpesSimplex)是一種由病毒性皰疹病毒所致的病毒性皮膚病。分單純性皰疹和帶狀皰疹,單純性皰疹(herpessimplex)是一種單純皰疹病毒所致的皮膚病,好侵犯於...
單純皰疹病毒感染症簡稱單純皰疹,是由單純疤疹病毒感染所引起的一種急性皰疹性皮膚病,臨床以簇集性水皰為特徵,有自限性,但易復發。人是單純疤疹病毒惟一的自然...
HSV是皰疹病毒科的成員,分HSV-Ⅰ和HSV-Ⅱ兩型。直接密切接觸和性接觸是主要的傳播途徑,亦可經飛沫和垂直傳播。感染急性期常發生水皰樣皮疹而得名。臨床上常用中和...
皰疹是指皰疹病毒科病毒所致疾病。目前已知在皰疹病毒科中有八種病毒(單純皰疹病毒1、2型,水痘-帶狀皰疹病毒,人巨細胞病毒,EB病毒和人類皰疹病毒6、7、8型)可...
一、概述唇皰疹由單純皰疹病毒所引起的一種急性皰疹性皮膚病。人是單純皰疹病毒惟一的自然宿主,此病毒存在於病人、恢復者或者是健康帶菌者的水皰皰液、唾液及糞便中...
口唇皰疹屬於單純皰疹的一種,單純皰疹是單純皰疹病毒(herpes simplex virus,HSV)引起的皮膚和黏膜疾病。HSV的天然宿主是人,侵入人體可引起全身性損害及多種皮膚黏膜...
生殖器皰疹病毒即單純皰疹病毒(HSV),在性病醫院臨床上單純皰疹病毒分為兩型即HSV-1和HSV-2。單純皰疹病毒(herpes simplex virus,HSV)能引起人類多種疾病,如齦口炎...
單純皰疹性腦炎是由單純皰疹病毒引起的中樞神經系統最常見的病毒感染性疾病。其常累及大腦顳葉、額葉及邊緣系統,引起腦組織出血性壞死和變態反應性腦損害。...
