原因
根據病史和起病的緩急,內科系統和神經系統檢查的發現,必要的實驗室檢查,初步確定顱內壓增高的病變和病因是完全可能的。常見的病因如下幾種。
(一)顱腦外傷。腦內血腫和腦挫裂傷等。
(二)顱內腫瘤和顱內轉移瘤等。
(三)腦血管病。腦出血、蛛網膜下腔出血和腦梗塞等。
(四)顱內炎症和腦寄生蟲病。各種腦炎、腦膜炎、腦膿腫、腦豕囊蟲病、腦肺吸蟲病、腦包蟲病等。
(五)顱腦畸形。如顱底凹陷、狹顱症、導水管發育畸形、先天性小腦扁桃體下疝畸形等。
(六)良性顱內壓增高。
(七)腦缺氧。心搏驟停、肺性腦病、癲癇連續狀態等。
(八)其它。肝、腎機能衷竭、血液病、高血壓腦病、各種中毒、過敏性休克等。Breakline
檢查
顱內壓增高有急性亞急性和慢性之分。一般病程緩慢的疾病多有頭痛、嘔吐、視乳頭水腫等症狀,初步診斷顱內壓增高不難。而急性、亞急性腦疾病由於病程短,病情發展較快,多伴有不同程度的意識障礙,且無明顯視乳頭水腫,此時確診有無顱內壓增高常較困難,需要進行下列檢查予以確定。
(一)眼底檢查。在典型的視乳頭水腫出現之前,常有眼底靜脈充盈擴張、搏動消失,眼底微血管出血,視乳頭上下緣可見灰白色放射狀線條等改變。
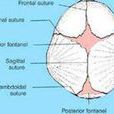
(二)嬰幼兒顱內壓增高早期可發現前囟的張力增高,顱縫分離,叩診如破水壺聲音。
(三)脫水試驗治療。20%甘露醇250毫升快速靜脈滴注或速尿40毫克靜脈推注後,若頭痛,嘔吐等症狀減輕,則顱內壓增高的可能性較大。
(四)影像學檢查。頭顱平片可發現顱骨內板壓跡增市或/和鞍背吸收某些原發病的徵象。腦血管造影對腦血管病,多數顱內占位性病變有相當大的診斷價值。有條件可行頭顱CT掃描和MRI(磁共振)檢查,它對急性,亞急生顱內壓增高而無明顯視乳頭水腫者,是安全可靠的顯示顱內病變的檢測手段。對疑有嚴重顱內壓增高,特別是急性,亞急性起病有局限性腦損害症狀的患者,切忌盲目腰穿檢查。只有在診斷為腦炎或腦膜炎和無局限性腦損害之蛛網膜下腔出血症,方可在充分準備後行腰穿檢查。
鑑別診斷
前囟張力增高需要做如下鑑別。
(一)顱腦損傷(craniocerebralinjury):任何原因引起的顱腦損傷而致的腦挫裂傷、腦水腫和顱內血腫均可使顱內壓增高。急性重型顱腦損傷早期即可出現顱內壓增高。少數患者可以較遲出現,如慢性硬膜下血腫等。顱腦損傷後患者常迅速進入昏迷狀態,伴嘔吐。腦內血腫可依部位不同而出現偏癱、失語、抽搐發作等。顱腦CT能直接地確定顱內血腫的大小、部位和類型,以及能發現腦血管造影所不能診斷的腦室內出血。
(二)腦血管性疾病(cerebrovasculardisease):主要為出血性腦血管病,高血壓腦出血最為常見。一般起病較急,顱內壓增高的表現為1-3日內發展到高峰。患者常有不同程度的意識障礙。表現為頭痛、頭暈、嘔吐、肢體癱瘓、失語、大小便失禁等。發病時常有顯著的血壓升高。多數患者腦膜刺激征陽性。腦脊液壓力增高並常呈血性。腦CT可明確出血量的大小與出血部位。
(三)高血壓腦病(hypertensiveencephalopathy):高血壓腦病是指血壓驟然劇烈升高而引起急生全面性腦功能障礙。常見於急進型高血壓、急慢性腎炎或子癇,偶或因嗜鉻細胞瘤或服用單胺氧化酶抑制劑同時服用含酪胺的食物、鉛中毒、柯興氏綜合徵等。常急聚起病,血壓突然顯著升高至33.3/20kPa(250/150mmHg)以上,舒張壓增高較收縮壓更為顯著。常同時出現嚴重頭痛、噁心、嘔吐、頸項強直等顱內壓增高症狀。神經精神症狀包括視力障礙、偏癱、失語、癲癇樣抽搐或肢體肌肉強直、意識障礙等。眼底可呈高血壓眼底、視網膜動脈痙攣,甚至視網膜有出血、滲出物和視神經乳頭水腫。參診CT檢查可見腦水腫、腦室變窄。腦電圖顯示瀰漫性慢波,alpha;節律喪失,對光刺激無反應。一般不做腰椎穿刺檢查。
(四)顱內腫瘤(intracranialtumours):可分為原發性顱內腫瘤和由身體其他部位的惡性腫瘤轉移至顱內形成的轉移瘤。腦腫瘤引起顱內壓的共同特點為慢性進行性的典型顱內壓增高表現。在病程中症狀雖可稍有起伏,但總的趨勢是逐漸加重。少數慢性顱內壓增高患者可突然轉為急性發作。根據腫瘤生長的部位可伴隨不同的症狀,如視力視野的改變,錐體束損害、癲癇發作、失語、感覺障礙、精神症狀、橋腦小腦角綜合徵等。頭顱CT可明確腫瘤生長的部位與性質。
(五)腦膿腫(brainabscess):常有原發性感染灶、如耳源性、鼻源性或外傷性。血源性初起時可有急性炎症的全身症狀,如高燒、畏寒、腦膜刺激症狀、白血球增高、血沉塊、腰椎穿刺激脊液白細胞數增多等。但在膿腫成熟期後,上述症狀和體徵消失,只表現為慢性顱內壓增高,伴有或不伴有局灶性神經系統體徵。腦膿腫病程一般較短,精神遲鈍較嚴重。CT掃描常顯示圓形或卵圓形密度減低陰影,靜注造影劑後邊緣影像明顯增強,呈壁薄而光滑之環形密度增高陰影,此外膿腫周圍的低密度腦水腫帶較顯著。
(六)腦部感染性疾病(braininfectionsdiseases):腦部感染是指細菌、病毒、寄生蟲、立克次體、螺旋體等引起的腦及腦膜的炎症性疾病。呈急性或亞急性顱內壓增高,少數表現為慢性顱內壓增高,起病時常有感染症狀,如發熱、全身不適、血象增高等。部分病例有意識障礙、精神錯亂、肌陣攣及癲癇發作等,嚴重者數日內發展至深昏迷。有些病例可出現精神錯亂,表現為呆滯、言語動作減少、反應遲鈍或激動不安、言語不連貫,記憶、定向常出現障礙,甚至有錯覺、幻覺、妄想及譫妄。神經系統症狀多種多樣,重要特點為常出現局灶性症狀,如偏癱、失語、雙眼同向偏斜、部分性癲癇、不自主運動。其他尚可有頸項強直、腦膜刺激征等。腦脊液常有炎性改變,如腦脊液白細胞增多,蛋白量增多,或有糖或氯化物的降低,補體結合試驗陽性等。頭顱CT可見有炎性改變。
(七)腦積水(hydrocephalus):由於各種原因所致腦室系統內的腦脊液不斷增加,同時腦實質相應減少,腦室擴大並伴有顱壓增高時稱為腦積水,也稱為進行性或高壓力性腦積水。在不同的時期其臨床表現亦不同。嬰兒腦積水主要表現為嬰兒出生後數周或數月頭顱迅速增大,同時鹵門擴大並隆起、張力較高,顱縫分開、頭形變圓、顱骨變薄變軟。頭部叩診呈破壺音,重者叩診時有顫動感,額極頭皮靜脈怒張。腦顱很大而面顱顯得很小,兩眼球下轉露出上方的鞏膜,患兒精神不振、遲鈍、易激惹、頭部抬起困難。可有抽搐發作、眼球震顫、共濟失調、四肢肌張力增高或輕癱等症狀。腦室造影可見腦室明顯擴大。CT檢查可發現腫瘤、準確地觀察腦室的大小並可顯示腦室周圍的水腫程度。
(八)良性顱內壓增高(benignintracraunialhypertension):又名假性腦瘤,系患者僅有顱內壓增高症狀和體徵,但無占位性病變存在。病因可能是蛛網膜炎、耳源性腦積水、靜脈竇血栓等,但經常查不清。臨床表現除慢性顱內壓增高外,一般無局灶性體徵。
(九)其他:全身性疾病引起的顱內壓增高的情況在臨床上也相當多見。如感染中毒性腦病、尿毒症、水電解質及酸鹼平衡失調、糖尿病昏迷、肝昏迷、食物中毒等。這些病發展到嚴重程度均可出現顱內壓增高的表現。結合疾病史及全身檢查多能做出明確的診斷。
顱內壓增高有急性亞急性和慢性之分。一般病程緩慢的疾病多有頭痛、嘔吐、視乳頭水腫等症狀,初步診斷顱內壓增高不難。而急性、亞急性腦疾病由於病程短,病情發展較快,多伴有不同程度的意識障礙,且無明顯視乳頭水腫,此時確診有無顱內壓增高常較困難,需要進行下列檢查予以確定。
檢查
(一)眼底檢查。在典型的視乳頭水腫出現之前,常有眼底靜脈充盈擴張、搏動消失,眼底微血管出血,視乳頭上下緣可見灰白色放射狀線條等改變。
(二)嬰幼兒顱內壓增高早期可發現前囟的張力增高,顱縫分離,叩診如破水壺聲音。
(三)脫水試驗治療。20%甘露醇250毫升快速靜脈滴注或速尿40毫克靜脈推注後,若頭痛,嘔吐等症狀減輕,則顱內壓增高的可能性較大。
(四)影像學檢查。頭顱平片可發現顱骨內板壓跡增市或/和鞍背吸收某些原發病的徵象。腦血管造影對腦血管病,多數顱內占位性病變有相當大的診斷價值。有條件可行頭顱CT掃描和MRI(磁共振)檢查,它對急性,亞急生顱內壓增高而無明顯視乳頭水腫者,是安全可靠的顯示顱內病變的檢測手段。
對疑有嚴重顱內壓增高,特別是急性,亞急性起病有局限性腦損害症狀的患者,切忌盲目腰穿檢查。只有在診斷為腦炎或腦膜炎和無局限性腦損害之蛛網膜下腔出血症,方可在充分準備後行腰穿檢查。
緩解方法
(一)一般處理
凡有顱內壓升高的患者,應留院觀察,密切注意患者的意識、瞳孔、血壓、呼吸、脈搏及體溫的變化,以掌握病情發展的趨勢。有條件時可作顱內壓監護,根據監護中所獲得壓力信息來指導治療。頻繁嘔吐者應暫禁食,以防吸人性肺炎。不能進食的患者應予補液,補液量應以維持出入液量的平衡為度,補液過多可促使顱內壓增高惡化。注意補充電解質並調整酸鹼平衡。用輕瀉劑來疏通糞便,不能讓患者用力排便,不可作高位灌腸,以免顱內壓驟然增高。對意識不清的患者及咳痰困難者要考慮作氣管切開術,以保持呼吸道通暢,防止因呼吸不暢而使顱內壓更加增高。給予氧氣吸人有助於降低顱內壓。病情穩定者需儘早查明病因,以明確診斷,儘快施行去除病因的治療。
(二)降低顱內壓
適用於顱內壓增高但暫時尚未查明原因或雖已查明原因但一時無法解決的病例,可選用高滲利尿劑或其他非汞利尿劑。意識清楚,顱內壓增高程度較輕的病例,可先選用口服藥物;有意識障礙或顱內壓增高症狀較重的病例,則宜選用靜脈或肌內注射藥物。常用的可供醫學教育|網蒐集整理口服的藥物有:①氫氯噻嗪25~50mg,每日3次;②乙醯唑胺250mg,每日3次;③氨苯蝶啶50mg,每日3次;④呋塞米20~40mg,每日3次;⑤50%甘油鹽水溶液60ml,每日2~4次。常用的可供靜脈注射的製劑有:①20%甘露醇250ml,快速滴注,每日2~4次;②呋塞米20~40mg,肌內或靜脈注射,每日1~2次。此外,激素、人血清白蛋白的套用對減輕腦水腫、降低顱內壓亦有效。
(三)病因治療
及時清除顱內血腫,切除腦腫瘤,引流腦積水或膿腫,保持氣道通暢並充分輸氧等。顱內壓增高而引起急性腦疝時,應分秒必爭進行緊急搶救或手術處理。
(四)對症治療
1.疼痛可予鎮痛劑,但禁用嗎啡製劑,以免抑制呼吸,促使患者死亡。
2.抽搐應給予抗癲癇藥物治療。
3.煩躁應給予鎮靜劑。