基本介紹
- 患病部位:頸部
- 相關疾病:肺炎 潰瘍性結腸炎 骨質疏鬆 強直性脊柱炎 Reiter綜合徵 脊椎結核 脊柱裂 前列腺炎 骨髓炎 脊椎椎弓峽部裂 脊椎結核後突畸形 脊椎結核並發截癱 脊柱側凸 脊柱、脊髓損傷 脊椎結核寒性膿腫穿入空腔臟器 脊椎結核並發竇道 脊椎骨骨髓炎 特發性脊柱側凸 先天性脊柱側凸 鞏膜炎 骨質增生 反應性關節炎 強直性脊柱炎及其伴發的葡萄膜炎 脊柱裂和有關畸形 隱性脊柱裂 肥大性脊椎炎 賴特綜合徵 強直性脊
- 相關症狀:晨僵 持續性疼痛 充血 傳導阻滯 打噴嚏 蛋白尿 低熱 骶髂關節疼痛 澱粉樣變性 鈍痛 發炎 房室傳導阻滯 高熱 骨膜炎 骨質疏鬆 關節攣縮 關節強直 呼吸困難 肌腱端炎 肌痛 脊髓壓迫 脊柱側彎 脊柱退變 脊柱彎曲 結節 截癱 咳嗽 咳痰 類風濕關節炎 咯血 黏膜損害 疲乏 疲勞 貧血 葡萄膜炎 肉芽腫 神經痛 水腫 體重減輕 駝背 臥床不起 下蹲困難 心包炎 心絞痛 心力衰竭 心臟擴大 胸痛
- 所屬科室:外科 骨外科
- 相關檢查:脊柱MRI檢查
原因,檢查,鑑別診斷,緩解方法,
原因
(一)發病原因
AS的病因目前尚未完全闡明,大多認為遺傳、感染、免疫環境因素等有關。
1.遺傳遺傳因素在AS的發病中具有重要作用。據流行病學調查,AS病人HLA-B27陽性率高達90%~96%,而普通人群HLA-B27陽性率僅4%~9%;HLA-B27陽性者AS發病率約為10%~20%,而普通人群發病為1permil;~2permil;,相差約100倍。有報導,AS一組親屬患AS的危險性比一般人高出20~40倍,國內調查AS一級親屬患病率為24.2%,比正常人群高出120倍。HLA-B27陽性健康者,親屬發生AS的機率遠比HLA-B27陽性AS病人親屬低。所有這些說明HLA-B27在AS發病中是一個重要因素。
但是應當看到,一方面HLA-B27陽性者並不全部都發生脊柱關節病,另一方面約有5%~20%脊柱關節病病人檢測HLA-B27呈陰性,提示除遺傳因素外,還有其他因素影響AS的發病,因此HLA-B27在AS表達中是一個重要的遺傳因素,但並不是影響本病的唯一因素。有幾種假設可以解釋HLA-B27與脊柱關節病的關節:
①HLA-B27充當一種感染因子的受體部位;
②HLA-B27是免疫應答基因的土改的,決定對環境激發因素的易感性;
③HLA-B27可與外來抗原交叉反應,從而誘導產生對外來抗原的耐受性;④HLA-B27增強中性白細胞活動性。籍助單克隆抗體、細胞毒性淋巴細胞、免疫電泳及限制片段長度多形態法(restrictionfragmentlengthpolymorphism),目前已確定HLA-B27約有7種或8種亞型。HLA-B27陽性的健康者與脊柱病病人可能有遺傳差別,例如所有HLA-B27個體都有一個恆定的HLA-B27M1抗原決定簇,針對此抗原決定簇的抗體可與HLA-B27交叉反應。
多數HLA-B27分子還有M2抗原決定簇。HLA-B27M2陰性分子似乎比其他HLA-B27亞型與AS有更強的聯繫,尤其是亞洲人,而HLA-B27M2陽性亞型可能對Reiter綜合徵的易感性增強。現已證明,HLA-B27M1與M2兩種抗原決定簇和致關節因素紹克雷白菌、志賀桿菌和那爾森菌能發生交叉反應。反應低下者似乎多表現為AS,反應增強者則發展為反應性關節炎或Reiter綜合徵。
2.感染近年來研究提示AS發病率可能與感染相關。Ebrimger等發現AS病人大便中肺炎克雷白菌檢出率為79%,而對照組30%;在AS活動期中腸道肺炎克雷白菌的攜帶率及血清中針對該菌的IgA型抗體滴度均較對照組高,且與病情活動呈正相關。
有人提高克雷白菌屬與HLA-B27可能有抗原殘期間交叉反應或有共同結構,如HLA-B27(宿主抗原殘基72至77)與肺為克雷白菌(殘基188至193)其有同源性氧基酸序列,其他革蘭陰懷菌是否有抗體與這種合成的肽序列結合,HLA-B27陽性AS病人有29%,而對照組僅5%。Mason等統計,83%男性AS病人合併前列腺炎,有的作者發現約6%潰瘍性結腸炎合併AS;其他報導也證實,AS的病人中潰瘍性結瘍炎和局限性腸炎發生率較普通人群高許多,故推測AS可能與感染有關。
Romonus則認為可能盆腔感染經淋巴途徑播散到骶髂關節,再經脊柱靜脈叢播散到脊柱,但在病變部位未能找到感染原(細菌或病毒)。
3.自身免疫有人發現60%AS病人血清補體增高,大部分病例有IgA型類濕因子,血清C4和IgA水平顯著增高,血清中有循環免疫複合物(CIC),但抗原性質未確定。以上現象提示免疫機制參與本病的發病。
4.其它創傷、內分泌、代謝障礙和變態反應等亦被疑為發病因素。總之,目前本病病因未明,尚無一種學說能完滿解釋AS的全部表現,很可能在遺傳因素的基礎上的受環境因素(包括感染)等多方面的影響而致病。
(二)發病機制
AS的病因目前尚未完全闡明,近年來,分子模擬學說(molecularmimicry)從不同的角度全面地解釋了發病的各個的環節。流行病學調查結合免疫遺傳研究發現,HLA-B27在強直性脊柱炎患者中的陽性率高達90%以上,證明AS與遺傳有關。大多數學者認為其與遺傳、感染、免疫、環境因素等有關。
1.遺傳遺傳因素在AS的發病中具有重要作用。據流行病學調查,AS患者HLA-B27陽性率高達90%~96%,而普通人群HLA-B27陽性率僅4%~9%;HLA-B27陽性者AS發病率約為10%~20%,而普通人群發病率為1%~2%,相差約100倍。有報導,AS患者一級親屬患AS的危險性比一般人高出20~40倍。國內調查AS患者一級親屬患病率為24.2%,比正常人群高出120倍。HLA-B27陽性健康者,親屬發生AS的幾率遠比HLA-B27陽性AS患者親屬低。所有這些均說明,HLA-B27在AS發病中是一個重要的因素。
但是應當看到,一方面HLA-B27陽性者並不全部都發生脊柱關節病,另一方面,約有5%~20%的脊柱關節病患者檢測HLA-B27呈陰性,提示除遺傳因素外,還有其他因素影響AS的發病,因此,HLA-B27在AS表達中是一個重要的遺傳因素,但並不是影響本病的惟一因素。有幾種假設可以解釋HLA-B27與脊柱關節病的關係:
(1)HLA-B27充當一種感染因子的受體部位。
(2)HLA-B27是免疫應答基因的標誌物,決定對環境激發因素的易感性。
(3)HLA-B27可與外來抗原發生交叉反應,從而誘導產生對外來抗原的耐受性。
(4)HLA-B27增強中性粒細胞活動性。
藉助單克隆抗體、細胞毒性淋巴細胞、免疫電泳及限制片段長度多形態法,目前已確定HLA-B27約有7種或8種亞型。HLA-B27陽性的健康者與脊柱病患者可能有遺傳差別,例如,所有HLA-B27陽性個體都有一個恆定的HLA-B27M1抗原決定簇,針對此抗原決定簇的抗體可與HLA-B27發生交叉反應。多數HLA-B27分子還有M2抗原決定簇。HLA-B27M2陰性分子似乎比其他HLA-B27亞型與AS有更強的聯繫,尤其是亞洲人,HLA-B27M2陽性亞型可能對Reiter綜合徵的易感性增強。現已證明,HLA-B27M1與M2兩種抗原決定簇和致關節炎因子如克雷伯桿菌、志賀桿菌和耶爾森菌能發生交叉反應。反應低下者似乎多表現為AS,反應增強者則發展為反應性關節炎或Reiter綜合徵。
2.感染近年來的研究提示,AS發病率可能與感染有關。發現AS患者在AS活動期中腸道肺炎克雷伯桿菌的攜帶率及血清中針對該菌的IgA型抗體滴度均較對照組高,且與病情活動呈正相關。有人提出克雷伯桿菌屬與HLA-B27可能有抗原殘基間交叉反應或有共同結構,如HLA-B27宿主抗原(殘基72~77)與肺炎克雷伯桿菌(殘基188~193)共有同源性胺基酸序列,其他革蘭陰性菌是否具有同樣序列則不清楚。免疫化學分析發現,HLA-B27陽性Reiter綜合徵患者約50%血清中有抗體與這種合成的肽序列結合,HLA-B27陽性AS患者有29%,而對照組僅有5%。據統計,83%的男性AS患者合併前列腺炎,有的學者發現約6%的潰瘍性結腸炎患者合併AS,其他報導也證實,AS患者中潰瘍性結腸炎和局限性腸炎的發生率較普通人群高許多,故推測AS可能與感染有關。
3.其他有人發現,60%AS的患者血清補體水平增高,大部分病例有IgA型類風濕因子,血清C4和IgA水平顯著增高,血清中有循環免疫複合物,但抗原性質未確定。以上現象提示,免疫機制參與本病的發病。創傷、內分泌、代謝障礙和變態反應等亦被疑為發病因素。總之,目前本病病因未明,尚無一種學說能完滿解釋AS的全部表現,很可能在遺傳因素的基礎上受環境因素(包括感染)等多方面因素的影響而致病。
4.病理本病早期的組織病理特徵與類風濕關節炎不同,其基本病理變化為肌腱、韌帶骨附著點病變,也可發生一定程度的滑膜炎症。常以骶髂關節發病最早,以後可發生關節粘連、纖維性和骨性強直。組織學改變為關節囊、肌腱、韌帶的慢性炎症,伴有淋巴細胞、漿細胞浸潤。這些炎性細胞成團分布於較小的滑膜血管周圍。鄰近的骨組織內也可有慢性炎性病灶,但其炎性病灶與滑膜的病變過程無關。本病與類風濕關節炎病理改變的不同點是,關節和關節旁組織、韌帶、椎間盤和環狀纖維組織有明顯鈣化趨勢。本病的周圍關節滑膜炎組織學改變與類風濕關節炎也不盡相同,其滑膜炎漿細胞以IgG型和IgA型為主,滑液中淋巴細胞較多,並可見到吞噬了變性多核細胞的巨噬細胞。滑膜炎症很少有廣泛侵蝕性和畸形改變。
骶髂關節炎是強直性脊柱炎的病理標誌,也常是其最早的病理表現之一。骶髂關節炎的早期病理變化包括軟骨下肉芽組織形成,組織學上可見滑膜增生和淋巴樣細胞及漿細胞聚集、淋巴樣濾泡形成以及含有IgG、IgA和IgM的漿細胞。骨骼的侵蝕和軟骨的破壞隨之發生,然後逐漸被退變的纖維軟骨替代,最終發生骨性強直。脊柱的最初損害是椎間盤纖維環和椎骨邊緣連線處的肉芽組織形成。纖維環外層可能最終被骨替代,形成韌帶骨贅,進一步發展將形成X線所見的竹節樣脊柱。脊柱的其他損傷包括瀰漫性骨質疏鬆、鄰近椎間盤邊緣的椎體破壞、椎體方形變及椎間盤硬化。其他脊柱關節病也可觀察到相似的中軸關節病理學改變。
強直性脊柱炎的周圍關節病理顯示滑膜增生、淋巴樣浸潤和血管翳形成,但沒有類風濕關節炎常見的滑膜絨毛增殖、纖維原沉積和潰瘍形成。在強直性脊柱炎,軟骨下肉芽組織增生常引起軟骨破壞。其他慢性脊柱關節病也可見到相似的滑膜病理,但賴特綜合徵的早期病變則突出表現為更顯著的多形核白細胞浸潤。
肌腱端炎是脊柱關節病的另一病理標誌,是在韌帶或肌腱附著於骨的部位發生的炎症,在強直性脊柱炎常發生於脊柱和骨盆周圍,最終可能導致骨化。在其他脊柱關節病則以外周如跟腱附著於跟骨的部位更常見。最新的研究表明,強直性脊柱炎的軟骨破壞主要從軟骨下骨、肌腱與骨結合部的炎症開始逐步向軟骨發展(由內向外),而類風濕關節炎則主要由滑膜炎開始,逐步出現軟骨及軟骨下骨的破壞(由外向內發展)。
檢查
【臨床表現】
1.臨床概況25年前發現的HLA-B27與強直性脊柱炎和脊柱關節病之間的關係,拓寬了我們對這類疾病總的認識。這類疾病以肌腱端炎、指/趾炎或少關節炎起病,部分病例可發展成骶髂關節炎和脊柱炎,伴有或不伴有急性前葡萄膜炎或皮膚黏膜損害等關節外表現。肌腱起始端炎症(圖1),發生在足(跖底筋膜炎和(或)跟骨骨膜炎及跟腱炎可引起足後跟疼痛)、脛骨結節和其他部位,而在臨床往往缺少明顯的炎性腸病、銀屑病或腸道或泌尿生殖道的感染。肌腱端部位受到淋巴細胞、漿細胞和多形核白細胞浸潤,其附近的骨髓腔也出現水腫和受到浸潤。強直性脊柱炎的顯著特點是,其中軸肌端炎和滑膜炎的高發生率,且最終導致骶髂關節和脊柱的纖維化和晚期的骨性強直。
雖然所有強直性脊柱炎患者均有不同程度的骶髂關節受累,臨床上真正出現脊柱完全融合者並不多見。骶髂關節炎引起的炎性腰痛,呈隱匿性、很難定位,並感到臀部深處疼痛。起病初,疼痛往往是單側和間歇性的,幾個月後逐漸變成雙側和持續性,並且下腰椎部位也出現疼痛。典型的症狀是固定某一姿勢的時間較長或早晨醒來時症狀加重(晨僵),而軀體活動或熱水浴可改善症狀。肌腱端炎,是脊柱關節病的主要特徵,炎症起源於受累關節的韌帶或關節囊附著於骨的部位、關節韌帶附近以及滑膜、軟骨和軟骨下骨。脊柱關節病的滑膜炎常常與臨床上未發現的肌腱端炎有關,至少在某些關節,這種滑膜炎只是一種繼發炎症。
由於胸肋骨連線部位、棘突、髂骨嵴、坐骨結節和跟骨部位的肌腱端炎,引起的關節外或關節附近的骨壓痛是這類疾病的早期特點。只有極個別病人沒有或只有很輕微的腰背部症狀,而其他病人可能僅僅是抱怨腰背發僵、肌肉疼痛和肌腱觸痛。寒冷或潮濕可使症狀加重,而這部分病人常常被誤診為纖維肌痛綜合徵。疾病早期,有些病人還會出現厭食、疲乏或低熱等輕微的全身症狀,尤其是幼年起病的患者更容易出現這些症狀常見。肋軟骨和肋椎,肋椎骨橫突關節部位的肌腱端炎可引起胸痛,由於這種胸痛,隨咳嗽或打噴嚏加重,易被誤診為是胸膜炎所致。
男女發病之比為7∶1~10∶1。起病多為15~30歲的男性,兒童及40歲以上者少見。強直性脊柱炎一直被認為是主要見於男性的疾病,解放軍總醫院20世紀80年代報導男女之比為10.6∶1。現在研究提示,該病男女之比為2∶1~3∶1。對男女強直性脊柱炎患病率的差異至今尚乏滿意的解釋。職業、妊娠對本病均無大影響,而性激素的作用亦尚不肯定。女性強直性脊柱炎的臨床特點如表1所示。
一般認為女性發病比男性晚,北京協和醫院報導女性平均發病年齡26.8歲,比男性發病平均年齡20.8歲遲6年。女性強直性脊柱炎的另一特點是外周關節炎,尤其膝關節受累發生率高於男性,北京協和醫院200例分析外周關節炎受累發生率女性略高,為57%比48%,與汕頭大學醫學院報導相似。
另外,女性恥骨聯合受累比男性多見。但中軸關節受累相對少見且症狀輕,因而常常誤診為其他風濕性疾病。在病情嚴重性方面,一般認為女性病情較輕,預後較好。注意女性強直性脊柱炎和男性的差異,不但有助於臨床診斷和鑑別診斷,對深入研究本病也是有益的線索。
多數病人起病隱匿,早期症狀為上背部、臀部及髖部呈間歇性鈍痛,有僵硬感或坐骨神經痛。開始疼痛為間歇性,而且較輕。隨著病情發展,在數月或數年之後可出現持續性疼痛,甚至為較嚴重的疼痛。有時疼痛可發生於背部較高部位、肩關節及其周圍,但不久就可出現下背部症狀。
病人常感晨起時和工作1天后症狀較重,其他時間則較輕。天氣寒冷和潮濕時症狀惡化,經服水楊酸製劑和局部熱敷後又可緩解。還有些病人首先出現原因不明的虹膜炎,數年或數月後才出現強直性脊柱炎的典型表現,此種起病方式兒童多於成人。偶爾也可,以掌筋膜炎或跟腱炎引起的足跟痛為早期症狀。全身症狀有疲勞、不適、厭食、體重減輕和低熱。強直性脊柱炎是一種系統性疾病,既有關節病變表現,也有關節外表現。
2.關節炎表現可累及任何關節,但以脊柱關節受累為多。
(1)骶髂關節炎多數病人首先出現骶髂關節受累症狀,個別病人也可首先出現較高位脊柱關節炎症狀,表現為下背部強直和疼痛,常放射到一側或兩側臀部,偶爾放射到大腿,進一步可發展至膝關節背側,甚至可擴展至膝關節以下。由於骶髂關節局部炎症,下肢伸直抬高征一般都呈陰性。直接按壓病變關節或使患側下肢伸直,可誘發疼痛。在病程早期就可出現下背部運動受限和輕度骶髂關節椎旁肌痙攣。用手指按壓恥骨聯合、髂骨嵴、坐骨結節也可誘發疼痛。骶髂關節受累呈對稱性,恥骨聯合也可受累。病人可固定為某一姿勢(圖2,3)。
(2)腰椎關節炎:雖然骶髂關節和腰椎關節同時受累,但多數病人背部疼痛不適和運動功能障礙是由腰椎關節病變所引起的。開始背部出現瀰漫性疼痛,以後則逐漸集中於腰部。有時可出現嚴重腰部強直,而使病人害怕彎腰、直立和轉身,因為這些動作可以引起嚴重疼痛。脊柱強直可能是由於腰部骨突關節炎引起椎旁肌肉痙攣而造成的。查體腰部骨突關節可有觸痛,椎旁肌肉明顯痙攣,腰部脊柱變直,運動受限,腰部正常生理彎曲消失。
(3)胸部關節炎脊柱炎進行性上行性發展,胸椎關節也可受累。此時病人有上背部疼痛、胸痛及胸廓擴張運動受限感。這些症狀有的病人可在病程早期就出現,但多數病人是在起病6年之後才出現。胸痛一般於吸氣時出現。胸廓擴張受限主要是由於肋椎體關節、胸骨柄-胸骨體關節、肋骨與肋軟骨接合處,以及胸鎖關節受累而引起。胸廓擴張受限可致呼吸困難,尤其在運動時更易出現。肺功能測定多數病人無明顯改變,這是由於膈肌運動幅度增強代償了胸廓擴張受限之故。用手指觸壓胸骨柄-胸骨體關節、肋骨與肋軟骨接合處及所有胸椎均可誘發觸痛。隨著病情發展,可出現明顯脊柱後凸、胸廓活動受限。
(4)頸椎關節炎:少數病人可僅以頸椎關節炎為早期表現,病情進行性發展,可出現嚴重的頸椎後凸或側凸,最後頭部可呈,固定性前屈位、後屈、旋轉和側屈時,可部分或完全受限,空間視野範圍明顯變小。頸椎病變所致的疼痛可僅限於頸部,也可沿頸旁結構放射到頭部,頸部肌群開始嚴重痙攣,最後可發生萎縮、根性疼痛而牽涉到頭和手臂。由於整個脊柱強直和骨質疏鬆,很易因外傷而發生骨折,尤以頸部為常見。一旦發生頸部外傷性骨折則可造成截癱。
(5)周圍關節炎:約1/3以上的病人可有肩關節、髖關節受累,這樣就進一步加重了病人的致殘後果。關節疼痛往往較輕,而關節運動受限卻很明顯,例如不能梳頭或下蹲困難等。隨著病情的發展,可發生軟骨變性、關節周圍結構纖維化,最後形成關節強直。病程早期,關節運動受限主要是由於關節周圍肌肉痙攣所造成。髖關節攣縮,膝關節代償性屈曲,可使病人,呈前躬腰屈曲姿勢,而出現鴨步狀態。由於脊柱關節廣泛性病變,還可造成扁平胸和嚴重駝背。
強直性脊柱炎晚期,由於炎症已基本消失,所以關節無疼痛,而以脊柱固定和強直為主要表現。頸椎固定性前傾,脊柱後凸,胸廓常固定在呼氣狀態,腰椎生理彎曲喪失,髖關節和膝關節嚴重屈曲攣縮,站立時雙目凝視地面,身體重心前移。個別病人可嚴重致殘,長期臥床,生活不能自理。
3.關節外表現強直性脊柱炎還可出現許多關節外表現,這些表現可以是原發性的,但多數為繼發性。少數病人也可發生於脊柱炎之前數月到數年。有些病例關節外表現可與其他疾病相互重疊,例如主動脈炎,既可發生強直性脊柱炎,也可見於,瑞特綜合徵,故強直性脊柱炎可與瑞特綜合徵重疊;足跟痛是銀屑病性關節炎、瑞特綜合徵、強直性脊柱炎的共同特徵,而且這三種病人的HLA-B27陽性率都很高,提示這三種疾病可以互相重疊。
(1)心臟病變屍解發現,約1/4的病人有升主動脈根部異常。
但是由於主動脈和主動脈瓣炎症所造成的主動脈瓣關閉不全,多見於病程長,有周圍關節炎和全身症狀(發熱和貧血)明顯的病人,故臨床上只有5%的病人出現心臟症狀,多數病人沒有自覺症狀,僅查體時在胸骨左緣主動脈瓣第2聽診區可聽到有較弱的舒張期音。臨床上以主動脈瓣關閉不全、心臟擴大及傳導異常比較常見,偶爾也可發生完全性房室傳導阻滯或伴有阿-斯綜合徵發作。主動脈炎隨著病情的發展,可發生心絞痛,病程後期還可以出現充血性心力衰竭。強直性脊柱炎除可並發主動脈炎之外,還可合併心包炎、心肌炎及結節性多動脈炎。
(2)肺部病變:由於膈肌運動可以代償呼吸功能,故雖然吸氣時胸廓擴張受限,但是很少出現呼吸困難,有些病人也可在出現關節症狀之後幾年而出現咳嗽、咳痰、呼吸困難和咯血等症狀。肺部攝片可見兩肺上野有點片狀緻密陰影,部分病人可出現纖維化,還有一部分病人出現空洞,並有麴黴菌寄生。痰培養可培養出麴黴菌,可伴有黴菌瘤形成。晚期病人胸廓擴張受限,肺活量明顯下降。
(3)虹膜炎約l/4的病人可有反覆發作性虹膜炎,而且病程越長越易發生。虹膜炎為非肉芽腫性前葡萄膜炎,一般為單側性。眼部病變與脊柱炎的嚴重度及病情活動性有關,多見於有周圍關節炎或以前有尿路感染史者,若不經治療,可引起青光眼或失明。個別病人眼部症狀可發生在關節症狀出現之前。
(4)神經系統病變:強直性脊柱炎神經系統的病變多由於脊柱強直和嚴重的骨質疏鬆,即使輕度外傷也易招致脊柱骨折和頸椎脫位而引起的脊髓壓迫,造成不同程度的截癱、根性疼痛或知覺減退,以及運動障礙等,尤以頸椎骨折,是死亡率最高的併發症;發生在腰椎,則可壓迫馬尾神經,可成為慢性進行性馬尾綜合徵。因脊柱椎間盤纖維環骨化,黃韌帶、後縱韌帶的骨化可造成椎管狹窄,但有的文獻記載,脊髓造影並不見椎管狹窄或壓迫性操作,而可見腰骶蛛網膜憩室,其原因不清,可能為慢性蛛網膜炎所致。部分病人的初發症狀即表現為下肢疼痛而誤診為坐骨神經痛和椎間盤突出症。
(5)泌尿系統病變:主要表現為腎澱粉樣變性和lgA腎病,其發生率與類風濕關節炎相似,可以出現蛋白尿。少數病人可因尿毒症而死亡。前列腺炎的發病率也較普通人群高。
(6)全身症狀:全身症狀一般較輕微,少數人有低熱、疲勞和體重下降,個別病人可出現貧血、少數急性發病者也可有高熱,四肢關節受累較重者,很快即可臥床不起。這時血沉和C-反應蛋白均可升高。(7)耳部病變:據文獻記載,強直性脊柱炎的病人中約有29%發生慢性中耳炎,為正常人的4倍,強直性脊柱炎合併慢性中耳炎的病人多見於合併有其它關節外病變的病人。
4.特殊體徵
(1)反映骶髂關節炎症和損傷的試驗:如4字試驗陽性,骶髂關節分離試驗陽性或骶髂關節壓迫試驗陽性等。
(2)脊柱活動受限的體徵:如Schober試驗陽性,側彎受限,枕牆試驗陽性。
單靠完全伸膝時以手指觸地的能力不能用來評估脊柱的活動度,因為良好的髖關節功能可以代償腰椎運動的明顯受限,而Schober試驗(圖4)就能較準確地反映腰椎前屈運動受限的程度。隨著疾病的發展,腰椎前凸會逐漸喪失。
直接按壓發炎的骶髂關節常會引起疼痛,通過以下檢查有時亦可引起骶髂關節疼痛:仰臥位時壓迫患者兩側髂骨翼;最大程度屈曲一側髖關節,同時儘量外展另一側髖關節(Gaenslen試驗,圖5);最大程度屈曲、外展和外旋髖關節(4字試驗或Patrick試驗);患者側臥位時壓迫其骨盆;或在俯臥位時直接壓迫其骶骨。部分患者可無上述任何體徵,一方面因為骶髂關節有強大堅固的韌帶包圍,運動度很小,另一方面在疾病晚期,炎症已被纖維或骨性強直所替代。
(3)平第4肋胸圍深吸氣和深呼氣末相差少於2.5cm。
【診斷】
1.病史特點根據病史,有下列表現時應考慮炎症性脊柱病:
(1)腰背部不適隱約性出現。
(2)年齡
(3)持續3個月以上。
(4)清晨時僵硬。
(5)活動後症狀有所改善。
有上述病史,X線片有骶髂關節炎徵象,即證實為脊柱病;進一步排除銀屑病、炎症性腸病或Reiter綜合徵關節炎,即可作出原發性AS的診斷,而不要等到脊柱明顯強直時才明確診斷。
2.常用的AS臨床診斷標準
(1)羅馬標準(1963):
①腰痛和腰僵3個月以上,休息也不緩解。
②胸部疼痛和僵硬感。
③腰椎活動受限。
④胸廓擴張活動受限。
⑤虹膜炎的歷史、現象或後遺症。
有雙側骶髂關節炎加上以上臨床標準之一,即可認為強直性脊柱炎存在。
(2)紐約標準(1984年修訂):
①各方面的腰椎活動受限(前屈、後伸、側屈)。
②胸腰段或腰椎過去痛過,現在仍痛。
③在第4肋間測量,胸廓擴張活動度等於或小於2.5cm。
肯定性脊柱炎成立:3~4度雙側骶髂關節炎,加上至少一條臨床指標;3~4度單側或2度雙側骶髂關節炎加上第1或第2、第3個臨床指標。
可能性脊柱炎成立:僅有3~4度雙側骶髂關節炎而無臨床指標。
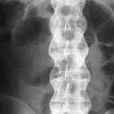
以上兩個診斷標準都強調了腰痛、腰椎活動受限、胸痛、胸廓活動受限和骶髂關節炎在診斷上的重要性,掌握上述要點,本病是不難診斷的。青年男性出現腰僵、腰痛休息後不能緩解者,應懷疑本病,需及時拍攝高質量的骨盆正位X線片。不少學者認為,有腰痛加雙側骶髂關節炎(X線表現),即可診為本病。
鑑別診斷
駝背:是一種較為常見的脊柱變形,是胸椎後突所引起的形態改變。1、人的脊柱向後拱起,多由年老脊椎變形、坐立姿勢不正或佝僂病,強直性脊柱炎等疾病引起。
2、駝子。
脊柱彎曲:是指脊柱的一個或數個節段在冠狀面上偏離身體中線向側方彎曲,形成一個帶有弧度的脊柱畸形,通常還伴有脊柱的旋轉和矢狀面上後突或前突的增加或減少,同時還有肋骨左右高低不等平、骨盆的旋轉傾斜畸形和椎旁的韌帶和肌肉的異常,它是一種症狀或X線體徵,可由多種疾病引起。
脊柱退變:脊柱是人體的縱軸,它支持體重,主導軀幹的生理性活動――包括伸屈、側屈和轉體。正常的情況下,脊柱是人體中最易發生慢性勞損的部位。
脊柱側彎:是指脊柱的一個或數個節段在冠狀面上偏離身體中線向側方彎曲,形成一個帶有弧度的脊柱畸形,通常還伴有脊柱的旋轉和矢狀面上後突或前突的增加或減少,同時還有肋骨左右高低不等平、骨盆的旋轉傾斜畸形和椎旁的韌帶和肌肉的異常,它是一種症狀或X線體徵,可由多種疾病引起。
【臨床表現】
1.臨床概況25年前發現的HLA-B27與強直性脊柱炎和脊柱關節病之間的關係,拓寬了我們對這類疾病總的認識。這類疾病以肌腱端炎、指/趾炎或少關節炎起病,部分病例可發展成骶髂關節炎和脊柱炎,伴有或不伴有急性前葡萄膜炎或皮膚黏膜損害等關節外表現。
肌腱起始端炎症(圖1),發生在足(跖底筋膜炎和(或)跟骨骨膜炎及跟腱炎可引起足後跟疼痛)、脛骨結節和其他部位,而在臨床往往缺少明顯的炎性腸病、銀屑病或腸道或泌尿生殖道的感染。肌腱端部位受到淋巴細胞、漿細胞和多形核白細胞浸潤,其附近的骨髓腔也出現水腫和受到浸潤。強直性脊柱炎的顯著特點是,其中軸肌端炎和滑膜炎的高發生率,且最終導致骶髂關節和脊柱的纖維化和晚期的骨性強直。
雖然所有強直性脊柱炎患者均有不同程度的骶髂關節受累,臨床上真正出現脊柱完全融合者並不多見。骶髂關節炎引起的炎性腰痛,呈隱匿性、很難定位,並感到臀部深處疼痛。起病初,疼痛往往是單側和間歇性的,幾個月後逐漸變成雙側和持續性,並且下腰椎部位也出現疼痛。典型的症狀是固定某一姿勢的時間較長或早晨醒來時症狀加重(晨僵),而軀體活動或熱水浴可改善症狀。肌腱端炎,是脊柱關節病的主要特徵,炎症起源於受累關節的韌帶或關節囊附著於骨的部位、關節韌帶附近以及滑膜、軟骨和軟骨下骨。脊柱關節病的滑膜炎常常與臨床上未發現的肌腱端炎有關,至少在某些關節,這種滑膜炎只是一種繼發炎症。
由於胸肋骨連線部位、棘突、髂骨嵴、坐骨結節和跟骨部位的肌腱端炎,引起的關節外或關節附近的骨壓痛是這類疾病的早期特點。只有極個別病人沒有或只有很輕微的腰背部症狀,而其他病人可能僅僅是抱怨腰背發僵、肌肉疼痛和肌腱觸痛。寒冷或潮濕可使症狀加重,而這部分病人常常被誤診為纖維肌痛綜合徵。疾病早期,有些病人還會出現厭食、疲乏或低熱等輕微的全身症狀,尤其是幼年起病的患者更容易出現這些症狀常見。肋軟骨和肋椎,肋椎骨橫突關節部位的肌腱端炎可引起胸痛,由於這種胸痛,隨咳嗽或打噴嚏加重,易被誤診為是胸膜炎所致。
男女發病之比為7∶1~10∶1。起病多為15~30歲的男性,兒童及40歲以上者少見。強直性脊柱炎一直被認為是主要見於男性的疾病,解放軍總醫院20世紀80年代報導男女之比為10.6∶1。現在研究提示,該病男女之比為2∶1~3∶1。對男女強直性脊柱炎患病率的差異至今尚乏滿意的解釋。職業、妊娠對本病均無大影響,而性激素的作用亦尚不肯定。女性強直性脊柱炎的臨床特點如表1所示。
一般認為女性發病比男性晚,北京協和醫院報導女性平均發病年齡26.8歲,比男性發病平均年齡20.8歲遲6年。女性強直性脊柱炎的另一特點是外周關節炎,尤其膝關節受累發生率高於男性,北京協和醫院200例分析外周關節炎受累發生率女性略高,為57%比48%,與汕頭大學醫學院報導相似。另外,女性恥骨聯合受累比男性多見。但中軸關節受累相對少見且症狀輕,因而常常誤診為其他風濕性疾病。在病情嚴重性方面,一般認為女性病情較輕,預後較好。
注意女性強直性脊柱炎和男性的差異,不但有助於臨床診斷和鑑別診斷,對深入研究本病也是有益的線索。多數病人起病隱匿,早期症狀為上背部、臀部及髖部呈間歇性鈍痛,有僵硬感或坐骨神經痛。開始疼痛為間歇性,而且較輕。隨著病情發展,在數月或數年之後可出現持續性疼痛,甚至為較嚴重的疼痛。有時疼痛可發生於背部較高部位、肩關節及其周圍,但不久就可出現下背部症狀。病人常感晨起時和工作1天后症狀較重,其他時間則較輕。
天氣寒冷和潮濕時症狀惡化,經服水楊酸製劑和局部熱敷後又可緩解。還有些病人首先出現原因不明的虹膜炎,數年或數月後才出現強直性脊柱炎的典型表現,此種起病方式兒童多於成人。偶爾也可,以掌筋膜炎或跟腱炎引起的足跟痛為早期症狀。全身症狀有疲勞、不適、厭食、體重減輕和低熱。強直性脊柱炎是一種系統性疾病,既有關節病變表現,也有關節外表現。
2.關節炎表現可累及任何關節,但以脊柱關節受累為多。
(1)骶髂關節炎多數病人首先出現骶髂關節受累症狀,個別病人也可首先出現較高位脊柱關節炎症狀,表現為下背部強直和疼痛,常放射到一側或兩側臀部,偶爾放射到大腿,進一步可發展至膝關節背側,甚至可擴展至膝關節以下。由於骶髂關節局部炎症,下肢伸直抬高征一般都呈陰性。直接按壓病變關節或使患側下肢伸直,可誘發疼痛。在病程早期就可出現下背部運動受限和輕度骶髂關節椎旁肌痙攣。用手指按壓恥骨聯合、髂骨嵴、坐骨結節也可誘發疼痛。骶髂關節受累呈對稱性,恥骨聯合也可受累。病人可固定為某一姿勢(圖2,3)。
(2)腰椎關節炎:雖然骶髂關節和腰椎關節同時受累,但多數病人背部疼痛不適和運動功能障礙是由腰椎關節病變所引起的。開始背部出現瀰漫性疼痛,以後則逐漸集中於腰部。有時可出現嚴重腰部強直,而使病人害怕彎腰、直立和轉身,因為這些動作可以引起嚴重疼痛。脊柱強直可能是由於腰部骨突關節炎引起椎旁肌肉痙攣而造成的。查體腰部骨突關節可有觸痛,椎旁肌肉明顯痙攣,腰部脊柱變直,運動受限,腰部正常生理彎曲消失。
(3)胸部關節炎脊柱炎進行性上行性發展,胸椎關節也可受累。此時病人有上背部疼痛、胸痛及胸廓擴張運動受限感。這些症狀有的病人可在病程早期就出現,但多數病人是在起病6年之後才出現。胸痛一般於吸氣時出現。胸廓擴張受限主要是由於肋椎體關節、胸骨柄-胸骨體關節、肋骨與肋軟骨接合處,以及胸鎖關節受累而引起。胸廓擴張受限可致呼吸困難,尤其在運動時更易出現。肺功能測定多數病人無明顯改變,這是由於膈肌運動幅度增強代償了胸廓擴張受限之故。用手指觸壓胸骨柄-胸骨體關節、肋骨與肋軟骨接合處及所有胸椎均可誘發觸痛。隨著病情發展,可出現明顯脊柱後凸、胸廓活動受限。
(4)頸椎關節炎:少數病人可僅以頸椎關節炎為早期表現,病情進行性發展,可出現嚴重的頸椎後凸或側凸,最後頭部可呈,固定性前屈位、後屈、旋轉和側屈時,可部分或完全受限,空間視野範圍明顯變小。頸椎病變所致的疼痛可僅限於頸部,也可沿頸旁結構放射到頭部,頸部肌群開始嚴重痙攣,最後可發生萎縮、根性疼痛而牽涉到頭和手臂。由於整個脊柱強直和骨質疏鬆,很易因外傷而發生骨折,尤以頸部為常見。一旦發生頸部外傷性骨折則可造成截癱。
(5)周圍關節炎:約1/3以上的病人可有肩關節、髖關節受累,這樣就進一步加重了病人的致殘後果。關節疼痛往往較輕,而關節運動受限卻很明顯,例如不能梳頭或下蹲困難等。隨著病情的發展,可發生軟骨變性、關節周圍結構纖維化,最後形成關節強直。病程早期,關節運動受限主要是由於關節周圍肌肉痙攣所造成。髖關節攣縮,膝關節代償性屈曲,可使病人,呈前躬腰屈曲姿勢,而出現鴨步狀態。由於脊柱關節廣泛性病變,還可造成扁平胸和嚴重駝背。
強直性脊柱炎晚期,由於炎症已基本消失,所以關節無疼痛,而以脊柱固定和強直為主要表現。頸椎固定性前傾,脊柱後凸,胸廓常固定在呼氣狀態,腰椎生理彎曲喪失,髖關節和膝關節嚴重屈曲攣縮,站立時雙目凝視地面,身體重心前移。個別病人可嚴重致殘,長期臥床,生活不能自理。
3.關節外表現強直性脊柱炎還可出現許多關節外表現,這些表現可以是原發性的,但多數為繼發性。少數病人也可發生於脊柱炎之前數月到數年。有些病例關節外表現可與其他疾病相互重疊,例如主動脈炎,既可發生強直性脊柱炎,也可見於,瑞特綜合徵,故強直性脊柱炎可與瑞特綜合徵重疊;足跟痛是銀屑病性關節炎、瑞特綜合徵、強直性脊柱炎的共同特徵,而且這三種病人的HLA-B27陽性率都很高,提示這三種疾病可以互相重疊。
(1)心臟病變屍解發現,約1/4的病人有升主動脈根部異常。但是由於主動脈和主動脈瓣炎症所造成的主動脈瓣關閉不全,多見於病程長,有周圍關節炎和全身症狀(發熱和貧血)明顯的病人,故臨床上只有5%的病人出現心臟症狀,多數病人沒有自覺症狀,僅查體時在胸骨左緣主動脈瓣第2聽診區可聽到有較弱的舒張期音。
臨床上以主動脈瓣關閉不全、心臟擴大及傳導異常比較常見,偶爾也可發生完全性房室傳導阻滯或伴有阿-斯綜合徵發作。主動脈炎隨著病情的發展,可發生心絞痛,病程後期還可以出現充血性心力衰竭。強直性脊柱炎除可並發主動脈炎之外,還可合併心包炎、心肌炎及結節性多動脈炎。
(2)肺部病變:由於膈肌運動可以代償呼吸功能,故雖然吸氣時胸廓擴張受限,但是很少出現呼吸困難,有些病人也可在出現關節症狀之後幾年而出現咳嗽、咳痰、呼吸困難和咯血等症狀。肺部攝片可見兩肺上野有點片狀緻密陰影,部分病人可出現纖維化,還有一部分病人出現空洞,並有麴黴菌寄生。痰培養可培養出麴黴菌,可伴有黴菌瘤形成。晚期病人胸廓擴張受限,肺活量明顯下降。
(3)虹膜炎約l/4的病人可有反覆發作性虹膜炎,而且病程越長越易發生。虹膜炎為非肉芽腫性前葡萄膜炎,一般為單側性。眼部病變與脊柱炎的嚴重度及病情活動性有關,多見於有周圍關節炎或以前有尿路感染史者,若不經治療,可引起青光眼或失明。個別病人眼部症狀可發生在關節症狀出現之前。
(4)神經系統病變:強直性脊柱炎神經系統的病變多由於脊柱強直和嚴重的骨質疏鬆,即使輕度外傷也易招致脊柱骨折和頸椎脫位而引起的脊髓壓迫,造成不同程度的截癱、根性疼痛或知覺減退,以及運動障礙等,尤以頸椎骨折,是死亡率最高的併發症;發生在腰椎,則可壓迫馬尾神經,可成為慢性進行性馬尾綜合徵。因脊柱椎間盤纖維環骨化,黃韌帶、後縱韌帶的骨化可造成椎管狹窄,但有的文獻記載,脊髓造影並不見椎管狹窄或壓迫性操作,而可見腰骶蛛網膜憩室,其原因不清,可能為慢性蛛網膜炎所致。部分病人的初發症狀即表現為下肢疼痛而誤診為坐骨神經痛和椎間盤突出症。
(5)泌尿系統病變:主要表現為腎澱粉樣變性和lgA腎病,其發生率與類風濕關節炎相似,可以出現蛋白尿。少數病人可因尿毒症而死亡。前列腺炎的發病率也較普通人群高。
(6)全身症狀:全身症狀一般較輕微,少數人有低熱、疲勞和體重下降,個別病人可出現貧血、少數急性發病者也可有高熱,四肢關節受累較重者,很快即可臥床不起。這時血沉和C-反應蛋白均可升高。
(7)耳部病變:據文獻記載,強直性脊柱炎的病人中約有29%發生慢性中耳炎,為正常人的4倍,強直性脊柱炎合併慢性中耳炎的病人多見於合併有其它關節外病變的病人。
4.特殊體徵
(1)反映骶髂關節炎症和損傷的試驗:如4字試驗陽性,骶髂關節分離試驗陽性或骶髂關節壓迫試驗陽性等。
(2)脊柱活動受限的體徵:如Schober試驗陽性,側彎受限,枕牆試驗陽性。
單靠完全伸膝時以手指觸地的能力不能用來評估脊柱的活動度,因為良好的髖關節功能可以代償腰椎運動的明顯受限,而Schober試驗(圖4)就能較準確地反映腰椎前屈運動受限的程度。隨著疾病的發展,腰椎前凸會逐漸喪失。
直接按壓發炎的骶髂關節常會引起疼痛,通過以下檢查有時亦可引起骶髂關節疼痛:仰臥位時壓迫患者兩側髂骨翼;最大程度屈曲一側髖關節,同時儘量外展另一側髖關節(Gaenslen試驗,圖5);最大程度屈曲、外展和外旋髖關節(4字試驗或Patrick試驗);患者側臥位時壓迫其骨盆;或在俯臥位時直接壓迫其骶骨。部分患者可無上述任何體徵,一方面因為骶髂關節有強大堅固的韌帶包圍,運動度很小,另一方面在疾病晚期,炎症已被纖維或骨性強直所替代。
(3)平第4肋胸圍深吸氣和深呼氣末相差少於2.5cm。
【診斷】
1.病史特點根據病史,有下列表現時應考慮炎症性脊柱病:
(1)腰背部不適隱約性出現。
(2)年齡
(3)持續3個月以上。
(4)清晨時僵硬。
(5)活動後症狀有所改善。
有上述病史,X線片有骶髂關節炎徵象,即證實為脊柱病;進一步排除銀屑病、炎症性腸病或Reiter綜合徵關節炎,即可作出原發性AS的診斷,而不要等到脊柱明顯強直時才明確診斷。
2.常用的AS臨床診斷標準
(1)羅馬標準(1963):
①腰痛和腰僵3個月以上,休息也不緩解。
②胸部疼痛和僵硬感。
③腰椎活動受限。
④胸廓擴張活動受限。
⑤虹膜炎的歷史、現象或後遺症。
有雙側骶髂關節炎加上以上臨床標準之一,即可認為強直性脊柱炎存在。
(2)紐約標準(1984年修訂):
①各方面的腰椎活動受限(前屈、後伸、側屈)。
②胸腰段或腰椎過去痛過,現在仍痛。
③在第4肋間測量,胸廓擴張活動度等於或小於2.5cm。
肯定性脊柱炎成立:3~4度雙側骶髂關節炎,加上至少一條臨床指標;3~4度單側或2度雙側骶髂關節炎加上第1或第2、第3個臨床指標。
可能性脊柱炎成立:僅有3~4度雙側骶髂關節炎而無臨床指標。
以上兩個診斷標準都強調了腰痛、腰椎活動受限、胸痛、胸廓活動受限和骶髂關節炎在診斷上的重要性,掌握上述要點,本病是不難診斷的。青年男性出現腰僵、腰痛休息後不能緩解者,應懷疑本病,需及時拍攝高質量的骨盆正位X線片。不少學者認為,有腰痛加雙側骶髂關節炎(X線表現),即可診為本病。
緩解方法
《靈樞本神》:故智者之養生也,必順四時而適寒暑,和喜怒而安居處,節陰陽而調剛柔,如是,則僻邪不生,長生久視。說明要預防疾病,就必須適應氣候變化,調和情志,飲食起居有常。具體到強直性脊柱炎患者應注意以下幾點:
1.注意防範風寒、潮濕:本病的成因,與風寒濕等外邪入侵有密切的關係,因此平時注意預防範風寒、潮濕等尤為重要,特別是在身體虛弱的時候。當季節變化,氣候劇變的時候,要及時增減衣服;夏日酷暑或炎夏分娩,不可擋風而臥;居處潮濕或梅雨季節,晴天宜經常暴曬,以祛潮氣,天晴時更宜打開窗戶,以通風去濕等等。在日常生活中注意避風、防寒、去濕,截其來路,是預防調養之良策。
2.堅持經常鍛鍊:堅持經常鍛鍊可以增強體質,提高御邪能力。因痹者,閉也,風寒濕邪內留滯,痹阻氣血而成。通過活動肢體,使全身氣血流暢,調節體內陰陽平衡,日久可達到增強體質,減少疾病的目的。但鍛鍊時要注意根據自己的身體狀況選擇適當的活動方式,切勿一次運動量過大,用力過猛,必須循序漸進,貴在堅持,必要時可請醫生或有關人員指導。此外,寒冷季節晨練不宜太早,免受風寒,對疾病不利。
3.保持精神愉快:疾病的發生於人的精神狀態有密切的關係,因此,七情內傷可直接致病,亦可以,由七情內傷引起人體陰陽失調、氣血虧損、抵抗力減弱,而易為外邪入侵。因此,避免情志過激或悶悶不樂、憂鬱寡歡,保持精神愉快帶來身體健康,正氣記憶體,病安從來。