急性呼吸功能不全是由於肺內外各種原因引起的肺通氣和(或)換氣功能比較嚴重障礙,以至不能進行有效的氣體交換,在呼吸空氣時,產生嚴重缺氧伴高碳酸血症,從而引起一系列生理功能和代謝紊亂的臨床綜合症。
介紹,概述,臨床表現,診斷依據,治療方案,保持呼吸道通暢,改善通氣功能,氧療,呼吸興奮劑的套用,維持水及電解質平衡,防治感染,其他對症治療,氣管插管及氣管切開,人工呼吸機,療效評價,治療原則,用藥原則,注意事項,
介紹
概述
呼吸系統
急性呼吸功能不全為小兒常見急症的一種。它指由於呼吸中樞,或呼吸系統原發或繼發病變,引起通氣或換氣功能障礙,出現缺氧或二氧化碳瀦留而引起一系列生理功能和代謝紊亂的臨床綜合症,稱呼吸衰竭。急驟起病者為急性呼吸衰竭,患兒表現為發紺、呼吸困難、呼吸不規則、節律不整等症狀。本症預後較差,死亡率高,但隨著醫療水平的提高,呼吸機的使用,治癒率有所提高。呼吸道病變和胸廓及胸膜疾患引起呼吸動力損害,氣道阻力增加和限制肺擴張所致的通氣不足和通氣與血流比例失調,發生缺氧伴高碳酸血症。肺組織肺炎,肺不張,急性肺損傷及血管病變或腎功能不全所致肺水腫和肺廣泛纖維化。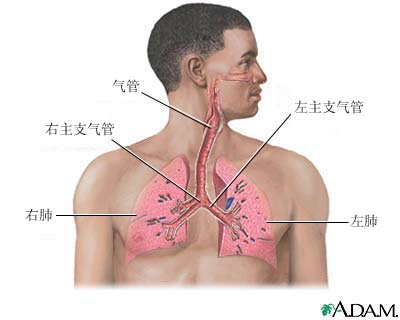 急性呼吸功能不全
急性呼吸功能不全
 急性呼吸功能不全
急性呼吸功能不全臨床表現
人體肺部
1.發紺和低氧血症,表現青紫或蒼白。
3.呼吸困難,表現為頻率及節律改變。
5.消化道紊亂:可有嘔吐、出血、甚至腸麻痹,以及肝功能異常。
診斷依據
急性呼吸功能不全X片
1.各種因素(可為呼吸、迴圈、神經系統疾病及藥物等)引起呼吸功能嚴重損害導致缺氧或二氧化碳瀦留,出現一系列生理功能紊亂和代謝的臨床綜合症。 急性呼吸功能不全
急性呼吸功能不全
 急性呼吸功能不全
急性呼吸功能不全2.呼吸功能紊亂:有嚴重呼吸困難,發紺、呼吸頻率及節率改變。
3.心血管功能紊亂:早期血壓升高,晚期血壓下降,周圍毛細血管和靜脈擴張,心律紊亂,肺水腫,甚至右心衰竭。
5.消化系統紊亂:腹脹、嘔吐、上消化道出血及肝功能損害症狀。6.酸堿平衡失調及水電解質紊亂表現。7.血氣分析:靜息狀態下,呼吸空氣時,PaO2〈6.67KPa(50mmHg)或PaCO2〉6.67KPa(50mmHg)。
治療方案
呼吸機
原則是改善呼吸功能,保持呼吸道通暢;正確給氧,選擇性套用呼吸興奮劑;控制感染,治療原發病;糾正酸鹼及電解質紊亂,維持心、腦、肺、腎功能。 急性呼吸功能不全
急性呼吸功能不全
 急性呼吸功能不全
急性呼吸功能不全保持呼吸道通暢,改善通氣功能
呼吸道梗阻主要因黏膜腫脹、積痰和支氣管痙攣所致,在治療中,溫、濕化氣道分泌物及霧化治療十分重要。可於吸氧時,將氧氣裝置的濕化瓶盛60℃左右的熱水,使吸入的氧溫濕化;以超聲霧化器進行霧化,每次15分鐘,每日數次,霧化液中可加入祛痰劑(如必嗽平、痰易淨、a-糜蛋白酶等)、支氣管解痙劑(如異丙基腎上腺素、舒喘靈、地塞米松等)、抗生素等藥物。由積痰引起的梗阻常為造成或加重呼吸衰竭的重要原因,因此,應積極排痰。重症患兒定期翻身,經常輕輕拍擊胸背,以利排痰。口、鼻、咽部的黏液可用吸痰管吸出。對下呼吸道黏稠分泌物引起的阻塞,要進行氣管插管進行吸痰。
氧療
嚴重缺氧可使人體重要臟器細胞,特別是腦細胞發生不可逆性損害,故積極供氧非常重要。輸氧的目的在於提高PaO2和SaO2,以緩解缺氧。其原則為缺氧緩解,而頸動脈竇和主動脈體對低氧分壓的敏感性不受抑制為準。目前認為以低流量持續給氧效果為佳。氧濃度一般為30%~50%左右,流量為每分鐘2~3L。鼻導管給氧時,氧流量與吸氧濃度大致呈如下關係:吸入氧濃度(%)=21+4×氧流量(L/min)。中度缺氧,氧濃度為30%~40%;重度缺氧濃度為50%~60%,但吸入60%的氧不應超過24小時。在搶救時,如供給60%氧仍不能改善紫紺,可用100%純氧,但使用時間以不超過6小時為宜。以後即改用<60%濃度的氧。定期抽查動脈血作血氣分析,一般要求PaO2維持在8.65~11.31kPa(65~85mmHg),不宜長期吸入高濃度氧,以防止氧中毒造成危害。
呼吸興奮劑的套用
氫溴酸東莨菪鹼
主要作用是興奮呼吸中樞或刺激頸動脈竇和主動脈體的化學感受器,反射性地興奮呼吸中樞。前者可用氫溴酸東莨菪鹼、可拉明,後者可用洛貝林。可交替肌內注射、靜脈推注或滴入。但有呼吸道嚴重阻塞或分泌物瀦留的患兒,神經肌肉疾病引起的限制性呼吸障礙或嚴重廣泛肺內病變者,呼吸興奮劑無效。
維持水及電解質平衡
給予維持基礎代謝所需的熱量,每日209.2kj(50kcal)/kg,液量為每日60~80ml/kg。對呼吸性酸中毒,以改善通氣為主,如血pH<7.20,已失代償併合並代謝性酸中毒時,可在改善通氣及氧療的基礎上,按公式“碳酸氫鈉(mmol)=0.3×鹼缺失(mmol)×體重”靜脈滴注5%碳酸氫鈉,一般先用半量。病程中常並發低鈉血症,或低鉀、低氯性代謝性鹼中毒,應及時補鉀、氯、鈉離子。 急性呼吸功能不全
急性呼吸功能不全
 急性呼吸功能不全
急性呼吸功能不全防治感染
肺及中樞神經系統的感染為引起呼吸衰竭的常見原因,應及早診斷和處理。如病因不明,可先給予廣譜抗生素治療。
其他對症治療
酚妥拉明
對中樞性急性呼吸衰竭有顱內壓增高表現者,應及時使用脫水劑。伴心功能不全者,可給予強心劑。有腦水腫、肺水腫者,限制水攝入量(每日50~80ml/kg),並可用利尿劑如速尿。酚妥拉明能改善微循環,增加組織灌流量,一般為每次0.3~0.5mg/kg,一次量不超過10mg,加入10%葡萄糖液中靜脈滴注。
氣管插管及氣管切開
可保證呼吸道通暢,便於吸出呼吸道分泌物,並可用以連線人工呼吸器。插管留置時間一般不超過48小時,新生兒不超過1周。若以後仍有需要,應改用氣管切開。 急性呼吸功能不全
急性呼吸功能不全
 急性呼吸功能不全
急性呼吸功能不全人工呼吸機
臨床使用機械呼吸器有定壓、定量、定時型三種。小兒急性呼吸衰竭治療中以選用時間轉換型呼吸器為宜。呼吸機套用指征為:①呼吸頻率驟減或出血節律不整甚至呼吸暫停;②套用常規高濃度給氧,紫紺仍難以緩解;③病情急劇惡化,經保守治療無法改善;④血氣分析:當PaC02在8.00~9.31kPa(60~70mmHg)以上,吸入60%氧時Pa02低於6。65~8.00kPa(50~60mmHg)時,應及早使用呼吸機;但在急性多發性神經炎合併呼吸肌麻痹時,應提前及時套用。
療效評價
急性呼吸功能不全
治療原則
1.病因治療。
2.保持呼吸道通暢。
3.氧氣療法:鼻吸氧或機械正壓給氧。
4.支氣管擴張藥物的套用。5.呼吸興奮劑的套用。
6.強心藥及血管活性藥物。
7.維持水、電解質及酸堿平衡。
8.機械呼吸器的套用。
9.抗生素套用。
用藥原則
1.早期呼衰,給予鎮靜,吸氧,保持呼吸道暢通,對病因進行治療。2.呼衰、呼吸困難伴喘息者,還需用止喘(如氨茶鹼、異丙腎上腺素、舒喘靈等)或加用激素。3.呼吸節律不整者,常用洛貝林,而同時存在心功能不全乾,可選用尼可剎米。使用中樞興奮劑,必需在呼吸道通暢及加強吸氧下使用。4.按情況酌用支援療法和能量合劑、脫水劑、血管活性藥物和強心劑(西地蘭、立其丁、654-2)等藥物。5.嚴重呼衰者,通常需要用人工呼吸器進行供氧和維持有效呼吸功能。 急性呼吸功能不全
急性呼吸功能不全
 急性呼吸功能不全
急性呼吸功能不全1.治癒(1)呼吸衰竭的所有症狀消失。(2)血氣分析:PaO2、SO2、PaCO2已恢復正常。(3)血PH在正常範圍,血鉀、鈉、氯、鈣、鎂等恢復正常範圍。
2.好轉(1)呼吸衰竭的所有症狀有改善或緩解。(2)血氣分析:〈9.42KPa(70mmHg),PaO2〉6.76KPa(〉50mmHg),SO2〉80%,PaCO2〈6.76KPa(〈50mmHg)。(3)血PH基本正常,血鉀、鈉、氯、鈣、鎂等大部分接近或恢復正常。
3.未愈:經治療無改善或病情加重。
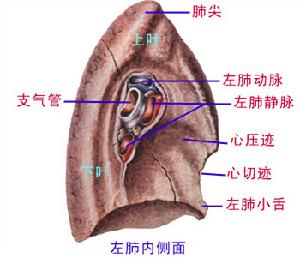 急性呼吸功能不全
急性呼吸功能不全