一、病因及相關疾病
腎功能不全時所致的腎功能損害,起因於腎單位正常功能的喪失,包括
腎小球的濾過率下降,腎小管的再吸收率降低,不能進行正常的濃縮和加工,導致代謝產物排泄障礙及腎臟對水電解質、酸鹼平衡調節功能障礙等引起體內代謝產物的瀦留、
酸中毒、滲透壓改變、電解質紊亂以及高血壓、貧血等,均可引起神經系統病變,中樞神經系統病變所表現出的臨床症狀即尿毒症腦病。但是確切的原因尚不明確,可能為多因素共同作用的結果[3],現如今研究表明有以下幾種可能的致病機制。
1、毒素瀦留中毒:
腎功能衰竭時,體內代謝產物等的蓄積,引起毒副作用。如尿素、尿酸、肌酐、肌酸和胍類等非蛋白氮以及酚類和吲哚化合物蓄積。其中以尿素為代表的小分子毒素;大、中分子物質:如甲狀旁腺素、β-微球蛋白等。某些毒性物質(如尿素氮、肌酐、胍類、二甲胺、β-羥丁酸、酚酸、膽胺等)在患者體內蓄積、中毒,導致神經系統病變。這些毒物綜合作用致使腦及周圍神經首先發生代謝紊亂而致病。
2、內分泌功能改變的作用
尿毒症時,繼發性甲狀旁腺亢進,可導致血中甲狀旁腺素(PTH)水平增高。PTH被認為是一種重要的尿毒素,它可以促使細胞鈣離子內流,使腦以及外周神經組織鈣離子含量增高,改變細胞內外鈣離子比例,從而使這些組織的正常功能受到影響。PTH還可以直接通過抑制線粒體的氧化磷酸化過程,影響組織的能量代謝,並且PTH可能加重鋁的毒性,這些機制都可能與PTH的神經毒性有關。同時腎素-血管緊張素分泌增多,前列腺素分泌減少均可導致神經系統損害。
3、離子轉運異常,電解質紊亂
尿毒症患者生物膜上Na+-K+-ATP酶和鈣泵異常,其中後者的改變至少部分是PTH通過非cAMP依賴途徑作用的結果,離子轉運異常可通過影響神經信息在神經突觸部位的傳遞和處理而影響腦功能。
尿毒症患者普遍存在的高血壓、高血脂、貧血和心功能不全可使腦血液灌注異常,致組織缺血、缺氧,是尿毒症腦病發生的主要原因。還有諸如血腦屏障通透性改變、代謝性酸中毒等,在腎功能不全時,有很多因素可引起神經系統病變。總之,尿毒症腦病的病理、生理機制是複雜的,現如今認為系綜合因素所致,既有毒素的蓄積,也有電解質紊亂、酸鹼代謝失衡、腦水腫等一系列因素。
二、鑑別診斷
尿毒症腦病的臨床表現呈現多樣化,可影響精神運動、思維、記憶、語言、感覺和情感等多方面。最早出現的症狀為精神系統改變,表現為倦怠、嗜睡、定向障礙、意識模糊等中毒性腦病的症狀。查體可發現眼球震顫、構音障礙、步態異常、肌力減退、肌肉自發性收縮、肌腱反射不對稱等異常。隨著病情的進一步惡化,患者可出現撲翼樣震顫、反射亢進、踝震攣、癲癇等異常,最後直至昏迷、死亡。而慢性腎功能衰竭患者的認知功能顯得更為突出,包括注意力不易集中,符號運算障礙、記憶力減退等
實驗室檢查:血清尿素氮、肌酐、血鉀升高及代謝性酸中毒,但其嚴重程度與尿毒症腦病的症狀不相關。
腦電圖:尿毒症腦病腦電圖改變常早於臨床表現,雖然腦電圖的改變是非特異的,但與臨床症狀相關,具有一定的診斷價值。其中最常見的是腦電圖波的低頻成分(低於5~7Hz)明顯增加,可較正常人增加20倍以上,並可呈現瀰漫性慢波,三相波、陣發性棘波或尖波
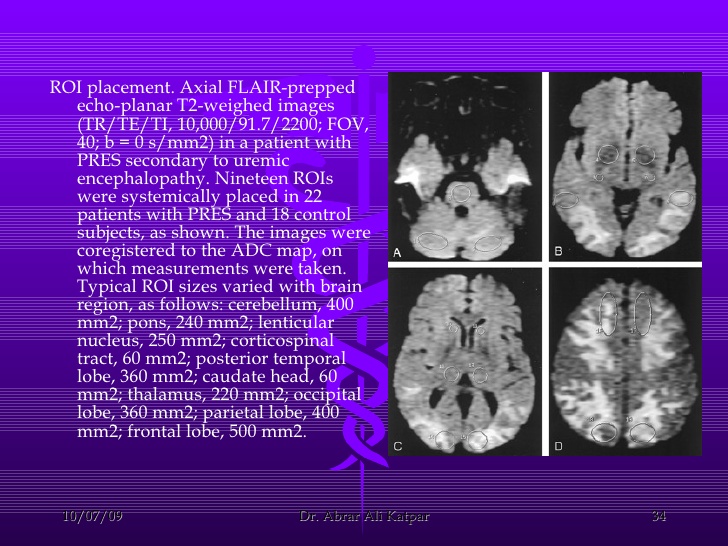
CT或MRI可見腦溝、池、裂增寬,腦室擴大,髓紋加深等皮質或髓質萎縮性改變及顱內橋腦附近低密度病灶,部分患者可繼發腔隙性腦梗死、腦出血、腦梗死。
尿毒症腦病的影像學表現亦無特異性,對於尿毒症腦病的診斷並非必須,但對於鑑別診斷有意義,可以除外其他原因導致的意識障礙,有助於臨床治療方法的選擇和預後評估。[4]
三、治療原則
1、一般治療
注意休息,低蛋白飲食;加強心理輔導,進行健康教育。
2、藥物治療
本病藥物治療欠佳,對於電解質及酸鹼代謝紊亂者應積極糾正水、電解質及酸鹼失衡;對抽搐、煩躁不安者酌情給予安定或氟哌啶醇注射治療。
3、透析治療
(1)持續非臥床腹膜透析(CAPD)
由於CAPD的透析充分性不及血液透析,故CAPD很少用於腦病的治療。但研究發現對於早期的尿毒症腦病患者,一經診斷及時採取CAPD,可有效防止病情的進一步惡化。此外,CAPD對血流動力學影響較小,降低了心血管應激及併發症的發生;無需抗凝,無血管通路,減少了血液丟失。每天持續透析,降低了對水、鹽及蛋白質等營養物質攝取量的限制。
(2)血液透析(HD)
HD依靠高血流量及高透析液流速,可在短時間內迅速清除大量水分及溶質,但HD對溶質的清除存在明顯的高峰與低谷,且對血流動力學影響較大,水分和溶質迅速變化,可導致血漿滲透壓急劇下降,誘發或加重急性肺水腫、腦水腫,加速腎臟損害。單獨使用對中晚期尿毒症腦病患者的治療效果欠佳。
(3)血液透析+灌流(HD+HP)
HD可清除小分子溶質並調節水、電解質及酸鹼平衡。而HP對其效果欠佳,但吸附容量大,吸附率高,生物相容性好,可通過灌流器中的中性大孔樹脂吸附血液中的中大分子毒素(瘦素、β2-MG、iPTH、TNF、微炎症因子等),特別是與蛋白結合緊密的毒素,包括:精胺、同型半胱氨酸、硫酸吲哚、甲酚等。故在其他臟器無嚴重功能障礙時,兩者優勢互補、聯合套用可有效改善尿毒症腦病症狀。
(4)血液透析濾過(HDF)
HDF是HD+HF的一種聯合治療方式,HF增大了HD透析器膜孔,使透析膜的通透性增高,提高了超濾率。兩者相互聯合,運用彌散、對流兩種方式可清除各種分子量溶質,HDF對中大分子毒素的清除效果明顯優於HD,是一種安全有效的治療手段。HDF的不足之處主要在於治療過程中大量白蛋白的流失。
(5)高通量血液透析(HFHD)
HFHD是一種高效的血液淨化方法,套用合成膜高通量濾器,通過提高透析膜孔徑及透水性,利用反超濾機制,從而增加透析時毒素的清除,其清除方式為彌散、對流及吸附,極大地提高了對中、大分子溶質的清除(清除分子量在1000~15000D的毒素)。與常規透析相比,HFHD對肌酐、尿素氮等小分子毒素的清除效果更佳,同時還可有效的清除中大分子毒素,從而迅速緩解腦病症狀,提高患者生活質量。
(6)連續性腎臟替代治療(CRRT)
CRRT的治療模式主要包括:連續性動脈-靜脈血液透析(CAVH)、連續性靜脈-靜脈血液濾過(CVVH)、動靜脈連續緩慢濾過(SCUF)、連續性靜脈-靜脈血液透析濾過(CVVHDF)、高通量血液透析濾過(HVHF)。連續性靜脈-靜脈血液濾過+血液灌流(CVVH+HP):CVVH為CRRT的主要方式之一,最大限度的模擬了腎臟對水及毒素的清除模式,在治療過程中對血流動力學影響較小且生物相容性好,可持續、穩定、安全、有效的清除水及溶質,大大減少了透析失衡現象的發生
4、腎移植
腎移植術的成功可使患者腎臟功能恢復正常,從而進行正常生活與工作。[5]