假膜性結腸炎(pseudome mbranous colitis,PMC)又稱難辨梭狀厭氧芽胞桿菌性腸炎、手術後腸炎、抗生素腸炎、抗生素誘發的難辨梭狀厭氧芽胞桿菌性腸炎等。PMC常發生於大手術後及一引起危重和慢性消耗性疾病的患者,使用廣譜抗生素,特別是口服潔黴素後,促使腸道菌群失調,難辨梭狀厭氧芽胞桿菌異常繁殖,產生黴素而引起腸道黏膜急性休克性炎症,在壞死的黏膜上形成假膜。
基本介紹
- 別稱:難辨梭狀厭氧芽胞桿菌性腸炎
- 中醫病名:假膜性結腸炎
- 英文名稱:pseudome mbranous colitis
- 英文別名:PMC
- 就診科室:消化科
- 多發群體:大手術後及引起危重和慢性消耗性疾病的患者
病症描述
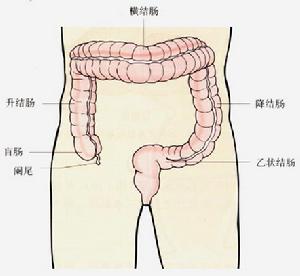 結腸解析圖
結腸解析圖病因學
 腸梗阻
腸梗阻過去,由於在本病患者的糞便和偽膜中發現凝固酶陽性的金黃色葡萄球菌,曾一度認為本病系廣譜抗生素所造成的腸道菌群失調,是金葡萄性腸炎的一種類型。目前認為,偽膜性小腸結腸炎與金葡萄性腸道感染是兩種不同的疾病。而在偽膜性腸炎中,金葡萄僅是一種伴隨菌,並不起致病作用。1977年Larson等報導一個套用青黴素而產生偽膜性結腸炎的12歲女孩患者,其大便濾液對組織培養發生細胞毒性作用,甚至在稀釋度很高時仍有這種毒性作用。此後,在另外5個假膜性結腸炎患者的4箇中觀察到類似情況。而且1患者的大便濾液對實驗動物可造成類似病變。由此認為,本病是由一種黴素所致,嗣後更證實了這種黴素能被抗污泥梭狀芽胞桿菌的抗黴素所中和,而其他抗黴素則無此作用。然而污泥梭狀芽胞桿菌對人類從不產生胃腸道疾病,難以將此菌作為本病的致病原因。近年來,一些學者從本病患者的大便中分離到另一種梭狀芽胞桿菌一難辨梭狀芽胞桿菌(clostritiumdifficile),並證實其能產生一種可使腸黏膜壞死的外黴素,這種黴素可使動物致病,並在污泥梭狀芽胞桿菌的黴素中有交叉反應,故能被它的抗黴素所中和。廣譜抗生素,特別是氯潔黴素等的套用抑制了正常的腸道菌群,不知道什麼原因,抗生素的套用可使梭狀芽胞桿菌逃遜抑制,反而促進其裂殖和合成致病;相反,萬古黴素和不吸收的磺胺類藥能有效地抑制梭狀芽胞桿菌。動物實驗套用萬古黴素可預防或治療潔黴素和氯潔黴素所致的假膜性結腸炎,這更證明了難辨菌所產生的黴素可能是本病的真正致病因素。
但另一方面,假膜性結腸炎還可發生於從未用過抗生素的患者,因機體的免疫一抗病機能低下,如腸道缺血、腸道菌群失調或術後及腸梗阻、白血病、糖尿病、慢性肺心病的患者,抵抗力下降使細菌易於繁殖生長並產生黴素而致病。也有人認為與腸道局部的Schwartzman反應有關,病變可發生於腸道的任何部位,以結腸和小腸為主,病變廣泛而嚴重,呈節段性同時受累。由於細菌黴素在腸黏膜上產生局部反應造成小血管內凝血、血栓形成、血管壁壞死,從而導致腸黏膜的缺乏性損害。外黴素還刺激黏膜上皮細胞的CAMP系統而使水鈉分泌增加,加重腹瀉。黴素刺激黏膜分泌增加,混同炎性細胞、粘蛋白及纖維素等形成偽膜。
大手術後和慢性消耗性疾病時,可能使機體的免疫一抗病機能低下,腸道瘀血或缺血、腸道菌群失調等原因有利於難辨菌的繁殖而致病。手術後發生本病時,腸腔內的氣體還能進入腸壁,而使病變加重。
中醫學認為,本病的病因是濕熱中阻,升降失司清濁不分,以致瀉下無度。
病理改變
 中性粒細胞
中性粒細胞本病在存活者的病例中所見,腸病變易恢復,其後僅留有小疤痕,罕見有腸萎縮而致腸狹窄者。
臨床表現
毒血症,由於細菌黴素的吸收導致發燒,甚至高燒、心動過速、全身軟弱。部分患者有意識模糊,定向力障礙或嗜睡等。個別病例可發生中毒性休克,甚至產生中毒性巨結腸症、腸麻痹或腸穿孔。
有文獻報導,嚴重患者不經適當治療,死亡率可達10%~40%。
中醫學把本現分為四型
化驗檢查
 細胞和細胞器
細胞和細胞器3。組織學檢查:黏膜上附著粘液、纖維素、壞死細胞及多核白細胞組成的偽膜。腸黏膜的炎症區有壞死,黏膜深層無破壞,但固有層中有多核白細胞,漿細胞及淋巴細胞浸潤。血管腔內有血栓形成。
4。肛門鏡、乙狀結腸鏡檢查:可見黏膜充血、水腫、糜爛、潰瘍、直腸乙狀結腸有多發性隆起的斑片或融合為大片的灰綠色褐色偽膜覆蓋黏膜面,是本病的主要徵象。嚴重者互相混合。偽膜鄰近的黏膜可呈水腫、充血,觸及易出血。也可見散在潰瘍。偽膜性病變主要累及左側結腸或全結腸,少數累及回盲部。
治療
有學者採用氣性壞疽梭狀芽胞桿菌多價抗黴素治療難辨(育)梭狀芽胞感染,取得了較好的效果。方法:用50000U加入5%葡萄糖鹽水500ml中靜滴,1日2次。另外,還有採用高壓氧治療本病。
5。其他治療方法:試用解痙劑。個別報告對重症患者試用激素,必要時可套用腎上腺皮質激素。有的主張試用消膽胺(cholestyramine)。在腸道內發揮離子交換作用與梭狀芽胞桿菌結合後排出,並可促進迴腸末端對膽鹽的吸收,以改善腹瀉。口服4g,每6小時1次,連服5天。如有頑固性腹瀉伴有低蛋白血症和電解質紊亂或出現中毒性結腸擴張,必要時進行手術減壓,並行橫結腸造口術。忌用止瀉劑,以免誘發中毒性結腸擴張。對手術後嚴重營養不良者,可給予靜脈高營養滴注治療。
中醫學對本病的治療
 中醫
中醫2.熱盛陰耗型:治宜養陰益氣,清熱解毒,佐以分利清濁。養陰用元參、麥冬、鮮生地、石斛、天花粉鱉甲、白芍、熟地、白茅根、西洋參。清熱解毒作用金銀花、連翹、蒲公英、敗醬麥冬、五味子等。
3.脾虛濕盛型:治宜健脾早濕、升清降濁。常用健脾利濕藥如黨參、白朮、茯苓、豬苓、扁豆、山藥、澤瀉。溫里昇陽藥如葛根、吳茱萸、炮姜、官桂、肉豆蔻等。滋陰斂氣藥如熟地、麥冬、酒黃芩、梔子等。
4.脾腎虛衰、陰虛欲脫型:治宜回陽救逆、溫補脾腎。常用溫里回陽藥如附子、乾薑、肉桂。溫中健脾藥如光參、白朮、茯苓、肉豆蔻、吳茱萸、葛根等。
預後預防
2。氯林可黴素為有抗金黃色葡萄球菌和厭氧球菌脆弱類桿菌的藥物,但對上述細菌感染時,除非其他藥物無效或沒有條件套用外,一般不宜使用氯林可黴素和林可黴素。氨苄青黴素也易衣發偽膜性結腸炎。臨床使用時應予以注意。
3。臨床工作者,要嚴重觀察使用抗生素的併發症,及早識別和確診,以免延誤治療。患者出現腹瀉,應及時停藥進行糞便檢查,必要時重複乙狀結腸鏡檢查,尤其對臨床疑為偽膜性結腸炎患者或腸道大手術後有不能解釋的發熱患者。
4。Bartlet認為,擬採用氯林可黴素或林可黴素治療的患者,可口服方古黴素,以防止偽膜性結腸炎的發生。
大多數患者治療後可獲病痊癒。輕症患者,有的可以自愈。極個別患者經治療有好轉,但可再度發生腹瀉。重症者尤其是高齡腸手術後患者,死亡率可達50%~70%。近年來由於及時診斷和治療,死亡率已降到30%以下。
注意事項
二、飲食和營養:腹瀉期要注意補充營養,又要適當減少飲食中的纖維素成份,像韭菜、芹菜、蒜苔等,要用少渣飲食,以減輕高纖維素成份可能給結腸黏膜帶來的機械性損傷。關於結腸炎患者喝牛奶的問題,要看喝牛奶後有無腹瀉加重,因為潰瘍性結腸炎病人可能對牛乳蛋白過敏,另一方面,有些患者可能因腸道的乳糖酶缺乏,服牛奶腹瀉。在我國,患有乳糖酶缺乏症的人要比西方為多,因此,對腹瀉期的炎症性腸病患者應仔細詢問有無對牛乳過敏史,限制乳製品的攝入,有時會起到止瀉的效果。
由於腹瀉便血、長期攝食過少和吸收營養不良等因素,患者可能有缺鐵、葉酸缺乏或貧血、應給予適量補充。一般可經口服或注射補充,運用益氣健脾、養血補腎中藥也可達增加體質和補充營養的目的,但不要濫補,要辯證用藥。長期腹瀉者,要補充鈣以及鎂、鋅等微量元素。
危害
腸狹窄:多發生在病變廣泛、病程持續長達5-25年以上的病例,其部位多見於左半結腸,乙狀結腸或直腸,臨床上一般無症狀,嚴重時可引起腸阻塞,在本病出現腸狹窄時,要警惕腫瘤,鑑別良性惡性。
中毒性腸擴張:這是本病的一個嚴重併發症,多發生在全結腸炎的病人,死亡率可高達44%,臨床表現為病情迅速惡化,中毒症狀明顯,伴有腹瀉、腹部壓痛和反跳痛,腸鳴音減弱或消失,白細胞數增多,易並發腸穿孔。
大量便血:便血是本病的主要臨床表現之一,便血的多少也是衡量病情輕重的指標。這裡所說的大量便血是指短時間內大量腸出血,伴有脈搏增快,血壓下降及血色素降低,需要輸血治療。
