顱內肉芽腫性動脈炎(intracranialgranulomatousarteritis)又稱中樞神經系統肉芽腫性血管炎。本病由Gravioto(1959)首先報導但病例數有限20世紀60年代以來由於腦血管造影技術廣泛套用,本病報導日益增多。目前中國尚未查到較全面的發病率統計學資料。可發生於任何年齡有文獻報告平均發病年齡在40多歲(3-74歲),男女均可發病。
基本介紹
- 西醫學名:intracranialgranulomatousarteritis 顱內肉芽腫性動脈炎
- 英文名稱:(intracranialgranulomatousarteritis
- 其他名稱:中樞神經系統肉芽腫性血管炎
- 併發症:意識障礙、精神狀態改變
疾病原因,臨床表現,疾病診斷,疾病檢查,疾病治療,
疾病原因
1、病因:
本病病因不明,電鏡發現患者中樞神經系統血管壁細胞有病毒顆粒認為可能與病毒(巨細胞病毒、EB病毒、水痘-帶狀皰疹病毒、AIDS病毒)感染有關雖然在血管壁有直接免疫互動作用,但尚未獲得本病由免疫複合物介導的證據。 2、發病機制:
受累的血管壁常有淋巴細胞漿細胞和其他單核細胞浸潤但無嗜酸細胞浸潤。雖然血管中膜外膜或血管周圍結締組織中可見巨細胞,但不如顱外肉芽腫性動脈炎那樣多而廣泛病變通常僅累及顱內100-500μm直徑的小動脈特別是軟腦膜的動脈,偶爾累及頸內動脈和椎動脈顱外器官組織不受累受累血管狹窄或閉塞常導致腦內多數性小梗死灶偶轉為出血性腦梗死病變常局限於腦的一部分如小腦半球、一側額葉或對側頂葉等腦膜常有炎性細胞浸潤,臨床可出現腦膜炎綜合徵有報告推測病原體在PACNS的發病中,可能通過3個不同的途徑發生作用:①通過其直接的毒性影響或感染血管組織;②通過免疫機制;③通過上述兩方面的綜合作用。
但PACNS的血管損害的確切機制仍不甚清楚,並沒有直接證據支持免疫複合物的介導作用,推測可能是病原體直接影響血管組織或更可能是病毒-血管細胞間的相互作用使之自身結構發生改變,從而繼發免疫破壞臨床觀察免疫抑制治療可改善PACNS患者的症狀與病程,也支持PACNS的發病可能是一種免疫刺激機制。 主要病理改變:不同的PACNS患者的病理改變有很大程度的差異。腦部的病理改變最多見是多發性的梗死灶或出血灶,偶爾可見到大面積的梗死灶或出血灶很少見到腦疝(鉤回或小腦扁桃體疝)的形成腦與脊髓的血管包括較大的顱內血管、頸內動脈及椎動脈均可受累但以軟腦膜上無名小血管最易受累動脈受累較明顯受累的血管出現節段性壞死或肉芽腫性血管炎血管呈明顯的炎症反應主要累及血管的中層和外膜常見有淋巴細胞、單核細胞組織細胞及漿細胞的浸潤偶爾可見到巨細胞(Langhans巨細胞)為主的浸潤。很少見到動脈周圍的炎性反應及纖維壞死一般不出現多核巨細胞的浸潤。
臨床表現
1、發病年齡為3-96歲,中青年患者多見,女性多於男性為2∶1常急性起病亦可呈隱襲或波動病程。多數病例臨床症狀與急性腦膜腦炎相似,表現頭痛噁心、嘔吐和頸強直;局限性或瀰漫性腦損害症狀較常見,如腦神經麻痹、小腦功能障礙、馬尾綜合徵或孤立的脊髓損害等部分病例呈腦卒中樣發病還可出現精神症狀記憶障礙或痴呆徵象 2、本病與免疫抑制性疾病同時存在者亦不少見,如淋巴瘤白血病免疫抑制藥治療HlV-1感染和骨髓增生性疾病等但通常無發熱乏力、肌肉和關節疼痛、貧血等非特異性症狀。
3、併發症:常與免疫抑制性疾病同時存在,如淋巴瘤、白血病等患者也可能出現意識障礙、精神狀態改變、智慧型障礙甚至痴呆等表現。
疾病診斷
1、診斷
根據青年患者腦膜腦炎或腦卒中樣發病腦血管造影呈節段性狹窄和擴張交替出現的念珠樣改變,軟腦膜/腦實質活檢證實為血管炎,除外全身性炎症或感染可確診但活檢結果正常者亦不能排除本病因與屍解診斷相比活檢的假陰性為11%診斷的敏感性74.4%。 2、鑑別診斷:
本病應與以下情況所致的腦動脈炎鑑別:中樞神經系統感染性疾病如化膿性結核性、梅毒性及真菌性感染等;全身性疾病如結節性動脈炎、白塞病Wegener肉芽腫等;腫瘤如霍奇金病和非霍奇金病白血病等;濫用藥物如二醋嗎啡(海洛因)苯丙胺等。
疾病檢查
一、實驗室檢查:
1.約66%的患者可見血沉增快平均44mm/h,可高達116mm/h。
2.CSF檢查可見白細胞數輕中度增高淋巴細胞或中性粒細胞增高者占68%;蛋白含量增高平均為1180mg/L,可高達8.25g/L。 二、其它輔助檢查:
1.腦電圖檢查約81%的患者有異常多呈非特異性的瀰漫性慢波
2.腦CT或MRI檢查不同患者的表現差異很大。多數顯示有大小不等的低密度缺血病灶或梗死灶。可呈不對稱性強化
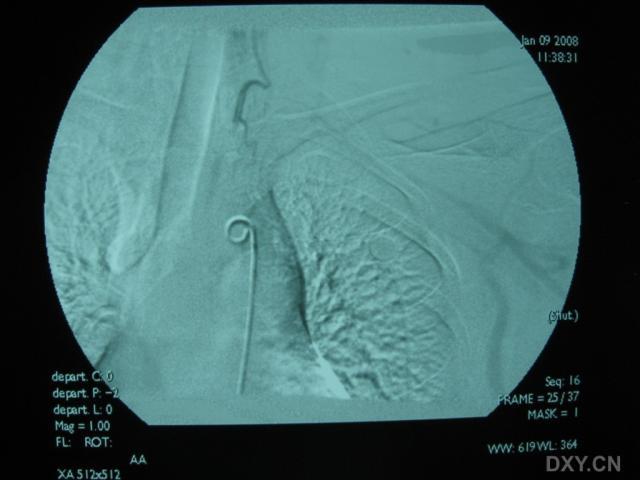
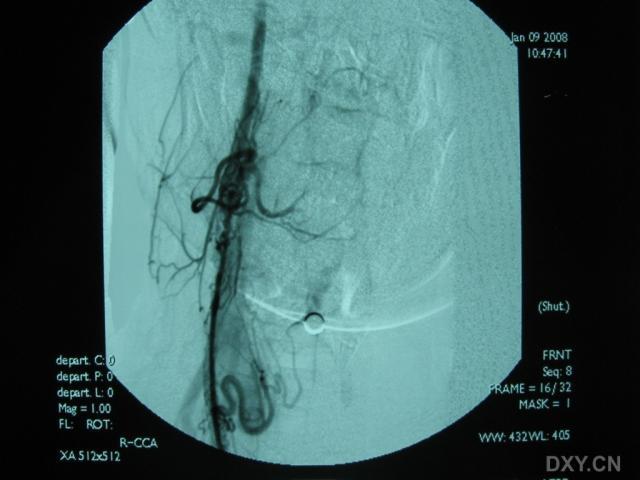
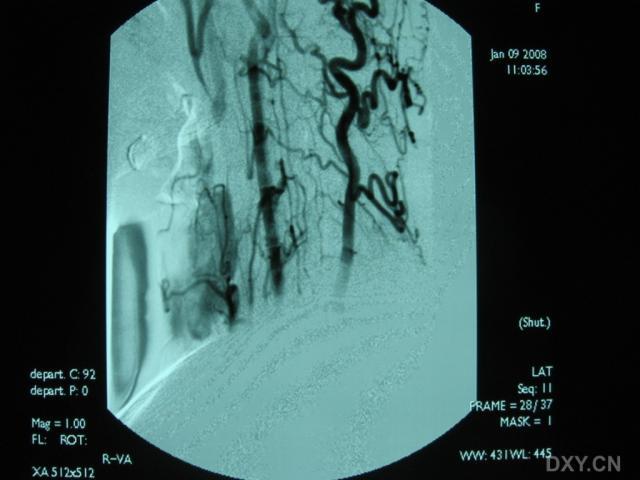
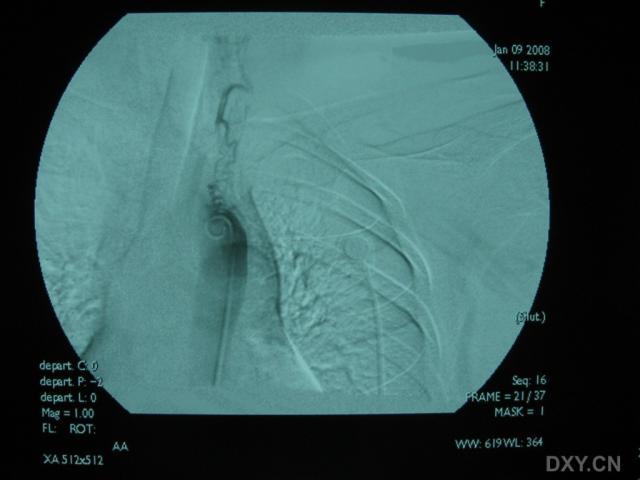
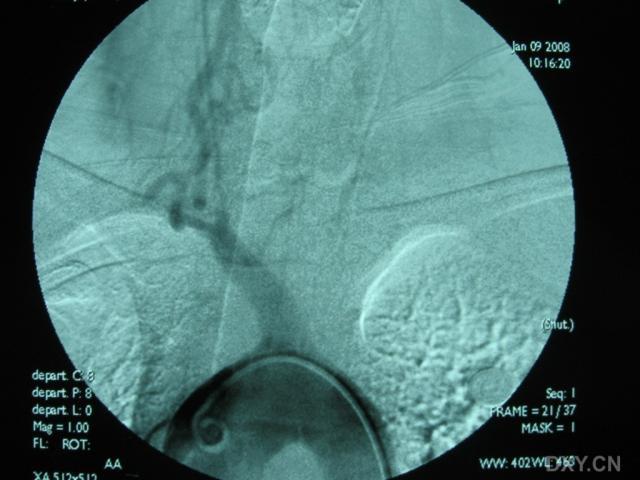
3.腦血管造影有一定的診斷價值71%以上的患者有典型的血管多灶性損害的表現,血管粗細不均,可呈節段性的狹窄或擴張血管阻塞及血管排空延遲等似“臘腸”樣改變,提示腦部血管炎的存在但不能明確是本病的血管炎其他的腦部繼發性血管炎也可有類似的表現有些可因受累的血管太小,腦血管造影可正常
4.腦組織活檢對腦部病灶的立體定向手術活檢對PACNS的診斷有決定性意義活檢組織的病理可見軟腦膜小血管有節段性壞死或肉芽腫性血管炎。血管壁有明顯的炎症表現,常有淋巴細胞、單核細胞、組織細胞及漿細胞的浸潤為了提高其診斷的準確率建議活檢時同時取材皮質和軟腦膜。
三、相關檢查:
1、淋巴細胞
2、白細胞計數
3、腦脊液壓力
4、血沉
疾病治療
非對照性臨床試驗顯示潑尼松60-80mg/d,口服與鈣拮抗藥聯合套用有效,可推薦使用病情好轉或穩定後逐漸減量維持數月治療對潑尼松無效或復發進展者可加用環磷醯胺1-2mg/(kg·d)口服療程6-12個月。在治療期間必要時應重複腦血管造影檢查和(或)腦活檢,監測病情轉歸和評價藥物療效顱內肉芽腫性動脈炎(primaryangiitisofthecentralnervoussystem,PACNS)是一種無其他系統性血管炎或不能以其他疾病解釋的有中樞神經症狀的血管炎性疾病。本病首先由Cravatio等於1959年報導,過去認為本病少見,實際上乃對本病認識不足,例如1986年前文獻中只報導46例,1986年—1990年報導超過50例,而1990年以後報導已近百例。中國尚未見到此病的報導。PACNS的臨床表現無特異性,與侵犯的部位、病變的性質和程度有關,突出表現為頭痛;侵犯了運動區可出現相應部位支配區肌肉癱瘓;病變較彌散可導致認知能力下降;病變部位靠近大腦皮層可出現癲癇;侵犯到脊髓可引起四肢感覺、運動障礙;還有顱神經受損及腦出血的表現(腦動脈瘤破裂出血)等。
除中樞神經系統症狀外可有發熱、體重下降等全身表現。腦脊液檢查可有細胞數及蛋白的升高,寡克隆區帶陽性。腦活檢可見肉芽腫樣血管炎和/或壞死性血管炎的表現。血管造影可見大腦中小動脈節段性狹窄、擴張及串珠樣改變。1988年Calabrese和Mallek提出了PACNS的診斷標準:①病史和臨床檢查發現原因不明的後天獲得性神經系統損害。②腦血管造影或腦活檢發現有典型血管炎表現。③除外系統性血管炎及其他能引起繼發性中樞神經系統血管炎(血管異常及組織學改變)的各種情況。本例基本皆符合此三條標準。
本例曾診為多發性硬化及巨細胞性動脈炎。患者突出表現發熱及頭痛,用大劑量激素有一定效果,且顱壓反覆多次升高,皆不似多發硬化。本例有視力障礙,但經積極治療基本上無恢復,也與多發性硬化反覆發作性視力障礙不相符合,多發性硬化70%有上運動神經原性肢體癱瘓,甚至截癱,肢體麻木,本例皆無之,尤其本例的血管病變難以用多發硬化解釋。腦脊液可有寡克隆區帶陽性,但無特異性,在很多自身免疫病皆可出現。巨細胞動脈炎多發於老年人,發生於40歲左右人群極為少見。Hunder統計241例巨細胞動脈炎,70歲-79歲發病最多,其次為60歲-69歲。美國Machado等人根據35年對一社區的觀察,巨細胞動脈炎發生率50歲-59歲組為2.3/10萬人,而80歲組或更老人則達44.7/10萬人。本例雖未能行活體組織檢查顳動脈,以除外巨細胞動脈炎,但從發病年齡及整體病程來看(如血沉正常,顳動脈無異常,無其他更多巨細胞動脈炎表現),此診斷的可能性很小。此病經MRI及MRA檢查無疑有中樞神經系統血管炎的存在,招致腦多發梗死病灶。失明、發熱、頭痛、顱壓高等,皆可由PACNS解釋。本病有無脫髓鞘病變難以完全肯定,即或有之也完全可以在血管炎基礎上發生,而不似原發性脫髓鞘病。本例不似巨細胞動脈炎,又無其他系統性血管炎病,故診為。
PACNS缺乏特異性診斷,一般靠腦脊液檢查,腦CT、腦MRI、血管造影及腦活檢綜合加以判斷。文獻報導經活檢證實肯定為PACNS的病例,MRI敏感性可達100%,而腦脊液異常敏感性達90%,如此兩項皆正常者似不支持本病診斷,也更提示不必再積極考慮腦活檢。本例前兩項皆不正常,雖未能行腦活檢及血管造影,但作為臨床診斷PACNS可予肯定。
PACNS過去認為預後差,如不經積極治療病情皆進展,最終死亡。近年有人分析一些血管造影異常但腦活檢陰性的病例,認為分患者病程良性,不一定需積極治療,故又提出中樞神經系統良性血管病(benignangiopathyofcentralnervoussystem)一名詞,認為PACNS可能是一異質性疾病,有不同亞型。本例長期反覆發熱、頭痛,激素效果不佳,事關生死,難以良性亞型對待之,故而除大量激素合併長期環磷醯胺衝擊治療外,又給予鞘內注射甲氨蝶呤及地塞米松療法,收到良好效果。此鞘內療法乃參考系統性紅斑狼瘡腦病,歐洲治療經驗。
