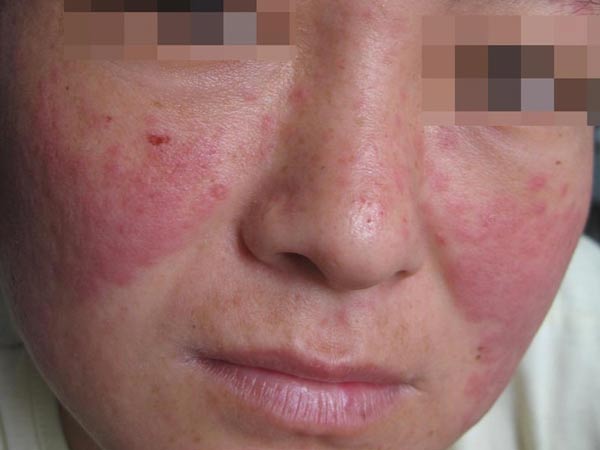
原因
系統性紅斑狼瘡病因尚不清楚,可能與多種因素有關。包括遺傳因素、感染、激素水平、環境因素、藥物等。
關於SLE的發病機理研究頗多,下列結果均證實該病屬體內免疫功能障礙的自身免疫性疾病。
一、SLE患者可查到多種自身抗體如抗核抗體,抗單鏈、雙鏈DNa抗體,抗組蛋白抗體,抗RNP抗體,抗Sm抗體等。以上均屬抗細胞核物質(抗原)的抗體。其他尚有抗細胞漿抗原抗體,如抗核糖體抗體,抗血細胞表面抗原的抗體,如抗淋巴細胞毒抗體,抗紅細胞抗體,抗血小板抗體等。
二、SLE主要是一種免疫複合物病這是引起組織損傷的主要機理。在70%患者有或無皮疹的皮膚中能查到免疫複合物沉積。多臟器的損傷也多是免疫複合物沉積於血管壁後引起。在胸水、心包積液、滑液、腦脊液和血液中均能查到免疫複合物。免疫複合物最主要是由DNA和抗DNA抗體形成。
三、免疫調節障礙在SLE中表現突出大量自身抗體產生和丙種球蛋白升高,說明B細胞高度增殖活躍。T淋巴細胞絕對量雖減少,但T輔助細胞百分比常減少,而T抑制細胞百分比增加,使T4+/T8+比例失調。近年研究發現,白細胞介素Ⅰ、白細胞介素Ⅱ在SLE中皆減少,alpha;-干擾素增多而r干擾素減少或增多。SLE是一種異質性疾病,不同患者的免疫異常可能不盡相同。
檢查
國際上套用較多的是美國風濕學會1982年提出的分類標準(下述標準一),國內多中心試用此標準,特異性為96.4%,敏感性為93.1%。我國於1982年由中華醫學會風濕病學專題學術會議在北京制定SLE診斷(草案)標準(下述標準2),二個標準分列於下。
標準1:
1.面部蝶形紅斑
2.盤狀紅斑狼瘡
3.日光過敏
4.關節炎:不伴有畸形
5.胸膜炎、心包炎
6.癲癇或精神症狀
7.口、鼻腔潰瘍
8.尿蛋白0.5g/日以上或有細胞管型
9.抗DNA抗體,抗Sm抗體,LE細胞,梅毒生物學試驗假陽性
10.抗核抗體陽性(螢光抗體法)
11.抗核性貧血,白細胞減少(4000/mm3以下),淋巴細胞減少(1500/mm3以下),血小板減少(10萬/mm3以下)
以上11項中4項或以上陽性者確診為SLE。
標準2:
臨床表現
①蝶形或盤形紅斑。
②無畸形的關節炎或關節痛。
③脫髮。
④雷諾氏現象和/或血管炎。
⑤口腔黏膜潰瘍。
⑥漿膜炎。
⑦光過敏。
⑧神經精神症狀。
實驗室檢查
①血沉增塊(魏氏法20/小時末)。
②白細胞降低(溶血性貧血。
③蛋白尿(持續+或+以上者)和/或管型尿。
④高丙種球蛋白血症。
⑤狼瘡細胞陽性(每片至少2個或至少兩次陽性)。
⑥抗核杭體陽性。
凡符合以上臨床和實驗室檢查6項者可確診。確診前應注意排除其他結締組織病,藥物性狼瘡症候群,結核病以及慢性活動性肝炎等。不足以上標準者為凝似病例,應進一步作如下實驗室檢查,滿6項者可以
確診:
進一步的實驗檢查項目:
1.抗DNA抗體陽性(同位素標記DNA放射免疫測定法,馬疫錐蟲塗片或短膜蟲塗片免疫螢光測定法)
2.低補體血症和/或循環免疫複合物測定陽性(如PEG沉澱法),冷環蛋白側定法,抗補體性測定法等物理及其他免疫化學、生物學方法)。
3.狼瘡帶試驗陽性
4.腎活檢陽性
5.Sm抗體陽性
臨床表現不明顯但實驗室檢查足以診斷系統性紅斑狼瘡者,可暫稱為亞臨床型系統性紅斑狼瘡。
注意事項:
系統性紅斑狼瘡患者合併肝損害時,要注意鑑別引起肝損害的原因。有些患者的肝功能異常並非直接因紅斑狼瘡本身所致。紅斑狼瘡本身及並發狼瘡性肝炎可引起肝損害,但需排除病毒性肝炎、過量飲酒、套用肝毒性藥物、膽道疾病等。此外,充血性心力衰竭、原發性膽汁性肝硬化等也可引起肝功能異常。首先,我國病毒性肝炎、尤其是B型肝炎及其所致的相關疾病發病率較高,因此患者一定要檢查有關的病毒性標誌物,排除病毒性肝炎;再者,因飲酒過度而引起的酒精性肝炎也日趨增多;第三,藥物性肝炎也是紅斑狼瘡患者常見的肝損害原因之一,尤其是由於紅斑狼瘡治療過程中使用的藥物而引起,包括某些消炎止痛藥物,氨甲喋呤(MTX)、環磷醯胺(CTX)等;除此以外,還要排除其它引起肝功能異常的疾患,包括膽道以及胰腺疾病等。
臨床檢查
一、一般檢查病人常有貧血,白細胞和血小板減少,或表現為全血細胞減少,血沉異常增快。在SLE活動時,存在能破壞紅細胞的自身抗體,造成紅細胞和血紅蛋白量下降。這時網織紅細胞可以升高5%,臨床上病人可出現輕度黃疸。腎損害者有程度不等的尿檢查異常,如蛋白尿、血尿。血漿蛋白測定可見球蛋白增高,特別在有腎變性腎炎時,白/球蛋白比例倒置,血膽固醇增高,嚴重腎損害者血中尿素氮和肌酐升高。作24小時尿蛋白的定量檢查,若超過0.5克/日以上,則說明存在蛋白尿,反映了SLE累及腎臟。若尿液中反覆出現紅細胞、白細胞,在排除尿路感染,尿路結石以後,也應該考慮存在狼瘡性腎炎的可能。
二、免疫學檢查血中存在多種自身抗體是其特點,抗核抗體(ANA)在病情活動時幾乎100%陽性。陰性時更換檢查方法可能出現陽性,抗核抗體陰性時不能完全排除本病,需結合臨床和其他實驗室檢查資料綜合分析。抗雙鏈DNA(ds-DNA)抗體對診斷的特異性較高,但陽性率較低,為40-75%,與疾病活動和腎臟損害密切相關,抗體效價隨病情緩解而下降,抗Sm抗體約在30%SLE中呈陽性反,因其特異性高,又稱為本病的特異性抗體。對於不典型、輕型或早期病例,按SLE標準不足確診者,若抗Sm抗體陽性,結合其他表現可確診。
狼瘡細胞為患者血中白細胞破壞後釋放出核物質,與抗核抗體結合後在補體參予下,形成大塊包涵體,為中性粒細胞吞噬而形成的細胞。其陽性率為60%左右。活動性病例血清補體C4、C3、CH50有明顯下降,當合併狼瘡腎炎的尤甚。血中循環免疫複合物可升高。
除上述自身抗體外,SLE患者血中還可檢到多種其他自身抗體。
三、免疫病理學檢查腎穿刺之活體組織切片免疫螢光研究提示,免疫球蛋白主要是IgG、IgM伴補體沉積於SLE腎炎的腎中。沉積有三種類型即系膜、內皮下、上皮下。沉積沿腎小球基膜呈顆粒狀。系膜型沉積在毛細血管袢之間呈不規則狀、均勻鏈狀或顆粒狀。20-50%狼瘡腎炎者在腎小管基膜和間質中有免疫複合體(IC),並伴顯著間質纖維化和單核細胞浸潤腎小管損傷。臨床表現和尿液異常及腎活檢異常之間不完全一致。皮膚狼瘡帶試驗即套用免疫螢光法在患者皮膚的真皮和表皮結合部位,見到免疫球蛋白和IgG、IgM和補體沉積,呈粒狀、球狀或線狀排列成黃綠色螢光帶。正常皮膚暴露部,陽性率為50-70%,皮膚病損部可達90%以上,在非暴光部位出現陽性狼瘡帶試驗者多系病情嚴重,或伴有腎炎、低補體血症及高DNA抗體水平者。
四、補體和蛋白質測定
1、補體C3和CH50(總補體)測定,在SLE活動,狼瘡性腎炎,溶血性貧血等急性症狀出現時,C3和CH50的含量往往降低。這是由於大量補體成分參與了自身免疫反應,而機體一時還來不及製造補充,其中C3的靈敏性高於CH50。補體對疾病的診斷和病情活動的判斷都有很大幫助,SLE患者經過治療後血清中原來含量降低的補體逐步恢復正常,這說明該治療是有效的。反之,如補體含量持續下降,則說明病情活動加重,需密切觀察。
2、免疫球蛋白測定:主要測定血清中免疫球蛋白IgG、IgA和IgM。由於SLE免疫功能異常亢進產生大量自身抗體,使血清中免疫球蛋白增高,特別是IgG增高較為多見。
紅斑狼瘡資料庫:北京中科同濟醫學研究院紅斑狼瘡研究防治中心套用新科研成果治療紅斑狼瘡獲得重大突破。
五、其他檢查
約20-50%SLE患者類風濕因子陽性。15%患者梅毒血清反應呈假陽性。病情活動期C反應蛋白增加。31%患者血清中可測出冷球蛋白,冷球蛋白多是混合性,代表血中的免疫複合物,含IgG和補體C1、C3及IgM和/或IgA。
鑑別診斷
國際上套用較多的是美國風濕學會1982年提出的分類標準(下述標準一),國內多中心試用此標準,特異性為96.4%,敏感性為93.1%。我國於1982年由中華醫學會風濕病學專題學術會議在北京制定SLE診斷(草案)標準(下述標準2),二個標準分列於下。
標準1:
1.面部蝶形紅斑
2.盤狀紅斑狼瘡
3.日光過敏
4.關節炎:不伴有畸形
5.胸膜炎、心包炎
6.癲癇或精神症狀
7.口、鼻腔潰瘍
8.尿蛋白0.5g/日以上或有細胞管型
9.抗DNA抗體,抗Sm抗體,LE細胞,梅毒生物學試驗假陽性
10.抗核抗體陽性(螢光抗體法)
11.抗核性貧血,白細胞減少(4000/mm3以下),淋巴細胞減少(1500/mm3以下),血小板減少(10萬/mm3以下)
以上11項中4項或以上陽性者確診為SLE。
標準2:
臨床表現
①蝶形或盤形紅斑。
②無畸形的關節炎或關節痛。
③脫髮。
④雷諾氏現象和/或血管炎。
⑤口腔黏膜潰瘍。
⑥漿膜炎。
⑦光過敏。
⑧神經精神症狀。
實驗室檢查
①血沉增塊(魏氏法20/小時末)。
②白細胞降低(溶血性貧血。
③蛋白尿(持續+或+以上者)和/或管型尿。
④高丙種球蛋白血症。
⑤狼瘡細胞陽性(每片至少2個或至少兩次陽性)。
⑥抗核杭體陽性。
凡符合以上臨床和實驗室檢查6項者可確診。確診前應注意排除其他結締組織病,藥物性狼瘡症候群,結核病以及慢性活動性肝炎等。不足以上標準者為凝似病例,應進一步作如下實驗室檢查,滿6項者可以
確診:
進一步的實驗檢查項目:
1.抗DNA抗體陽性(同位素標記DNA放射免疫測定法,馬疫錐蟲塗片或短膜蟲塗片免疫螢光測定法)
2.低補體血症和/或循環免疫複合物測定陽性(如PEG沉澱法),冷環蛋白側定法,抗補體性測定法等物理及其他免疫化學、生物學方法)。
3.狼瘡帶試驗陽性
4.腎活檢陽性
5.Sm抗體陽性
臨床表現不明顯但實驗室檢查足以診斷系統性紅斑狼瘡者,可暫稱為亞臨床型系統性紅斑狼瘡。
注意事項:
系統性紅斑狼瘡患者合併肝損害時,要注意鑑別引起肝損害的原因。有些患者的肝功能異常並非直接因紅斑狼瘡本身所致。紅斑狼瘡本身及並發狼瘡性肝炎可引起肝損害,但需排除病毒性肝炎、過量飲酒、套用肝毒性藥物、膽道疾病等。此外,充血性心力衰竭、原發性膽汁性肝硬化等也可引起肝功能異常。首先,我國病毒性肝炎、尤其是B型肝炎及其所致的相關疾病發病率較高,因此患者一定要檢查有關的病毒性標誌物,排除病毒性肝炎;再者,因飲酒過度而引起的酒精性肝炎也日趨增多;第三,藥物性肝炎也是紅斑狼瘡患者常見的肝損害原因之一,尤其是由於紅斑狼瘡治療過程中使用的藥物而引起,包括某些消炎止痛藥物,氨甲喋呤(MTX)、環磷醯胺(CTX)等;除此以外,還要排除其它引起肝功能異常的疾患,包括膽道以及胰腺疾病等。
臨床檢查
一、一般檢查病人常有貧血,白細胞和血小板減少,或表現為全血細胞減少,血沉異常增快。在SLE活動時,存在能破壞紅細胞的自身抗體,造成紅細胞和血紅蛋白量下降。這時網織紅細胞可以升高5%,臨床上病人可出現輕度黃疸。腎損害者有程度不等的尿檢查異常,如蛋白尿、血尿。血漿蛋白測定可見球蛋白增高,特別在有腎變性腎炎時,白/球蛋白比例倒置,血膽固醇增高,嚴重腎損害者血中尿素氮和肌酐升高。作24小時尿蛋白的定量檢查,若超過0.5克/日以上,則說明存在蛋白尿,反映了SLE累及腎臟。若尿液中反覆出現紅細胞、白細胞,在排除尿路感染,尿路結石以後,也應該考慮存在狼瘡性腎炎的可能。
二、免疫學檢查血中存在多種自身抗體是其特點,抗核抗體(ANA)在病情活動時幾乎100%陽性。陰性時更換檢查方法可能出現陽性,抗核抗體陰性時不能完全排除本病,需結合臨床和其他實驗室檢查資料綜合分析。抗雙鏈DNA(ds-DNA)抗體對診斷的特異性較高,但陽性率較低,為40-75%,與疾病活動和腎臟損害密切相關,抗體效價隨病情緩解而下降,抗Sm抗體約在30%SLE中呈陽性反,因其特異性高,又稱為本病的特異性抗體。對於不典型、輕型或早期病例,按SLE標準不足確診者,若抗Sm抗體陽性,結合其他表現可確診。
狼瘡細胞為患者血中白細胞破壞後釋放出核物質,與抗核抗體結合後在補體參予下,形成大塊包涵體,為中性粒細胞吞噬而形成的細胞。其陽性率為60%左右。活動性病例血清補體C4、C3、CH50有明顯下降,當合併狼瘡腎炎的尤甚。血中循環免疫複合物可升高。
除上述自身抗體外,SLE患者血中還可檢到多種其他自身抗體。
三、免疫病理學檢查腎穿刺之活體組織切片免疫螢光研究提示,免疫球蛋白主要是IgG、IgM伴補體沉積於SLE腎炎的腎中。沉積有三種類型即系膜、內皮下、上皮下。沉積沿腎小球基膜呈顆粒狀。系膜型沉積在毛細血管袢之間呈不規則狀、均勻鏈狀或顆粒狀。20-50%狼瘡腎炎者在腎小管基膜和間質中有免疫複合體(IC),並伴顯著間質纖維化和單核細胞浸潤腎小管損傷。臨床表現和尿液異常及腎活檢異常之間不完全一致。皮膚狼瘡帶試驗即套用免疫螢光法在患者皮膚的真皮和表皮結合部位,見到免疫球蛋白和IgG、IgM和補體沉積,呈粒狀、球狀或線狀排列成黃綠色螢光帶。正常皮膚暴露部,陽性率為50-70%,皮膚病損部可達90%以上,在非暴光部位出現陽性狼瘡帶試驗者多系病情嚴重,或伴有腎炎、低補體血症及高DNA抗體水平者。
四、補體和蛋白質測定
1、補體C3和CH50(總補體)測定,在SLE活動,狼瘡性腎炎,溶血性貧血等急性症狀出現時,C3和CH50的含量往往降低。這是由於大量補體成分參與了自身免疫反應,而機體一時還來不及製造補充,其中C3的靈敏性高於CH50。補體對疾病的診斷和病情活動的判斷都有很大幫助,SLE患者經過治療後血清中原來含量降低的補體逐步恢復正常,這說明該治療是有效的。反之,如補體含量持續下降,則說明病情活動加重,需密切觀察。
2、免疫球蛋白測定:主要測定血清中免疫球蛋白IgG、IgA和IgM。由於SLE免疫功能異常亢進產生大量自身抗體,使血清中免疫球蛋白增高,特別是IgG增高較為多見。
紅斑狼瘡資料庫:北京中科同濟醫學研究院紅斑狼瘡研究防治中心套用新科研成果治療紅斑狼瘡獲得重大突破。
五、其他檢查
約20-50%SLE患者類風濕因子陽性。15%患者梅毒血清反應呈假陽性。病情活動期C反應蛋白增加。31%患者血清中可測出冷球蛋白,冷球蛋白多是混合性,代表血中的免疫複合物,含IgG和補體C1、C3及IgM和/或IgA。
緩解方法
中醫治療
紅斑狼瘡的紅斑有各種各樣的形態,有蝴蝶形的紅斑,盤狀紅斑,水腫性紅斑,環狀紅斑,多形性紅斑;皮疹,有紅色皮疹,丘疹,斑丘疹,還有網狀青班,青紫斑,色素斑,色素沉著等,中醫把這些病變稱作蝴蝶斑,日曬瘡,瘟毒發斑等,這些皮膚斑疹是紅斑狼瘡最直觀的特徵性症狀,中醫認識紅斑狼瘡也是從皮膚的斑疹開始的。
由於這些皮損表現出的色澤、部位、大小不一,其引起的機理也不盡相同,面部蝶形紅斑,光照加重,手背手指紅斑,手指粗腫,或皮疹鮮紅,發癢者多是風毒或瘀熱發斑,在治療中套用紫草、蟬衣、板蘭根、土茯苓、苦參、銀花、黃芩等藥,祛除風毒瘀熱。
面部斑疹暗紅色,暗褐色,皮疹色暗紫,多是體虛伴有瘀血的表現,套用桃仁、紅花、紫草、丹參、鬼箭羽等藥,活血化瘀消斑。皮下網狀青斑,色素斑,色素沉著等表現,多是寒凝血瘀或是在治療中長期大量使用滋陰涼血的藥物,引起血流不暢,套用溫陽活血治療能夠取得效果,常選用藥物有肉桂、仙靈脾、莪術、川芎、桂枝、桑枝等藥。
在皮膚紅斑皮疹的治療中要結合患者的具體情況,看每個人的整體表現用藥,如果單獨治療皮膚的損害,常不能收到滿意療效,而整體治療,加用消除皮膚斑疹的藥物,隨整體情況的好轉,斑疹就會逐漸消退。另外中藥治療皮膚斑疹,能消除新鮮的紅斑,也能消除陳舊性斑塊及增生性斑塊,還能消除皮膚損傷後的斑痕及色素沉著,但這種療效是逐漸取得的,需要長時期的服用藥物,使皮膚逐漸增白,直到美容的效果,長期服用的藥物主要是調補五臟的中藥,如當歸、太子參、何首烏、赤白芍、山萸肉等。
在整個皮膚斑疹的治療中一般不選用大熱之品,如川烏、草烏等,這些藥雖能治療寒凝血瘀的網狀青斑,但也易昇陽助火,出現面部紅斑加重及洪熱等症狀。皮膚損害有許多伴有過敏因素,因此不要套用化學性的藥品,更不可套用化學化妝品,避免紫外線,以免加重皮膚的損傷。盤狀紅斑狼瘡的單純皮膚盤型損害,一般比較頑固,治療中不可操之過急,應使其一點一點的消退。
中西醫結合治療
中西結合,互資其長;臨床上我們習用中西結合的方法治療狼瘡性腎炎。對於急性活動期和亞急性活動期的狼瘡性腎炎,常以激素標準療程治療,並按照激素治療階段的不同,辯證地配合中藥治療,以強化激素的療效,減輕激素的毒副作用,從而發揮了中藥增效減毒的雙重作用。對狼瘡性腎炎表現為慢性腎炎型或腎病綜合徵型者,常在激素標準療程的基礎上,配合環磷醯胺衝擊療法;對腎功能短期化呈急進性腎炎型者,首始採用甲基強的松衝擊療法(方案參閱急進性腎炎章),繼以激素標準療程加環磷醯胺衝擊治療。並配合服用或經腸道灌注中藥通腑降濁類藥物如酒軍、芒硝等,藉腸排泄體內瀦留之溺毒,改善機體的內環境。
對經上述諸法治療病情緩解,狼瘡基本不活動的患者,重社用中藥調節機體的氣血陰陽以善其後.如狼瘡之熱毒羈留日久和激素、環磷醯胺之藥毒傷陰耗氣,常易致病後氣陰兩虧,在撤減激素的同時,給病人服以參芪地黃湯以益氣養陰。對環磷醯胺衝擊治療時出現外周血白細胞減少,機體免疫功能下降的患者,常用阿膠、鹿角膠、冬蟲夏草合玉屏風散以溫腎益精,補氣固表,俾氣足精旺,骨強髓充,以利於白細胞的再生和機體免疫功能的改善。對狼瘡性腎炎合併其它臟器損害者,除給予西醫常規治療外,並配合中醫辯證治療,如對狼瘡性心肌炎的患者,給予丹參生脈飲(丹參、人參、麥冬、五味子等)以益氣養陰,活血通脈;對狼瘡所導致肝損害的患者,給與滋水清肝飲加減(六味地黃丸加當歸、白芍、酸棗仁、山梔子、柴胡、茵陳、琥仗等)以滋陰養血,清肝泄熱。通過中西醫療法的優勢互補,極大地提高了狼瘡性腎炎的臨床療效,減輕了兩藥的毒副作用,具有極強的臨床實用價值。
治療原則
治療主要著重於緩解症狀和阻抑病理過程,由於病情個體差異大,應根據每個病人情況而異。
一、一般治療
急性活動期應臥床休息。慢性期或病情已穩定者可適當參加工作,精神和心理治療很重要。病人應定期隨訪,避免誘發因素和刺激,避免皮膚直接暴露於陽光。生育期婦女應嚴格避孕。
二、藥物治療
(一)非甾體類抗炎藥
這些藥能抑制前腺素合成,可做為發熱、關節痛、肌痛的對症治療。如消炎痛對SLE的發熱、胸膜、心包病變有良好效果。由於這類藥物影響腎血流量,合併腎炎時慎用。
(二)抗瘧藥
氯喹口服後主要聚集於皮膚,能抑制DNA與抗DNA抗體的結合,對皮疹,光敏感和關節症狀有一定療效,磷酸氯喹250-500mg/d,長期服用因在體內積蓄,可引起視網膜退行性變。早期停藥可復發,應定期檢查眼底。
(三)糖皮質激素
是目前治療本病的主要藥物,適用於急性或暴發性病例,或者主要臟器如心、腦、肺、腎、漿膜受累時,發生自身免疫性溶血或血小板減少作出血傾向時,也套用糖皮質激素。
用法有兩種,一是小劑量,如0.5mg/kg/d,甚至再取其半量即可使病情緩解。二是大劑量,開始時即用10-15mg/d維持。減量中出現病情反跳,則套用減量前的劑量再加5mg予以維持。大劑量甲基強的松龍衝擊治療可套用於暴發性或頑固性狼瘡腎炎和有中樞神系統病變時,1000mg/d靜脈滴注,3日後減半,而後再用強的松維持。其些病例可取得良好療效,其副作用如高血壓,易感染等應予以重視。
(四)免疫抑制劑
主要先用於激素減量後病情復發或激素有效但需用量過大出現嚴重副作用,以及狼瘡腎炎,狼瘡腦病等症難以單用激素控制的病例。如環磷醯胺.15-2.5mg/kg/d,靜脈注射或口服,或200mg隔日使用。毒副作用主要是骨髓抑制、性腺萎縮、致畸形、出血性膀胱炎、脫髮等。應當注意的是,細胞毒藥物並不能代替激素。
(五)其他藥物
如左旋咪唑,可增強低於正常的免疫反應,可能對SLE患者合併感染有幫助。用法是50mg/d,連用三天,休息11天。副作用是胃納減退,白細胞減少。抗淋巴細胞球蛋白(ALG)或抗胸腺細胞球蛋白(ATG)是近年大量用於治療重症再障的免疫抑制劑,具有較高活力的T淋巴細胞毒性和抑制T淋巴細胞免疫反應的功能,一些醫院用於治療活動性SLE,取得滿意療效。用法是20-30mg/kg/d,稀釋於250-500ml生理鹽水,緩慢靜脈滴注,連用5-7天,副作用是皮疹、發熱、全身關節酸痛、血小板一過性減少和血清病。若同時加用激素可使之減輕。
(六)血漿交換療法通過去除病人血漿,達到去除血漿中所含免疫複合物、自身抗體等,後輸入正常血漿。效果顯著,但難持久,且價格昂貴,適用於急重型病例。
(七)SLE伴神經精神病的治療一旦SLE病人產生神經精神性症狀,針對不同的情況,一方面調整激素的用量和加用其他對症性藥物如有腦梗塞的可選用活血化瘀,抗血小板凝聚等藥;有精神障礙的如情緒憂鬱的可選用5-羥色胺再攝取抑制劑,情緒興奮的可選用奮乃靜,多慮平等;有癲癇的可用卡馬西平,丙戌酸鈉,安定等藥;有運動障礙的如為舞蹈樣動作的可用氟哌啶醇,震顫麻痹綜合症的可用安坦或美多巴等藥物;有腦功能不良的可選用腦復康、三樂喜、胞二磷膽鹼、雙益平等。
用藥注意
因糖皮質激素有較多副作用,如可以引起
感染、骨質疏鬆、糖尿病、骨壞死和高血壓等,所以合理使用激素顯得十分重要。同樣患者擅自停用激素也有很大的危險性,甚至引起疾病的急性發作。治療方案和劑量必須根據病情的具體情況而定。小劑量激素與MTX或氯喹等藥物的聯合使用,可以減少激素的用量,在治療輕、中度SLE病人不僅有良好的療效,而且副作用小,為患者求得更高的生活質量。但對於狼瘡性腎炎、中樞神經狼瘡及狼瘡性血小板減少性紫癜的治療則需根據具體情況套用較大劑量的激素和免疫抑制劑,以使病情得到較快緩解。另一方面亦要加強綜合治療,如控制血壓、血糖、補鈣等。患者要經常與醫生聯繫,在醫生指導下服藥治療,一般1~3個月複查一次。病情有變化時應及時調整治療方案,以免貽誤治療的時機。