視網膜震盪,英文名:commotio retinae。是指在挫傷後,後極部出現的一過性視網膜水腫,視網膜變白,視力下降。由於眼球鈍性外傷引起的視網膜震盪,有非直達性與直達性兩種。視網膜震盪發生於外傷後數小時之後,中心視力損害因黃斑水腫程度而異,輕者接近正常,有變視或小視症,重度則有高度障礙。
疾病名稱,疾病概述,疾病分類,疾病描述,症狀體徵,病源引發,病理生理,診斷要點,治療方案,常規治療,中藥療法一,中藥療法二,高壓氧療法,體外反搏療法,蝮蛇抗栓酶療法,地塞米松聯合中藥療法,低分子右旋糖酐聯合中藥療法,綜合醫囑,
疾病名稱
視網膜震盪
疾病概述
眼球鈍性外傷引起的視網膜震盪,有非直達性與直達性兩種。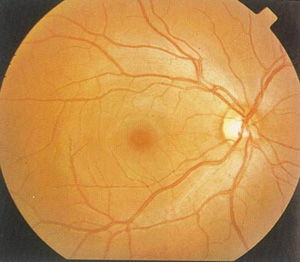 視網膜震盪
視網膜震盪
 視網膜震盪
視網膜震盪鈍力衝擊眼球前段,壓力波經球內間質傳遞,作用於後極部,導致黃斑水腫混濁,是最常見的非直達性視網膜震盪。因Berlin於1873年首先提出,故又稱為Berlin水腫。如鈍力衝擊於眼球側方(未致球壁破裂),在鈍力直接作用相應處視網膜,見有圓形或放射狀大片灰白色混濁,稱為直達性視網膜震盪。但眼球受眶骨保護,側位鈍傷的機會,遠比眼球前段為少,而且此種損害在視網膜周邊,一般對視力影響不大,常被忽略。
目前多數學者認為震盪由視網膜脈絡膜血循環紊亂所致。視網膜血管極其下的脈絡膜血管在鈍力非直達性或直達性作用下,開始發生強烈痙攣,隨後又立即發生麻痹性擴張,引起水腫滲出。眼球後極部,視網膜小血管與脈絡膜毛細血管的極度擴張,已為Roscin在一例外傷後48小時死亡病例的病理檢查中證實。
視網膜震盪發生於外傷後數小時之後,中心視力損害因黃斑水腫程度而異,輕者接近正常,有變視或小視症,重度則有高度障礙。
檢眼鏡下,眼底後極部乳白色混濁,黃斑更為突出。這是由於黃斑視網膜下脈絡膜毛細血管非常豐富,反應性血管擴張充血亦相應顯著,加上黃斑有較厚的Henle纖維,漏出液能大量蓄積所致。在黃斑中央無血管區(黃斑中心凹),視網膜菲薄,缺乏水腫層次,因此仍露出脈絡膜色澤,在周圍乳白色混濁的烘托下,呈現出與視網膜中央動脈乾阻塞相似的櫻桃紅斑。視網膜水腫混濁,經數日至數周內逐漸消退,一般不留痕跡,視力亦隨之恢復。
疾病分類
眼科
疾病描述
是指在挫傷後,後極部出現的一過性視網膜水腫,視網膜變白,視力下降。
症狀體徵
挫傷後,後極部出現的一過性視網膜水腫,視網膜變白,視力下降。受打擊部位傳送的衝擊波損傷外層視網膜,色素上皮受損,屏障功能破壞,細胞外水腫,使視網膜渾濁,視力可下降至0.1。可主要表現為2種結局。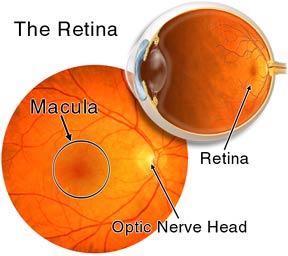 眼睛中的視網膜
眼睛中的視網膜
 眼睛中的視網膜
眼睛中的視網膜①一些病例在3-4周水腫消退後,視力恢復較好,屬於“視網膜震盪”。
②而有些存在明顯的光感受器損傷、視網膜外層變性壞死,黃斑部色素紊亂,視力明顯減退,可稱為“視網膜挫傷”。嚴重的還可伴有視網膜出血。
病源引發
挫傷引起的視網膜震盪,是指後極部在傷後出現的一過性視網膜水腫,呈白色,中心視力下降。部分病人水腫消退後(1~2周)視力恢復;部分出現黃斑部色素紊亂,中心視力明顯減退,不能恢復。挫傷造成視網膜外層組織變性壞死時,可稱為視網膜挫傷,中心視力永久性喪失,多伴有視網膜出血或脈絡膜破裂。視網膜出血較少時,位於視網膜組織之內;出血較多時,可穿破內界膜形成視網膜前出血。 挫傷還可造成視網膜從鋸齒緣部離斷,出現外傷性視網膜脫離。黃斑部的水腫、出血和組織變性,也可形成黃斑裂孔,有的病人也發展成為視網膜脫離。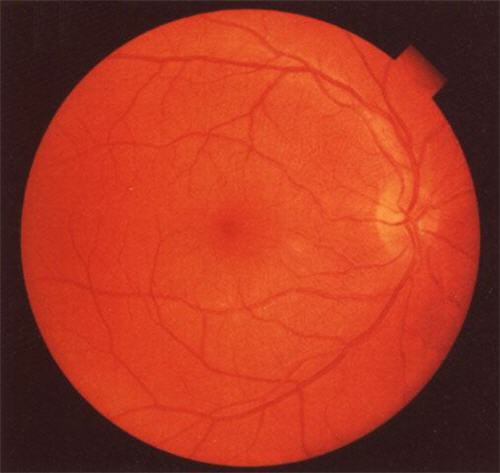 視網膜震盪
視網膜震盪
 視網膜震盪
視網膜震盪治療:對視網膜震盪與挫傷,可服用皮質類固醇、血管擴張劑及維生素類,但這些藥物的療效尚未肯定。對視網膜出血可臥床休息,傷後早期使用止血藥物。外傷性視網膜脫離應手術治療,爭取視網膜復位
鈍力衝擊眼球前段,壓力波經球內間質傳遞,作用於後極部,導致黃斑水腫混濁,是最常見的非直達性視網膜震盪。因Berlin於1873年首先提出,故又稱為Berlin水腫。如鈍力衝擊於眼球側方(未致球壁破裂),在鈍力直接作用相應處視網膜,見有圓形或放射狀大片灰白色混濁,稱為直達性視網膜震盪。但眼球受眶骨保護,側位鈍傷的機會,遠比眼球前段為少,而且此種損害在視網膜周邊,一般對視力影響不大,常被忽略。
目前多數學者認為震盪由視網膜脈絡膜血循環紊亂所致。視網膜血管極其下的脈絡膜血管在鈍力非直達性或直達性作用下,開始發生強烈痙攣,隨後又立即發生麻痹性擴張,引起水腫滲出。眼球後極部,視網膜小血管與脈絡膜毛細血管的極度擴張,已為Roscin在一例外傷後48小時死亡病例的病理檢查中證實。
眼球鈍挫傷引起的視網膜脈絡膜病變是眼外傷後視力喪失的主要原因之一。臨床上“視網膜震盪”或Berlin水腫等名稱已沿用120餘年,其治療方法亦形成常規。因損傷程度不同,視力預後差別較大,病情較輕者視力在1~2周可恢復,少數損傷較重者常致永久性視力損害,一般以有無眼底出血及視力障礙程度作為劃分病情輕重的標準[1]、重度視網膜震盪系視網膜組織缺血缺氧性損傷。挫傷使視網膜和脈絡膜血管反射性痙攣,繼而擴張,滲透性增加,導致視網膜組織缺血缺氧水腫,視力驟降 [2]、高壓氧可顯著提高動脈氧分壓及組織血氧含量,已廣泛用於治療臨床缺氧、缺血性疾病,但用於治療重度視網膜震盪尚未見報導。目前,有學者認為,高壓氧能促使組織產生自由基,對高壓氧治療缺血性疾病的可行性發生爭議。文獻報導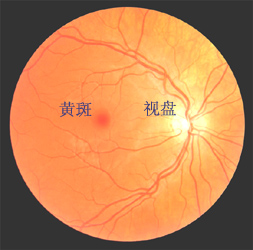 視網膜震盪
視網膜震盪
 視網膜震盪
視網膜震盪[3]、高壓氧並不加重再灌注損傷,卻可使再灌注損傷造成的視網膜細胞膜Na+-K+-ATP酶活性下降的情況有所恢復。
[4]、Straus認為,高壓氧能減輕水腫及再灌注損傷,促進創傷癒合。本資料兩組病例的治療情況證明,常規療法不能治癒的重度視網膜震盪,在套用高壓氧治療後治癒率顯著提高。因此,儘管高壓氧治療後可出現一些對組織細胞膜Na+-K+-ATP酶不利的影響,但並不會使缺血所致的細胞膜功能異常更加惡化,反而能促使它恢復正常[5]、高壓氧對缺血組織的保護和恢復作用遠遠超過其不利因素對組織的影響。因此,高壓氧可作為治療重度視網膜震盪等眼組織缺血缺氧損傷的有效方法。
病理生理
傷後,後極部出現的一過性視網膜水腫,視網膜變白,視力下降。受打擊部位傳送的衝擊波損傷外層視網膜,色素上皮受損,屏障功能破壞,細胞外水腫,使視網膜渾濁。
診斷要點
1、有眼部挫傷史,數小時後感到視物不清,視物變形等。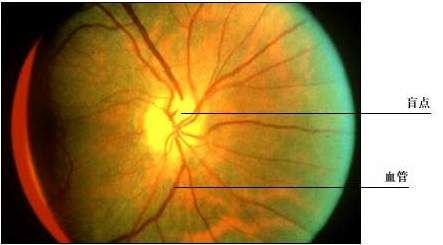 視網膜震盪
視網膜震盪
 視網膜震盪
視網膜震盪2、眼底檢查可見後極部特別是黃斑部視網膜水腫。
治療方案
常規治療
1、患者須臥床休息,避免一切體力勞動。
2、皮質類固醇地塞米松注射液15mg加入10%葡萄糖液500ml中靜滴,每日1次,病情好轉後改為地塞米松0.75mg,每日3次口服。
3、高滲脫水劑50%葡萄糖注射液100ml加維生素C1克靜脈注射,每日1次,連續5-7天。
4、血管擴張劑煙酸0.1,每日3次口服(飯後服);複方丹參注射液4ml,肌注,每日1次。
中藥療法一
適應症視網膜震盪。 方法①視網膜水腫,視力下降者用除風益損湯合六味地黃湯:熟地15g,當歸9g,白芍9g,川芎5g,山萸肉3g,澤瀉6g,茯苓12g,藁本6g,防風6g,每日1劑,水煎服;②視網膜水腫伴視網膜出血者用除風益損湯加減:生地15g,當歸9g,白芍9g,川芎5g,藁本6g,前胡6g,防風6g,旱蓮草15g,女貞子15g,白茅根30g,每日1劑,水煎服;③視網膜水膜已消退,但視力、視野仍未恢復正常者,用明目地黃湯加減:當歸9g,茯苓9g,酒白芍9g,柴胡6g,丹皮6g,焦梔子9g,甘草3g,望月砂15g,夜明砂15g,每日1劑,水煎服。 當歸
當歸
 當歸
當歸機理中醫認為視網膜為水輪,屬腎。故當視網膜挫傷水腫時,治宜驅風養血為主,用滋補腎陰的除風益損湯合六味地黃湯;當伴有視網膜出血時,宜補血止血驅風,加旱蓮草,女貞子、白茅根等;後期視網膜水腫消退則用明目地黃湯。 注意事項傷眼有炎症反應予散瞳,抗感染治療。
中藥療法二
適應症視網膜震盪。
方藥桃仁9g,紅花9g,當歸9g,生地12g,赤芍12g,川芎9g,澤瀉9g,茯苓9g,豬苓9g,黃芪30g,升麻9g,白朮9g,每日1劑,水煎服。 熟地
熟地
 熟地
熟地機理視網膜震盪是因外傷後微循環障礙所致,中醫認為組織內的水液原為血液的重要成份,外傷後引起臟腑氣機失調、血行障礙,致使津液的輸布和排泄困難,於是水液停留積聚而成水腫。加味桃紅四物湯的功效是活血化瘀,方中黃芪、白朮補氣;茯苓、豬苓、澤瀉利水消腫。服用本方能改善微循環,促進視網膜水腫的消退。
注意事項①應根據中醫辨證,隨證加減;②孕婦及出血性疾病患者禁用。
高壓氧療法
適應症視網膜震盪、視網膜挫傷。
方法病人進高壓氧艙前要肌注血管擴張劑,排空大小便。進艙後調節艙內壓力為2-3個大氣壓,關閉艙門,向艙內灌注過濾壓縮空氣,在20-30分鐘內逐漸加壓到2.5個絕對大氣壓。病人頭戴面罩吸純氧或氧與空氣混合氣體2次,每次45分鐘,其間吸空氣10-20分鐘。然後逐漸減壓,整個治療過程150分鐘。
機理高壓氧可使血液的含氧量增加,氧的有效彌散範圍比正常擴大2-3倍,組織氧分壓增高;同時高壓氧可使組織器官的血管收縮,血流加快,改善視網膜缺血缺氧狀態,使水腫消退,視力提高。
注意事項①治療前病人應檢查血壓、血小板計數、出凝血時間及心電圖,尤其要除外心血管疾病;②青光眼、視網膜脫離、咽鼓管阻塞、鼻竇炎及中耳炎、急性上呼吸道感染、肺炎、肺氣腫、高血壓、血友病等為禁忌證;③進高壓氧艙前要更換為非尼龍製品衣服,並將打火機、火柴等取出。④出艙後病人應留觀30-60分鐘,觀察有無減壓反應,如全身發癢、胸悶、氣短、頭暈、噁心等,嚴重者可出現休克。處理方法為重新進艙進行加壓,延長減壓時間,待症狀完全消失為止。
體外反搏療法
適應症視網膜震盪。
方法用體外反搏裝置,每天體外反搏1次,每次1小時,12次為1療程,氣囊壓力為0.4-0.5kg/cm2,。
機理①體外反搏能使主動脈舒張壓升高,從而增加了睫狀後短動脈及視網膜中央動脈灌注壓及血液供給量,活躍微循環,加速新陳代謝,使缺氧,缺血的視網膜得到足夠的血液,有利於視功能的恢復;②體外反搏使視網膜病變區的血流增加,故可使病變區的代謝產物如乳酸等攝取增加,從而改善視網膜的組織代謝,促使水腫消退。
注意事項①伴有炎症或出血者應給予抗炎等相應的治療;②有高血壓、出血性疾病禁用。
蝮蛇抗栓酶療法
適應症視網膜震盪、重度視網膜挫傷。
方法用生理鹽水或5%葡萄糖250ml加蝮蛇抗栓酶0.5-1.0u,緩慢靜滴,每日1次,10次為1療程。治療1療程不愈者,重複第2療程,2個療程間隔2-5天。
機理由於視網膜挫傷後,主要病理變化為初期小動脈痙攣性收縮,致使局部組織缺血、缺氧和視細胞壞死。組織缺血造成代謝紊亂,釋放組織胺類物質,使小血管麻痹性擴張、通透性增加,造成滲出、出血。而蝮蛇抗栓酶具有降低血漿中纖維蛋白原、血脂、血液粘度、血小板聚集功能及粘附率,溶解血栓,擴張血管,改善微循環的作用,同時還可增加血中含氧量和氧飽和度,保護視細胞在缺氧狀態下的功能,增加毛細血管抵抗力,改善視網膜血液循環,促進出血和滲出的吸收,減少新生血管的形成。 葡萄糖注射液
葡萄糖注射液
 葡萄糖注射液
葡萄糖注射液注意事項①伴有前房出血和外傷性虹睫炎者需做常規處理;②治療前應檢查血小板、出凝血時間,並作過敏試驗;③治療過程中要複查血小板,定期觀察眼底變化。
地塞米松聯合中藥療法
適應症視網膜震盪。
方法地塞米松10mg加入10%葡萄糖500ml中靜滴,每日1次。中藥用加味桃紅四物湯:桃仁9g,紅花9g,當歸9g,生地12g,川芎g,澤瀉9g,茯苓9g,豬苓9g,黃芪30g,升麻9g,白朮9g,每日1劑,水煎服。
機理①地塞米松可保護細胞膜的完整性,抑制中樞神經系統膜的脂質過氧化,從而減輕組織損傷,還能減輕外傷後脊髓缺血,保持血流,減輕組織缺氧及由引產生的自由基損傷,目前已廣泛用於多種眼病及眼外傷的治療;②加味桃紅四物湯的功用是活血化瘀,利水消腫,中西藥合用可明顯提高療效。
注意事項①傷眼有炎症時應抗感染治療;②出血性疾病患者及孕婦禁服中藥。
低分子右旋糖酐聯合中藥療法
適應症視網膜震盪。
方法低分子右旋糖酐250ml靜滴,每日1次。中藥用除風益損湯合六味地黃湯加減:熟地15g,當歸9g,白芍9g,川芎5g,山萸肉3g,澤瀉6g,茯苓12g,藁本6g,前胡6g,防風6g,每日1劑,水煎服。
機理視網膜震盪主要是外傷後微循環障礙所致,低分子右旋糖酐可以改善微循環,中藥除風益損湯合六味地黃湯的功用是滋補腎陰,兩者合用可促進視網膜水腫消退。
注意事項①低分子右旋糖酐用前要做過敏試驗,靜滴速度不宜過快;②心、肝、腎功能不全者禁用。
綜合醫囑
1、視網膜震盪,主要病變在後極部,特別是黃斑區,因此對中心視力的危害較大,輕者經治療、休息可恢復,但重者恢復較慢,且可能導致視網膜脫離,所以臨床上除了積極治療外,還應密切觀察病情變化。
2、本症兒童及青少年學生多見,多為各種球類、彈弓、拳頭及鞭炮等擊傷,故家長、學校應極積配合,教育好學生及自己的子女,做好預防工作。
