基本介紹
- 中文名:血糖調節
總述,正常含量,動態平衡,調節方式,體液調節,神經調節,影響因素,控制方法,胰島素,藥物影響,降壓藥,AT1受體拮抗劑,擬腎上腺素藥,β受體阻斷劑,激素類藥物,抗感染藥,抗結核藥,咪唑類抗真菌藥,利尿劑等藥物,非甾體抗炎藥,其他,
總述
正常含量
人體血液中含有一定濃度的葡萄糖,簡稱血糖。血糖是供給人體活動所需的主要能量來源(如膳食中的糖類供給全身熱量的60%~70%)。在正常情況下,人體血糖含量保持動態平衡,在4.0~6.1mmol/L之間波動,最高不超過9.1mmol/L。
動態平衡
先是激素調節,主要是胰島素對血糖含量的調節。
調節方式
體液調節
體內血糖的產生和利用,受胰島素(insulin)和胰高血糖素(glucagon)等激素的調節。胰島素由胰島B細胞分泌,它一方面能促進血糖合成糖原,加速血糖的氧化分解並促進血糖轉變成脂肪等非糖物質:另一方面又能抑制肝糖原的分解和非糖物質轉化為葡萄糖。通過這兩個方面的作用,使血糖含量降低。胰高血糖素由胰島A細胞分泌,主要作用於肝臟,促進肝糖原分解進入血液,促進脂肪酸和胺基酸等非糖物質轉化成葡萄糖,最終使血糖含量升高。正常的機體的血糖含量主要是這兩種激素的協調作用下維持相對穩定的狀態。
神經調節
人體血糖的調節以體液的調節為主,同時又受到神經的調節。當血糖含量升高的時候,下丘腦的相關區域興奮,通過副交感神經直接刺激胰島B細胞釋放胰島素,並同時抑制胰島A細胞分泌胰高血糖素,從而使血糖降低。當血糖含量降低時,下丘腦的另一項區域興奮,通過交感神經作用於胰島A細胞分泌胰高血糖素,並促進胰島A細胞分泌胰高血糖素,使得血糖含量上升。另外,神經系統還通過控制甲狀腺和腎上腺的分泌活動來調節血糖含量。
影響因素
因素一、飲食和運動。飲食控制是糖尿病治療的基礎,它有助於減輕胰島負擔,降低血糖,減少藥物用量及控制體重。同樣,運動量不足可引起血糖升高。
因素二、胰島功能衰退或胰島素抵抗會導致血糖升高。糖尿病如果沒能及時得到科學治療,胰島功能衰竭後就會讓胰島素的分泌量受到影響,導致分解葡萄糖的能力下降,表現出血糖升高的現象。
因素三、藥物使用不當會讓血糖忽高忽低。每種降糖藥都有特定的受體,餐後血糖高和空腹血糖高的患者所用藥物也不應相同,還有用藥時間,習慣等都會影響血糖。打胰島素的患者,要選擇合理的胰島素種類,並且還要掌握胰島素的用量和注射時間,使用不當也很難將血糖控制好。
因素四、多種應激導致血糖升高。氣候、感冒、外傷,甚至情緒因素都會影響血糖水平。
因素五、睡眠不好:睡覺睡得好不好,也會對血糖波動有很大影響。如果一個人失眠的話,那么他第二天血糖可能就很高。
因素八、工作環境、生活環境的突然變化:導致病患者暫時性機體不良反應。
因素九、長期便秘:導致代謝紊亂,血液循環不利,影響血糖。
因素十、飲水不足:導致代謝失衡,影響血糖。
控制方法
第一,適當運動。最好做到基本的“一三五七運動”一是指一種合適您的運動.三是指每次運動最少連續運動三十分鐘.五是指每周做少運動五次.七是指每次運動多要達到最大運動量的70%。
第二,合理飲食。建議患者多吃一些;南瓜,芹菜,洋蔥,黃瓜.這些蔬菜都有各自的好處.例如:南瓜,南瓜中含有豐富的鈷元素,是胰島素合成的重要元素之一,而且南瓜中含有豐富的果膠,可以把食物在腸道內凝聚成凝類物質.洋蔥也同樣有它的好處,洋蔥有“菜中皇后”之美稱,洋蔥中還有一種類似降糖藥物甲苯磺丁脲,可以促進胰島素的分泌.芹菜中含有芹菜鹼,可以分解脂肪,是肥胖糖尿病患者的首選.芹菜而且有減肥的作用.心情方面建議你多看一些兒童類的節目,因為兒童類的節目一般天真,使人愉快。另外你的眼部不好是長期使用西藥積毒,有肝來解毒的明顯症狀,肝的神經末梢就是眼睛。建議你使用中成藥調整,這樣您的病會控制的理想一些。
胰島素
胰島素是體內能降低血糖濃度的一類激素,它不能直接發揮作用,必須和所要結合的細胞膜上的胰島素受體緊密結合後,才能產生生理效應。胰島素受體是一種特殊的蛋白,主要分布在肝臟、肌肉、脂肪等組織的細胞上,它對胰島素特別敏感,而且識別性強。如果把胰島素受體比作是一把鎖,那胰島素就是一把鑰匙。胰島素髮揮降血糖的過程就好象是用鑰匙打開鎖,使細胞的大門打開,血液中的葡萄糖迅速進入細胞內並被利用,從而使血液中的血糖量降低。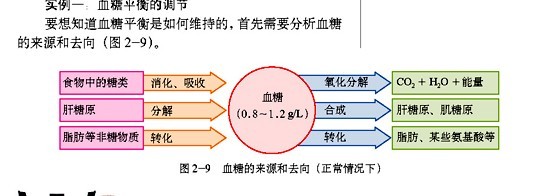 血糖平衡調節
血糖平衡調節
 血糖平衡調節
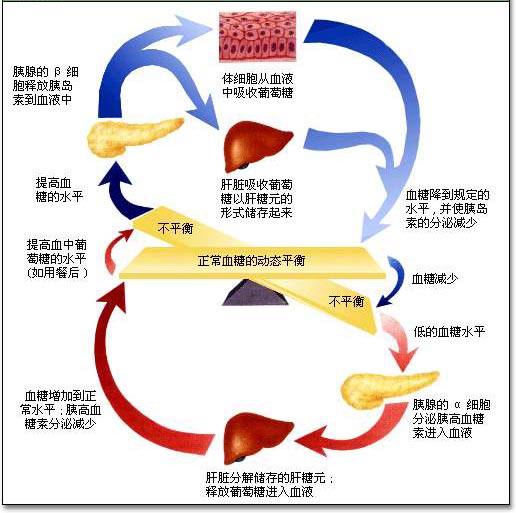
血糖平衡調節當血液中的血糖濃度升高時,會刺激胰島素釋放;當血糖濃度降低時,則會引起使血糖升高的另一類激素(胰高血糖素或腎上腺素)的釋放。由於它們之間的微妙關係,使得人體血糖含量總能保持在正常範圍內。
同樣,神經在調節血糖方面也起著重要的作用。血糖在一定幅度下降,可以左右食慾。當血糖降低時就會有飢餓的感覺,身體就提出要求“請提供能量”。進食後,胃腸道將食入的糖類消化水解成葡萄糖後吸收進血液,使血糖升高;到血糖上升到一定程度時,大腦發出指令,使食慾減退。隨著葡萄糖的利用和儲存,血糖又一次下降……如此反覆,從而維持了血糖的動態平衡。
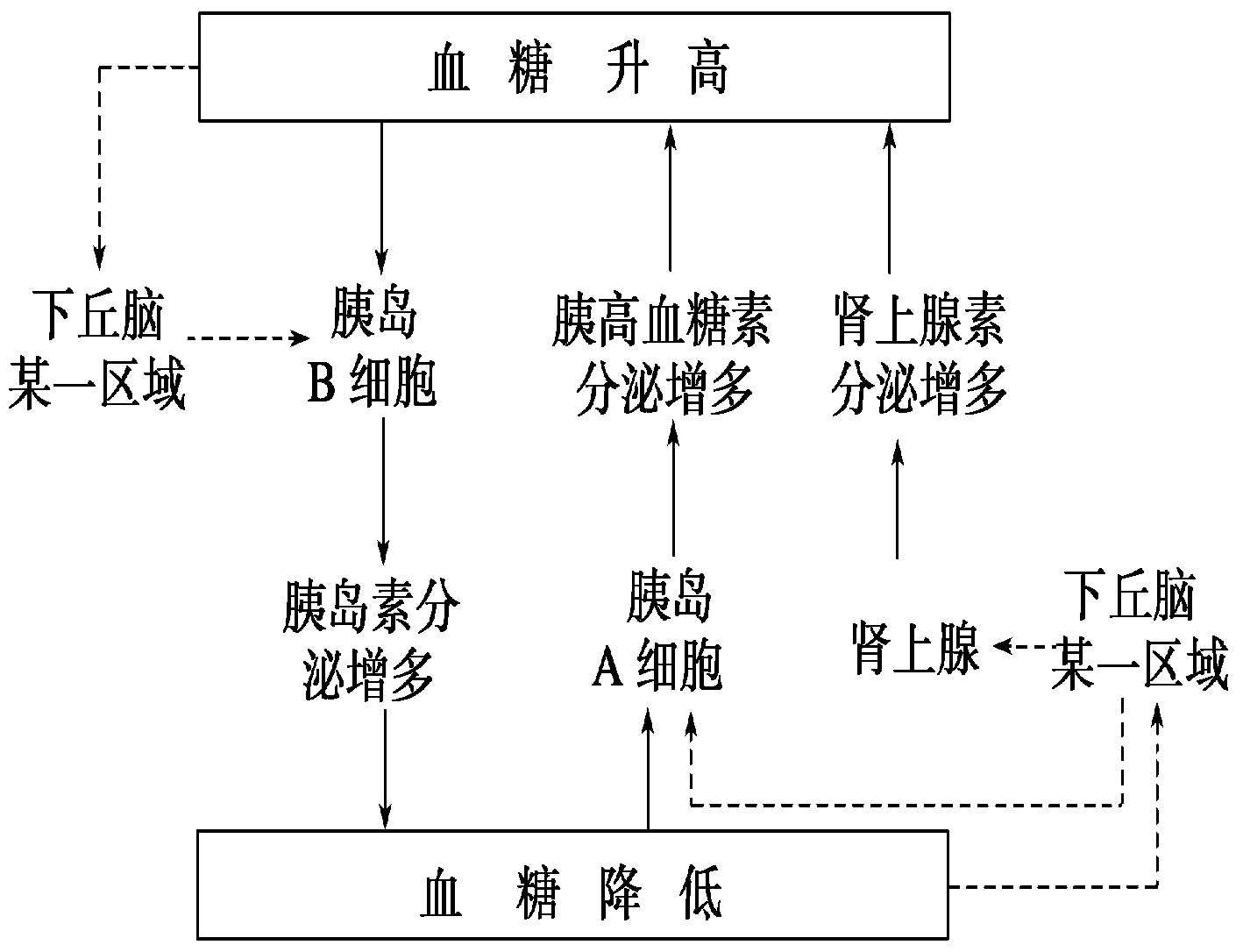
1、血糖濃度升高——血管壁等處的化學感受器興奮~傳入神經~下丘腦中調節血糖平衡的某一區域~傳出神經~胰島B細胞分泌胰島素~肝臟,骨胳肌脂肪組織等處的體細胞~血糖濃度降低。
2、血糖濃度過低——血管壁等處的化學感受器興奮~傳入神經~下丘腦中調節血糖平衡的某一區域~傳出神經~胰島A細胞分泌胰高血糖素、腎上腺髓質分泌腎上腺素~肝臟等處的體細胞~血糖濃度升高。
藥物影響
正常人的糖代謝通過神經、激素等的調控,處於相對的動態穩定狀態。但先天性的某些酶缺陷、神經系統紊亂及內分泌失調,均可引起糖代謝障礙,使血糖發生波動。在採取飲食控制和適當運動仍不能控制血糖時,就需用藥物進行調節。但臨床上一些常用的藥物也對降糖藥有影響,作為基層醫生,必須對此有所了解。
降壓藥
血管緊張素轉換酶抑制劑(ACEI) 高血壓患者常出現胰島素利用障礙,ACEI對改善胰島素利用有效。如依那普利降低血糖的效果比卡托普利好。西拉普利可在血糖升高時使胰島素分泌增加,但對改善胰島素利用效果不明顯。有學者比較卡托普利、依那普利、喹那普利、雷米普利、賴諾普利和安慰劑對胰島素利用的影響,這5種ACEI均對改善胰島素的利用有效,其中以賴諾普利的作用最為明顯。另有試驗表明,培哚普利在降壓時,能使胰島素敏感性明顯增加,有人認為ACEI改善胰島素的敏感性不依賴於血管緊張素Ⅱ的降低,這可能與內源性激肽增加有關。
AT1受體拮抗劑
大多數血管緊張素Ⅱ受體拮抗劑對胰島素的敏感性無任何影響,但有人報導,坎地沙坦有改善胰島素敏感性的作用。這可能與腎素-血管緊張素系統活性的改變,從而導致其他神經因子活性的改變有關。 鈣離子拮抗劑 該類藥能提高胰島素的敏感性。有人以氨氯地平進行雙盲對照研究,結果顯示,氨氯地平能增加胰島素介導的葡萄糖攝取,機制可能為:通過降低細胞鈣離子的水平來恢復胰島素介導的血管擴張作用,進而增加肌肉組織的血流灌注,改善葡萄糖的利用。
擬腎上腺素藥
多數擬腎上腺素藥可致高血糖,如腎上腺素是α及β受體激動劑,能促進糖原及脂肪分解,使血糖升高,禁用於糖尿病患者。大劑量套用去甲腎上腺素時,能促進糖原分解及干擾胰島素的分泌,從而導致高血糖。異丙腎上腺素是β1、β2受體激動劑,能促進糖原分解及游離脂肪酸釋放,其升高血糖作用比腎上腺素稍弱。其他如間羥胺、去氧腎上腺素也可致高血糖。β2受體興奮,生理上可表現為平滑肌鬆弛,骨骼肌的糖原分解增加和胰島素釋放。β2受體激動劑臨床常用於哮喘患者,但對於糖尿病患者,由於β2受體激動劑有升高血糖的作用,故糖尿病患者應慎用此類藥物。
β受體阻斷劑
該類藥物雖然能抑制糖原分解,但並不直接影響正常人靜息時的血糖及胰島素水平,也不影響胰島素的降血糖作用,而使得由胰島素引起低血糖後的血糖恢復速度減慢。但發生高血糖時,該類藥物又可抑制胰島素分泌,使高血糖持續時間延長,從而迫使套用胰島素的劑量增大。套用非選擇性β受體阻滯劑,如普萘洛爾,可阻止腎上腺素升高血糖,干擾機體調節血糖的功能,使血糖恢復正常水平的時間延遲。當它與降糖藥合用時,能增強降血糖作用,還可掩蓋某些低血糖症狀(如心動過速),致使低血糖時間延長。故糖尿病禁食患者或麻醉等患者套用該藥時應謹慎。小劑量套用選擇性β受體阻滯劑,如阿替洛爾和美托洛爾發生此種情況的可能性較小。
激素類藥物
糖皮質激素類如強的松、可的松、地塞米松等,這些藥物能增加肝糖原的合成,減少組織對糖原的利用和分解,使血糖升高。雄激素可明顯影響葡萄糖和胰島素的內環境穩定性,引起糖耐量降低和高胰島素血症,使胰島素的降糖作用減弱,從而也削弱了口服磺脲類降糖藥(SU)的降血糖作用,故兩者不宜合用。口服避孕藥可減少周圍組織對葡萄糖的利用使血糖升高;而大劑量套用孕激素也能升高血糖。如乙炔雌二醇可使糖耐量降低,對隱性糖尿病者,可誘發糖尿病,這可能是因為雌激素能增強生長激素的活力,引起尿糖、血糖升高的緣故。而生長激素有拮抗胰島素的作用,能影響糖代謝,使糖耐量減弱,甚至會引起糖尿病。生長抑素,可抑制胰高血糖素和胰島素的分泌,長期套用可致高血糖。甲狀腺素可升高血糖濃度,促皮質激素能促進糖皮質激素的分泌。
抗感染藥
磺胺類 該類藥可與胰島素競爭血漿蛋白,從而使血液中游離的胰島素增多。同時,磺胺類藥與磺脲類降糖藥特別是甲磺丁脲等藥合用時,可致磺脲類降糖藥的游離部分濃度增高。此外,它還可減少磺脲類藥的腎排泄,使其作用時間延長,套用時要注意調整降糖藥的藥量。
氯黴素 氯黴素可抑制肝藥酶,減少磺脲類降糖藥的肝臟代謝,從而使其降血糖作用增強,如與甲磺丁脲等降糖藥物合用可引起低血糖。
青黴素 青黴素能減弱磺脲類降糖藥與血漿蛋白結合力,從而使其降血糖作用增強。
喹諾酮類 套用該類藥可導致低血糖,特別是對於高齡患者和腎功能障礙者。如糖尿病患者大劑量套用左旋氧氟沙星,可導致低血糖;套用司巴沙星以及其他新喹諾酮藥物,偶爾會出現低血糖症狀。套用環丙沙星偶爾也可導致高血糖。
抗結核藥
抗結核藥異煙肼、利福平等能促進肝臟分泌較多的藥酶加速甲磺丁脲的代謝與排泄,從而縮短甲磺丁脲的半衰期,影響降血糖作用,降低降糖藥的療效,使血糖升高。另外,其他抗結核藥如吡嗪醯胺、乙胺丁醇也可使血糖難以控制。
四環素類 四環素、土黴素可抑制肝藥酶,使降糖藥的作用增強。但四環素類藥可因儲存時間較長,或受光、熱、濕度等變化的影響而分解產生有毒物質,此類毒性物質可使患者產生腎損害、視網膜色素病變等。 黃連素 在單用二甲雙胍控制血糖效果欠佳的情況下加用黃連素,能使血糖得到較好的控制。這可能與黃連素對抗升血糖激素以及促進胰島β細胞再生和功能恢復的作用有關,但其中的相關性究竟如何,仍有待大樣本對照試驗驗證。
咪唑類抗真菌藥
咪唑類抗真菌藥如氟康唑、咪康唑,與磺脲類降糖藥合用,能抑制磺脲類降糖藥的代謝,從而使磺脲類降糖藥的半衰期延長,但也可能發生低血糖。
利尿劑等藥物
噻嗪類利尿劑可抑制胰島素釋放和外周組織對葡萄糖的利用,使血糖升高。此外,速尿、丁尿胺、醋氮醯胺、氨苯蝶啶也可引起血糖升高,故糖尿病患者應慎用。但利尿酸鈉,抗醛固酮製劑,咪吡嗪則對血糖幾乎無影響。二氮嗪可使血糖升高,它可抑制胰島素的釋放,減少葡萄糖的利用,同時促使內源性兒茶酚胺釋出增多,使血糖升高。吲達帕胺有弱的利尿作用和鈣離子拮抗作用,可使糖尿病患者的糖耐量更差,故應慎用。哌唑嗪能改善胰島素的敏感性,使血糖降低。
非甾體抗炎藥
消炎痛、水楊酸鹽,可減弱磺脲類降糖藥與血漿蛋白結合力,從而使血液中游離磺脲類降糖藥增多,大劑量服用此類藥物可增強磺脲類降糖藥的降血糖作用。
此外,水楊酸鹽還可減少磺脲類降糖藥的腎排泄,使磺脲類降糖藥作用增強,胰島素的分泌增多,也可增加周圍組織對葡萄糖的吸收。另外,保泰松可減少磺脲類降糖藥的肝代謝和腎排泄。而阿司匹林用於糖尿病患兒,更易出現低血糖,故對糖尿病患兒應慎用。其他如撲熱息痛也可致低血糖。
其他
酶誘導劑如卡馬西平、苯巴比妥、苯妥英鈉、灰黃黴素等,能激活肝微粒體酶,增加肝臟對磺脲類降糖藥的代謝而減弱降血糖作用。單胺氧化酶抑制劑如異煙肼、痢特靈等,能抑制肝藥酶,影響降糖藥物的代謝而增強降血糖作用。煙酸可引起糖耐量下降,並通過末梢組織抑制對葡萄糖的利用。抗精神病藥物如氯丙嗪、奮乃近等具有升高血糖的作用。抗凝血藥如雙香豆素與磺脲類降糖藥合用時,最初彼此的血漿濃度皆升高,但以後皆減少,故需調整兩者用量。