結核病是由結核分枝桿菌(MTB)引起的一個全球性健康問題,而結核病中的泌尿系統結核居於肺外結核第三位,其中最主要的是腎結核。
基本介紹
- 中文名:泌尿系統結核
- 檢查:實驗室檢查、影像學檢查
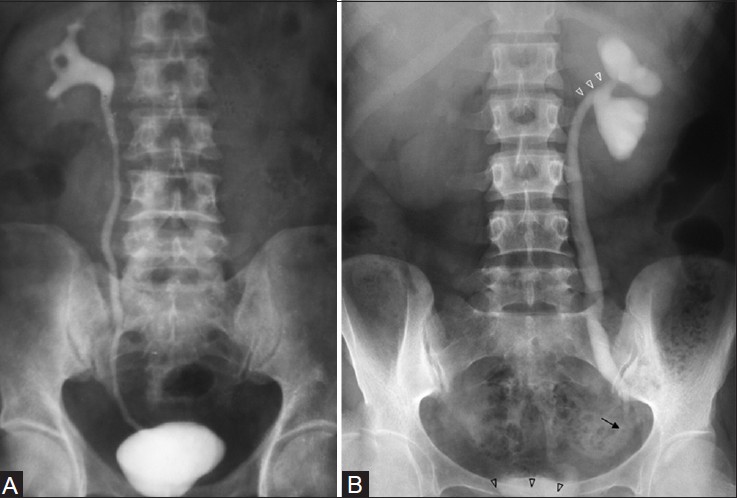
結核病是由結核分枝桿菌(MTB)引起的一個全球性健康問題,而結核病中的泌尿系統結核居於肺外結核第三位,其中最主要的是腎結核。
結核病是由結核分枝桿菌(MTB)引起的一個全球性健康問題,而結核病中的泌尿系統結核居於肺外結核第三位,其中最主要的是腎結核。...
泌尿繫結核大多繼發於肺結核。結核病變主要侵犯腎臟引起腎結核(Tubercurosis of kidney ),但往往蔓延至膀胱時才出現典型的臨床症狀:尿頻、尿急、血尿或膿尿,可伴有...
尿道結核的併發症包括尿道狹窄梗阻,嚴重時尿道結核可向周圍蔓延,導致尿道皮膚瘺或尿道直腸(陰道)瘺。尿道結核預後 尿道結核多繼發於嚴重的泌尿生殖繫結核,治療比較...
男性生殖系統結核起源於腎,腎結核絕大多數起源於肺結核,少數起源於骨、關節結核或消化道結核。肺結核經血行擂散引起腎結核要經過3~10年或更長時間,所以腎結核...
結核病雖然以呼吸系統感染為主,但其幾乎可以感染人體的各個系統。除淋巴結核外,泌尿生殖系統結核是最常見的肺外結核,是泌尿外科的常見病。泌尿系統結核起源於腎,腎...
膀胱結核繼發於腎結核,少數由前列腺結核蔓延而來。膀胱結核多與泌尿生殖繫結核同時存在。早期病變為炎症、水腫、充血和潰瘍,晚期發生膀胱攣縮。病變累及輸尿管口發生...
泌尿繫結核與男性生殖繫結核關係密切,雙側射精管及前列腺小管均開口於後尿道,感染的尿液通過前列腺尿道時,可進入前列腺及精囊,引起感染,臨床上常見泌尿繫結核並發男...
附睪結核(tuberculosisofepididymis)又稱結核性附睪炎,是最常見的男性生殖道結核。一般認為附睪結核是泌尿繫結核的一部分;附睪結核常伴有前列腺結核或精囊結核。...
第三章 泌尿繫結核第四章 泌尿系細菌感染第五章 其他少見病原菌所致的泌尿系感染第六章 性傳播疾病第七章 泌尿系感染常用抗生素和細菌耐藥...
第四章 泌尿生殖繫結核的治療第五章 泌尿系及生殖系寄生蟲病的治療第一節 泌尿及男性生殖系絲蟲病第二節 泌尿系滴蟲病第三節 泌尿及男性生殖系棘球蚴病...
5.膀胱結核 也表現為尿頻、尿急、尿痛,尿中發現膿細胞。常有泌尿繫結核病史,且尿抗酸染色可發現抗酸桿菌。 6.滴蟲性尿道炎也表現為尿頻、尿急與尿道燒灼樣疼痛並...
表現為尿頻、尿急、尿痛,尿中發現膿細胞,常有泌尿繫結核病史,且尿抗酸染色可發現抗酸桿菌。 6.滴蟲性尿道炎 表現為尿頻、尿急與尿道燒灼樣疼痛並癢感,尿道分泌物...
