後腎腺瘤是一種極罕見的腫瘤,通常認為是良性腫瘤。
基本介紹
- 中文名:後腎腺瘤
- 外文名:metanephric adenoma, MA
- 起源:生腎原始細胞
- 易發年齡:以50~ 60 歲多見
- 命名時間:1992
概述,臨床症狀,病理學特徵,大體病理,鏡下結構,電鏡檢查,免疫表型,分子遺傳學,影像學資料,超聲檢查,CT檢查,MR檢查,治療與預後,
概述
有人認為MA 起源於
生腎原始細胞。也有研究認為乳頭狀腎細胞癌和MA 之間有密切聯繫可發生於任何年齡, 以50~ 60 歲多見, 男女之比約1 : 2, 一般單側受累。1992 年Brisicotti 首先命名了後腎腺瘤( Metanephricadenoma,MA) ,是一種十分罕見的腎原發腫瘤,其邊界清楚,具有獨特的病理組織學結構,約占成人腎上皮腫瘤0. 2%,屬於最新WHO( 2004) 腎臟腫瘤分類中“後腎腫瘤”大類。
臨床症狀
大多數患者無明顯症狀及體徵, 50%的病例為偶然發現, 約10% 的患者可伴有紅細胞增多症, 可表現為腰腹部疼痛、血尿、腫塊及間歇性發熱等, 可伴有遺傳性假性血友病相關症狀。MA 腫塊大小不一, 直徑多為30~ 60 mm。
病理學特徵
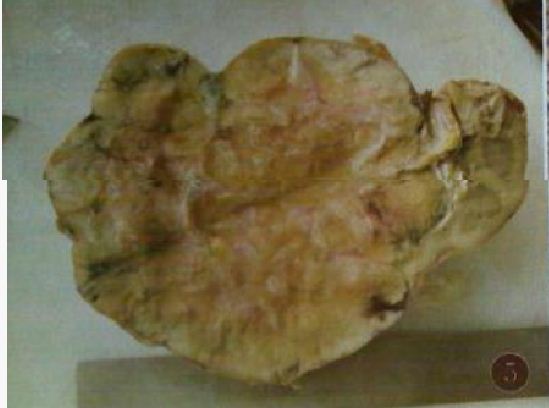
大體病理
MA 大小的差異十分顯著,最常見的直徑為30 ~ 60mm,少見多灶性。典型者腫瘤邊界清楚,無包膜,切面可呈灰色,褐色及黃色,質地軟或硬。常見灶狀出血和壞死,約20% 腫瘤內有鈣化[1], 10%腫瘤內有小囊腔。Obulareddy 等報導是有包膜,且包膜完整。
鏡下結構
鏡下主要有以下結構:小腺泡狀結構:這是腫瘤組織學特徵之一。腫瘤細胞密集或散在分布,部分排列成小腺泡狀結構,腫瘤體積較小,胞漿少,核圓形或橢圓形,略大於淋巴細胞,大小一致。核仁不明顯,無明顯異型性,無核分裂像或者罕見核分裂像。管狀結構: 部分細胞排列成長條狀,分支管狀結構。乳頭狀結構: 也為
常見結構之一。腎小球及花蕾狀結構: 在稍大一些的腔隙內細胞堆積成球團狀,類似新生兒腎小球結構。如分化差時細胞密集排列呈同心圓狀細胞團,似花蕾樣。此兩種特殊形狀是本瘤所具有的獨特結構,具有診斷和鑑別診斷價值。微囊結構: 部分病例中可見局灶性大小不等的,形狀不規則的腔隙樣結構,其所占比例各不相同。少數病例以此種結構為主,類似多囊腎,但其囊與囊之間或周圍組織中總能見有上述小圓形細胞及小腺泡
電鏡檢查
瘤細胞大小相對一致,不成熟,核無極性,細胞漿內細胞器( 線粒體、核糖體、粗面內質網) 稀少,排列成小管狀或花環狀的上皮細胞構成。上皮細胞腔面有微絨毛,腫瘤性小管周圍有較為豐富的基底膜圍繞,細胞間存在細胞連線。並可見細胞頂端的微絨毛及分泌顆粒。
免疫表型
的近曲小管及成人近曲小管,腎腫瘤中已見MA、部分腎透明細胞癌、腎類癌的表達的報導。又報導α - 甲基- CoA 消旋酶( AMACR) 染色可以作為MA 鑑別診斷重要指標,MA 多呈陰性表達,在大多數乳頭狀腎細胞癌( PRCC) 均有強的表達。有學者比較了PRCC、Wilms 瘤和MA 免疫組化特點: AMACR 多在PRCC 表達陽性,而Wilms 瘤和MA 陰性。與之相反WT1 在Wilms 瘤和MA 多表達陽性,而PRCC 陰性。故AMACR、WT1 可用於PRCC 與Wilms 瘤、MA 的鑑別。
分子遺傳學
關於MA 有無染色體的異常,文獻一直存在爭論。Brown 等人對11 例MA進行了FISH 研究,結果證實MA 存在7, 17 號染色體異常及性染色體( X 或Y) 的丟失,因此認為MA與腎乳頭狀細胞癌有相關性,但大多數文獻及WHO 腫瘤分類中( 2004 ) 表明MA 無染色體異常[6,8]。研究同時表明,MA 並不存在Wilms 瘤所特有的遺傳學染色體11P13 等位基因失衡,說明MA 與Wilms 瘤在遺傳學上是完全不同的腫瘤實體。
影像學資料
超聲檢查
多為界清、類圓形、低或高回聲的實性腫塊, 可有液性暗區及周圍低回聲環;囊腫樣表現者罕見。
CT檢查
CT 平掃腫瘤邊緣清晰, 相對周圍腎臟實質多為低密度、等密度或均勻性高密度, 可有斑片狀出血、壞死囊變區及點狀鈣化, 增強後實質部分多無或輕度強化, 還可有延遲增強表現。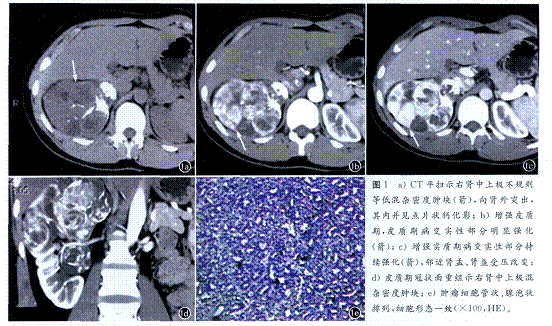 後腎腺瘤CT表現
後腎腺瘤CT表現
 後腎腺瘤CT表現
後腎腺瘤CT表現MR檢查
MRT1WI 多呈低信號, T2WI 低或稍高信號。大多數MA 經單純腫塊切除術後即可治癒。文獻中有轉移到骨和淋巴結的報導, 因此手術切除後應行長期影像學監測和隨訪。臨床若遇到腎臟腫塊並伴有紅細胞增多症及相對典型的CT 表現, 應想到M A 可能。