鹽酸胺碘酮注射液,適應症為當不宜口服給藥時套用本品治療嚴重的心律失常,尤其適用於下列情況:房性心律失常伴快速室性心律; W-P-W綜合徵的心動過速;嚴重的室性心律失常;體外電除顫無效的室顫相關心臟停搏的心肺復甦。
基本介紹
- 藥品名稱:鹽酸胺碘酮注射液
- 藥品類型:處方藥、基本藥物、醫保工傷用藥
- 用途分類:抗快速心律失常藥
成份,性狀,適應症,規格,用法用量,不良反應,禁忌,注意事項,孕婦及哺乳期婦女用藥,兒童用藥,老年用藥,藥物相互作用,藥物過量,臨床試驗,藥理毒理,藥代動力學,貯藏,包裝,有效期,執行標準,
成份
化學名稱:本品主要成份為鹽酸胺碘酮,其化學名為2-丁基-3-苯並呋喃基4-[2-(二乙氨基)乙氧基]-3,5-二碘苯基甲酮鹽酸鹽
化學結構式:
化學結構式:
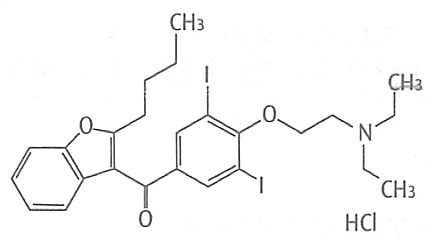
分子式:C25H29I2NO3·HCL
分子量:681.78
處方:鹽酸胺碘酮150mg,苯甲醇60mg,聚山梨酯80 300mg,注射用水加至3.0mL,氮氣適量
性狀
本品為微黃色澄明溶液。
適應症
當不宜口服給藥時套用本品治療嚴重的心律失常,尤其適用於下列情況:
- 房性心律失常伴快速室性心律;
- W-P-W綜合徵的心動過速;
- 嚴重的室性心律失常;
- 體外電除顫無效的室顫相關心臟停搏的心肺復甦。
- 房性心律失常伴快速室性心律;
- W-P-W綜合徵的心動過速;
- 嚴重的室性心律失常;
- 體外電除顫無效的室顫相關心臟停搏的心肺復甦。
規格
3ml:0.15g
用法用量
由於藥學原因,500ml中少於2安瓿注射液的濃度不宜使用。僅用等滲葡萄糖溶液配製。
不要向輸液中加入任何其他製劑。胺碘酮應儘量通過中心靜脈途徑給藥。
可達龍個體差異較大,需要給予負荷劑量來抑制危及生命的心律失常,同時進行精確的劑量調整。通常初始劑量為24小時內給予1000mg可達龍,可以按照下表的用法給藥。
可達龍注射液推薦劑量
-第一個24小時-
負荷滴注 先快:頭10分鐘給藥150mg(15mg/min)。
3ml可達龍注射液(150mg)於100ml葡萄糖溶液(濃度=1.5mg/ml)中。
滴注10分鐘。
後慢:隨後6h給藥360mg(1mg/min)。
18ml可達龍注射液(900mg)於500ml葡萄糖溶液(濃度=1.8mg/ml)中。
維持滴注 剩餘18h給藥540mg(0.5mg/min)。將滴注速度減至0.5mg/min。
第一個24h後,維持滴注速度0.5mg/min(720mg/24h),濃度在1~6mg/ml(可達龍注射液濃度超過2mg/ml,需通過中央靜脈導管給藥),需持續滴注。
當發生室顫或血流動力學不穩定的室速,可以追加可達龍注射液150mg,溶於100ml的葡萄糖溶液給藥。需10min給藥以減少低血壓的發生。維持滴注的速度可以增加以有效抑制心律失常。
第一個24h的劑量可以根據病人個體化給藥。然而,在臨床對照研究中,每日平均劑量在2100mg以上,與增加低血壓的危險性相關。初始滴注速度需不超過30mg/min。
基於可達龍注射液臨床研究經驗,無論病人的年齡,腎功能,左室功能如何,維持滴注達0.5mg/min能謹慎地持續2至3周。病人接受可達龍注射液超過3周的經驗有限。
可達龍注射液應儘可能通過中央靜脈導管滴注。可達龍注射液於5%葡萄糖溶液中,濃度超過3mg/ml時,會增加外周靜脈炎的發生,如果濃度在2.5mg/ml以下,出現上述情況較少。所以如需靜脈滴注超過1小時的,可達龍注射液濃度不應超過2mg/ml,除非使用中央靜脈導管。
在套用PVC材料或器材時,胺碘酮溶液可使酞酸二乙酯(DEHP)釋放到溶液中,為了減少病人接觸DEHP,建議套用不含DEHP的PVC或玻璃器具,於套用前臨時配製和稀釋可達龍的輸注溶液。
體外電除顫無效的室顫相關心臟停搏的心肺復甦。
根據胺碘酮的給藥途徑和考慮到該適應症的套用狀況,如果能夠立刻獲得,則推薦使用中心靜脈導管;否則,使用最大的外周靜脈並以最高的流速通過外周靜脈途徑給藥。
初始靜脈注射給藥劑量為300mg(或5mg/kg),稀釋於20ml的5%葡萄糖溶液中並快速注射。
如果室顫持續存在,需考慮靜脈途徑追加150mg(或2.5mg/kg)。注射器內不得添加其他任何藥品。
不要向輸液中加入任何其他製劑。胺碘酮應儘量通過中心靜脈途徑給藥。
可達龍個體差異較大,需要給予負荷劑量來抑制危及生命的心律失常,同時進行精確的劑量調整。通常初始劑量為24小時內給予1000mg可達龍,可以按照下表的用法給藥。
可達龍注射液推薦劑量
-第一個24小時-
負荷滴注 先快:頭10分鐘給藥150mg(15mg/min)。
3ml可達龍注射液(150mg)於100ml葡萄糖溶液(濃度=1.5mg/ml)中。
滴注10分鐘。
後慢:隨後6h給藥360mg(1mg/min)。
18ml可達龍注射液(900mg)於500ml葡萄糖溶液(濃度=1.8mg/ml)中。
維持滴注 剩餘18h給藥540mg(0.5mg/min)。將滴注速度減至0.5mg/min。
第一個24h後,維持滴注速度0.5mg/min(720mg/24h),濃度在1~6mg/ml(可達龍注射液濃度超過2mg/ml,需通過中央靜脈導管給藥),需持續滴注。
當發生室顫或血流動力學不穩定的室速,可以追加可達龍注射液150mg,溶於100ml的葡萄糖溶液給藥。需10min給藥以減少低血壓的發生。維持滴注的速度可以增加以有效抑制心律失常。
第一個24h的劑量可以根據病人個體化給藥。然而,在臨床對照研究中,每日平均劑量在2100mg以上,與增加低血壓的危險性相關。初始滴注速度需不超過30mg/min。
基於可達龍注射液臨床研究經驗,無論病人的年齡,腎功能,左室功能如何,維持滴注達0.5mg/min能謹慎地持續2至3周。病人接受可達龍注射液超過3周的經驗有限。
可達龍注射液應儘可能通過中央靜脈導管滴注。可達龍注射液於5%葡萄糖溶液中,濃度超過3mg/ml時,會增加外周靜脈炎的發生,如果濃度在2.5mg/ml以下,出現上述情況較少。所以如需靜脈滴注超過1小時的,可達龍注射液濃度不應超過2mg/ml,除非使用中央靜脈導管。
在套用PVC材料或器材時,胺碘酮溶液可使酞酸二乙酯(DEHP)釋放到溶液中,為了減少病人接觸DEHP,建議套用不含DEHP的PVC或玻璃器具,於套用前臨時配製和稀釋可達龍的輸注溶液。
體外電除顫無效的室顫相關心臟停搏的心肺復甦。
根據胺碘酮的給藥途徑和考慮到該適應症的套用狀況,如果能夠立刻獲得,則推薦使用中心靜脈導管;否則,使用最大的外周靜脈並以最高的流速通過外周靜脈途徑給藥。
初始靜脈注射給藥劑量為300mg(或5mg/kg),稀釋於20ml的5%葡萄糖溶液中並快速注射。
如果室顫持續存在,需考慮靜脈途徑追加150mg(或2.5mg/kg)。注射器內不得添加其他任何藥品。
不良反應
根據器官系統和發生率對不良反應進行如下分類:
十分常見(≥10%);常見(1%—10%,含1%);偶見(0.1%—1%,含1%);罕見(0.01%—0.1%,含0.01%);十分罕見(<0.01%)。
心臟異常:
常見:心動過緩。
十分罕見:
有顯著的心動過緩以及更罕見的竇性停搏病例報導,尤其是老年患者。
心律失常發作或惡化,有時伴隨心臟驟停。
未知發生率:心悸、心動過速、室性心動過速、尖端扭轉型室速、QT間期延長、房室傳導阻滯。
內分泌異常:
十分常見:
甲狀腺異常:可能在無甲狀腺功能障礙臨床表現的情況下出現“孤立”的甲狀腺激素水平異常(T4水平增加,T3水平正常或輕微下降),這並非停藥指征。
常見:甲狀腺功能減退和甲狀腺功能亢進。
具有以下典型症狀的甲狀腺功能減退:體重增加、畏寒、淡漠、嗜睡;如果TSH出現明確的增高,則支持上述診斷。在停止胺碘酮治療後1~3個月內,甲狀腺功能可以逐漸恢復正常;停止治療並不是強制性的,如果有胺碘酮治療的指征,可以在胺碘酮治療的同時聯合套用L-甲狀腺素替代治療,將TSH水平作為給藥劑量的指導。
甲狀腺功能亢進更加具有誤導性:患者很少有症狀(輕微的無法解釋的體重下降,抗心絞痛和/或抗心律失常治療效果降低);在老年患者中表現為精神障礙或者甚至表現為甲狀腺毒症。超敏TSH水平明確下降則支持該診斷,且必須停用胺碘酮:在停藥後3~4個月內通常可以恢復。嚴重的病例有時可以導致死亡,需要急救治療。
如果懷疑甲狀腺毒症,無論是出於甲狀腺本身原因還是甲狀腺誘導的心肌失衡,由於合成的抗甲狀腺藥物效果不穩定,可直接使用皮質類固醇(1 mg/kg)治療,治療時間應該足夠長(3個月)。在停止胺碘酮治療後的數月內,仍有甲狀腺功能亢進的病例報導。
十分罕見:
抗利尿激素分泌失調綜合徵(SIADH)。
胃腸道異常:
十分常見:噁心。
未知發生率:胰腺炎/急性胰腺炎、嘔吐、腹痛、胃腸道反應。
注射部位反應:
常見:
可能的炎症反應,例如通過直接外周靜脈途徑給藥時出現的淺表靜脈炎、注射部位反應,例如疼痛、紅斑、水腫、壞死、滲出、浸潤、炎症、硬化、靜脈炎、血栓靜脈炎、感染、色素沉澱以及蜂窩織炎、瘙癢、皮疹。
肝臟異常:
已經有胺碘酮導致的肝臟功能受損病例的報導:可以通過增高的血清轉氨酶而診斷。已經報告了以下異常:
十分罕見:
孤立的血清轉氨酶增高,一般為中等程度的增高(正常範圍的1.5~3倍),在下調給藥劑量後可以恢復,甚至可以自行恢復。
急性肝臟功能異常,出現高血清轉氨酶和/或黃疸,有時為致命的,需要停止胺碘酮治療。
在胺碘酮長期治療期間出現慢性肝功能異常(口服途徑給藥)。其組織學檢查支持假性酒精性肝炎。臨床和生物學特徵表現出離散性質(無規則的肝腫大,血清轉氨酶水平升高至正常值的1.5~5倍),需定期監測肝功能。治療持續6個月之後出現的血清轉氨酶水平升高,即使為中度,也應該考慮診斷為慢性肝損傷。胺碘酮治療停止後,臨床和生物學異常通常可恢復,也有數個不可逆肝損傷病例的報導。
未知發生率:已經有胺碘酮導致肝衰竭的病例報導。
對免疫系統的影響:
十分罕見:過敏性休克。
未知發生率:血管神經性水腫(Quincke's水腫)、過敏樣反應。
肌肉骨骼和結締組織異常:
未知發生率:腰痛、背痛、肌痛。
神經系統症狀:
十分罕見:良性顱內高壓(假性腦瘤)、頭痛。
未知發生率:頭暈、抽搐、意識喪失、麻木、震顫。
眼部異常:
未知發生率:可能進展為失明的視神經病變或視神經炎。
呼吸、胸部和縱膈異常:
十分罕見:
急性呼吸窘迫綜合徵(通常伴隨間質性肺病)有時是致命的,通常在手術後即刻出現(可能與高濃度氧相互作用)。這時必須考慮停用胺碘酮,並研究皮質醇激素的治療價值。
嚴重呼吸衰竭時可出現支氣管痙攣和/或呼吸暫停,尤其對於哮喘患者。
未知發生率:間質性肺病、呼吸困難、呼吸急促、憋氣、咳嗽、氣短、一過性哮喘。
皮膚及皮下組織異常:
十分罕見:出汗、脫髮。
未知發生率:
重度皮膚反應,有時致命,比如中毒性表皮壞死松解症(Lyell綜合徵)和Stevens-Johnson綜合徵;
蕁麻疹、濕疹;大皰性皮炎、DRESS綜合徵(藥疹伴嗜酸細胞增多和全身症狀)。
血管症狀:
常見:通常為中度和一過性血壓下降。已報告重度低血壓或循環衰竭的病例,尤其是用藥過量或過度快速給藥後。
十分罕見:熱潮紅。
血液和淋巴系統異常:
未知發生率:白細胞減少和粒細胞缺乏症。
精神異常:
未知發生率:意識模糊、譫妄、幻覺。
生殖系統和乳腺異常:
未知發生率:性慾缺乏。
禁忌
本品在如下情況下禁用:
— 未安置人工起搏器的竇性心動過緩和竇房傳導阻滯的患者。
— 未安置人工起搏器的竇房結疾病的患者(有竇性停搏的危險)。
— 未安置人工起搏器的高度房室傳導障礙的患者。
— 雙或三分支傳導阻滯,除非安裝永久人工起搏器。
— 甲狀腺功能異常。
— 已知對碘、胺碘酮或其中的輔料過敏。
— 妊娠。
— 循環衰竭。
— 嚴重低血壓。
— 靜脈推注禁用於低血壓、嚴重呼吸衰竭、心肌病或心力衰竭(可能導致病情惡化)。
— 哺乳期。
— 與某些可導致尖端扭轉性室速的藥物合用(不包括抗寄生蟲藥物、抗精神病藥物和美沙酮):
. Ia類抗心律失常藥(奎尼丁,雙氫奎尼丁,丙吡胺)
. Ⅲ類抗心律失常藥(索他洛爾,多非利特,伊布利特)
.其他藥物:砷化合物、苄普地爾、西沙必利、西酞普蘭、依他普侖、二苯馬尼、靜注多拉司瓊、多潘立酮、決奈達隆、靜注紅黴素、左氧氟沙星、甲喹吩嗪、咪唑斯汀、莫西沙星、普盧卡必利、靜注螺旋黴素、靜注長春胺(見藥物相互作用)
.舒托必利
.特拉匹韋
.可比司他
.精神抑制劑,噴他脒(靜脈注射時)
這些禁忌症不適用於胺碘酮用於體外電除顫無效的室顫相關心臟停搏的心肺復甦急診治療。
輔料含苯甲醇的需要含有以下內容:
— 3歲以下兒童(因含有苯甲醇)。
— 本品含苯甲醇,禁止用於兒童肌肉注射。
注意事項
— 必須預防低血鉀的發生(並糾正低血鉀);應當對QT間期進行監測,如果出現“尖端扭轉型室性心動過速”,不得使用抗心律失常藥物(應給予心室起搏,可靜脈給予鎂劑)。
— 由於存在血流動力學風險(重度低血壓、循環衰竭),通常不推薦靜脈注射;只要有可能優先採用靜脈滴注。
— 靜脈注射僅用於體外電除顫無效的室顫相關心臟停搏的心肺復甦等緊急情況下,且應在持續監護(心電圖,血壓)下使用,推薦在重症監護室中套用。
— 劑量約為5mg/kg體重。除體外電除顫無效的室顫相關心臟停搏的心肺復甦外,胺碘酮的注射時間應至少超過3分鐘。首次注射後的15分鐘內不可重複進行靜脈注射,即使隨後劑量僅為1安瓿(可能造成不可逆衰竭)。
— 同一注射器中不可混入其他製劑。不可在同一注射容器中加入其他藥品。如胺碘酮需持續給藥,應通過靜脈滴注方式(見【用法用量】)。
— 為避免注射部位的反應,胺碘酮應儘可能通過中心靜脈途徑給藥。
— 應監測低血壓、重度呼吸衰竭、失代償性或重度心力衰竭的發生。
胺碘酮相關注意事項
心臟異常(見【不良反應】):
已有出現新發心律失常或經治療的心律失常惡化的報導,且有時致命。藥物無效可能表現為心臟疾病加重,與致心律失常作用的區分很重要且又非常困難。胺碘酮致心律失常作用較其他抗心律失常藥物更為罕見,且通常發生在藥物相互作用和/或電解質紊亂的情況下(見【藥物相互作用】和【不良反應】)。
如存在促進QT間期延長的因素(例如與特定藥物的聯合使用和低血鉀),胺碘酮可能會產生致心律失常效應(見【藥物相互作用】和【不良反應】)。在QT間期延長程度相同的患者中,胺碘酮藥物誘導的尖端扭轉風險低於其他抗心律失常藥物。
嚴重皮膚異常
可能發生威脅生命甚至致命性的皮膚反應,例如Stevens-Johnson綜合徵或中毒性表皮壞死松解症。如果患者出現提示這些疾病的體徵或症狀時(比如漸進皮疹伴水泡或黏膜病變),應立即中止胺碘酮治療。
嚴重心動過緩
已觀察到當胺碘酮與索菲布韋單獨聯用或與其他直接作用於C肝病毒(HCV)抗病毒藥(DAA)的(如達卡他韋、西米普韋或雷迪帕韋)聯用時可出現嚴重、可威脅生命的心動過緩和心臟傳導阻滯的病例。所以,不推薦胺碘酮與這些藥物聯用。
如與胺碘酮的聯用不可避免,則推薦在開始索菲布韋或與其他DAAs聯用時對病人進行密切監測。如果患者患嚴重心動過緩的風險很高,在啟動聯和索菲布韋治療後,在合適的臨床環境下應對病人進行至少48小時持續的臨床監測。
由於胺碘酮的半衰期長,對於在過去數月接受過胺碘酮治療並已停止胺碘酮治療的患者和即將開始索非布韋單藥治療或與其他DAAs聯合治療的患者,應進行合適的臨床監測。
當病人接受這些C肝藥與胺碘酮聯用,同時聯用或不聯用其他降低心率的藥物,應告誡心動過緩或心臟傳導阻滯的症狀,如發生上述症狀,應建議其尋求急診建議。
肺部異常(見【不良反應】):
呼吸困難或乾咳的發生可能與肺部毒性相關,如間質性肺炎。靜脈給予胺碘酮時,有非常罕見的間質性肺炎病例的報導。對於進行性呼吸困難無論單獨或伴隨一般情況惡化(疲勞、體重減輕、發燒)的患者,當診斷可疑時,應進行胸部X-線檢查。由於間質性肺病一般在停用胺碘酮的早期是可逆的(臨床症狀通常在3~4周內緩解,隨後放射學及肺部功能在幾個月內緩慢改善),因此對於胺碘酮治療應進行再評價,且應考慮激素治療。
有極個別病例在手術後立即出現嚴重呼吸併發症(成人急性呼吸窘迫綜合徵),且有時致命。可能與高濃度氧的相互作用相關(見【藥物相互作用】和【不良反應】)。
肝臟異常(見【不良反應】)
建議在治療開始時密切監測肝功能(轉氨酶),並在治療期間定期監測。開始靜脈給予胺碘酮的第一個24小時內可能出現急性肝損害(包括重度肝細胞衰竭或肝衰竭,有時為致死性)及慢性肝損害。因此,當轉氨酶升高超過正常值的3倍時,應減少胺碘酮的劑量或停止給藥。
藥物相互作用(見【藥物相互作用】)
不建議胺碘酮與下列藥物合用:
β受體阻斷劑、減緩心率的鈣通道阻滯劑(維拉帕米,地爾硫䓬)、可能導致低鉀血症的刺激性通便劑、環孢素、某些抗寄生蟲藥(鹵泛群、本芴醇及噴他脒)、某些抗精神病藥(氨磺必利、氯丙嗪、氰美馬嗪、氟哌利多、氟哌噻噸、氟奮乃靜、氟哌啶醇、左美丙嗪、匹莫齊特、匹泮哌隆、哌泊噻嗪、舍吲哚、舒必利、舒托必利、硫必利、氯哌噻噸)、喹諾酮類(而不是左氧氟沙星和莫西沙星)、刺激性瀉藥、美沙酮或芬戈莫德。
使用注意事項
電解質紊亂,尤其是低鉀血症:應重視易於發生低鉀血症風險的任何情況,因為低鉀血症可誘發致心律失常作用。在胺碘酮治療開始前,應糾正低鉀血症。
除緊急情況外,應僅在專科醫院並且進行連續監測(ECG,BP)時,才能進行胺碘酮注射給藥。
麻醉
在手術前,應告知麻醉師患者正在接受胺碘酮治療。
長期使用胺碘酮治療的不良反應是可能增加與全身或局部麻醉相關的血流動力學風險。這些不良反應包括心動過緩、低血壓、心輸出量減少和傳導障礙。
應僅在預防威脅生命的室性心律失常和對體外電除顫無效的室顫相關心臟停搏的心肺復甦的患者,才考慮胺碘酮與β受體阻斷劑〔除索他洛爾(禁忌聯合用藥)〕、艾司洛爾(需遵循使用注意事項的聯合用藥)、維拉帕米和地爾硫䓬的聯合用藥。
輔料
本藥品每3ml安瓿含有60mg苯甲醇。苯甲醇可導致嬰兒和3歲(含3歲)的兒童發生毒性反應和過敏反應。
含苯甲醇藥品在早產兒和足月新生兒中的給藥一直與喘息綜合徵(症狀包括喘息綜合徵突然發作、低血壓、心動過緩和心血管虛脫)致命病例相關。
孕婦及哺乳期婦女用藥
妊娠:
動物研究未提供證據表明本品有致畸作用,可預計對人體無致畸作用。事實上,到目前為止,對人體有致畸作用的物質曾被證明在兩個種類的動物的適當的研究中有致畸作用。
目前沒有足夠的相關臨床數據以評價胺碘酮在妊娠前3個月期間給藥時的致畸作用。
由於從閉經的第14周開始,胎兒的甲狀腺開始與碘結合,在此前的使用中沒有預期到對胎兒甲狀腺產生的效應。在這一時期之後,本藥物的套用導致的碘過載可以引起胎兒的生物或臨床甲狀腺功能減退,甚至表現為臨床甲狀腺腫大。
基於上述原因,本藥物禁忌套用於妊娠中晚期。
鑒於胺碘酮對胎兒甲狀腺的影響,在懷孕期間禁止使用,除非確定其利大於弊。
本品輔料含苯甲醇,由於苯甲醇可以通過胎盤屏障,因此孕婦應慎用本品。
哺乳:
胺碘酮及其代謝產物以及碘,在母乳中的濃度高於在血液中的濃度,因存在導致新生兒甲狀腺功能低下的危險,故本品禁用於哺乳母親。
兒童用藥
鹽酸胺碘酮在兒童患者中用藥的安全性有效性尚未建立,因此不推薦兒童用藥。
註:輔料含苯甲醇的需要含有以下內容:
注射用胺碘酮含有苯甲醇,有新生兒(出生不滿1個月的嬰兒)在靜脈給藥後喘息綜合徵致命的報導,症狀包括呼吸急喘、低血壓、心律不齊和心血管衰竭。
老年用藥
本品可使老年病人心率明顯減慢。應在心電監護下使用。
藥物相互作用
抗心律失常藥
許多抗心律失常藥對心臟的自律性、傳導性和收縮性有抑制作用。
聯合使用不同種類的抗心律失常物可以從中獲益,但通常需要進行密切的ECG和臨床監測。嚴禁合併使用可以誘導尖端扭轉型室速的抗心律失常藥物(丙吡胺、奎尼丁、索他洛爾等)。
除了某些特殊情況,不建議合併使用同種類的抗心律失常藥,因為此種做法會增高發生心臟不良反應的風險。
合併使用具有負性肌力、減慢心率和/或減緩房室傳導效應的藥物時需進行密切的臨床和心電圖監測。
容易導致尖端扭轉型室性心動過速的藥物
許多藥物,包括抗心律失常藥物或其他非抗心律失常藥物可以導致這類嚴重的心律失常。低鉀血症是易患因素,心動過緩或先天性或獲得性QT間期延長也是易患因素。
尤其容易導致尖端扭轉型室性心動過速的藥物為Ia類抗心律失常藥、Ⅲ類抗心律失常藥以及特定的神經鎮靜藥物。
對於多拉司瓊、紅黴素、螺旋黴素和長春胺,這種相互作用僅出現在靜脈給藥形式。
通常禁止將兩種可致尖端扭轉型室速的藥物合用。
然而,這並不適用於某些藥物,不建議這些藥物與其他誘導尖端扭轉型室速的藥物聯合使用,但並不是嚴禁使用。這涉及:
.美沙酮;
.抗寄生蟲藥物(鹵泛群、本芴醇、噴他脒);
.抗精神病藥;
心動過緩誘導劑
許多藥品可以誘導心動過緩,尤其是Ia類抗心律失常藥物、β受體阻斷劑、某些Ⅲ類抗心律失常藥物、某些鈣拮抗劑、洋地黃藥物、毛果芸香鹼和抗膽鹼酯酶劑。
胺碘酮對其他藥物的作用
胺碘酮和/或其代謝產物(去乙胺碘酮)抑制CYP1A1、CYP1A2、CYP3A4、CYP2C9、CYP2D6和P-糖蛋白,可增加其底物的暴露水平。
鑒於胺碘酮的長效作用,可能在治療中止後數月內仍可觀察到這些相互作用。
其他藥物對胺碘酮的作用
CYP3A4抑制劑和CYP2C8抑制劑可潛在地抑制胺碘酮代謝並因此增加其暴露水平。
在胺碘酮治療過程中,應避免使用CYP3A4抑制劑(如葡萄柚汁和某些藥品)。
禁止聯用的藥物
容易導致尖端扭轉性室速的藥物:(抗寄生蟲藥物、抗精神病藥物和美沙酮除外,見“不推薦的聯合用藥”):
— Ⅰa類抗心律失常藥物(奎尼丁、雙氫奎尼丁、丙吡胺);
— Ⅲ類抗心律失常藥物(多非利特、伊布利特、索他洛爾);
— 其他藥物如:砷化合物、苄普地爾、西沙必利、西酞普蘭、依他普侖、二苯馬尼、靜脈多拉司瓊、多潘立酮、決奈達隆、靜注紅黴素、左氧氟沙星、甲喹吩嗪、咪唑斯汀、靜注長春胺、莫西沙星、普盧卡必利、托瑞米芬、靜注螺旋黴素、舒托必利。
增加室性心律失常的危險,特別是尖端扭轉型室速。
這些禁忌不適用於在體外電除顫無效的室顫相關心臟停搏的心肺復甦時使用胺碘酮。
.特拉瑞韋
心臟自律性和傳導障礙伴過度心動過緩風險。
.可比司他
因代謝降低,因而增加胺碘酮誘導不良反應的風險。
不推薦的聯合用藥
.索非布韋
僅限於接受達卡他韋/索非布韋或雷迪帕韋/索非布韋雙重治療的患者:
心動過緩,可能出現症狀甚至是致命的。
如果聯合用藥不可避免,則需進行密切的ECG和臨床監測,尤其是在雙重治療的最初幾周。
.CYP3A4底物
胺碘酮是一種CYP3A4抑制劑,可增加CYP3A4底物的血漿濃度,潛在增加這些底物的毒性。
.環孢素
由於肝臟內代謝的降低,循環中環孢素的水平會升高,有增加腎毒性作用的危險。
進行血液中環孢素濃度測定,在使用胺碘酮治療期間和治療結束後,需監測腎功能並調整使用劑量。
.注射用地爾硫䓬
有心動過緩和房室傳導阻滯的危險。如果這種聯合用藥無法避免,必須進行密切的臨床監測和持續心電圖監測。
.芬戈莫德
可誘導心動過緩,具有潛在的致命後果。對於能夠抑制腎上腺素能補償機制的β受體阻斷劑來說尤為可能。
首劑治療開始後,應進行24小時臨床檢測和持續的ECG監測。
.注射用維拉帕米
心動過緩和房室心臟傳導阻滯風險
如果這種聯合給藥不可避免,則應進行密切的臨床檢測和持續的ECG監測。
.可誘導尖端扭轉型室速的抗寄生蟲藥物(鹵泛群、噴他脒、本芴醇)
有增加室性心律失常的危險,特別是尖端扭轉性室速。如果可能,停用導致尖端扭轉性室速的非抗感染藥物。如果這種聯合用藥無法避免,在治療期間必須進行QT間期和心電圖監測。
.可導致尖端扭轉性室速的神經鎮靜藥物
某些吩噻嗪類神經鎮靜藥(氯丙嗪、氰美馬嗪左美丙嗪、硫利達嗪、氟奮乃靜、哌泊噻嗪),苯醯胺類(胺磺必利、舒必利、泰必利、舒托必利、維拉必利),丁醯苯類(氟哌利多,氟哌啶醇、氯哌噻噸、匹莫齊特、匹泮哌隆),和其他神經鎮靜藥(哌迷清、舍吲哚)。有增加室性心律失常的危險,特別是尖端扭轉性室速。
.氟喹諾酮在患者服用胺碘酮期間應避免使用
.美沙酮
有增加室性心律失常的危險,特別是尖端扭轉性室速。
.氟喹諾酮類藥物[(除左氧氟沙星和莫西沙星(禁忌聯合給藥)]
有增加室性心律失常的危險,特別是尖端扭轉性室速。
.刺激性瀉藥
有增加室性心律失常的危險,特別是尖端扭轉性室速。
給藥前糾正任何低鉀血症,並進行臨床和ECG監測,並同時進行電解質監測。
.l非達黴素
可增加非達黴素的血漿濃度。
需遵循使用注意事項的聯合用藥
.口服抗凝藥
由於血液中抗凝藥的濃度升高可引起抗凝作用和出血危險的增加。
要頻繁地控制凝血酶原水平並監測國際標準化比值(INR)。在胺碘酮治療期間和治療結束後,要調整口服抗凝藥的劑量。
.l除索他洛爾(禁止聯用藥物)和艾司洛爾(需加注意的聯合用藥)外的β受體阻滯劑傳導性、自律性和收縮性紊亂(抑制交感神經代償機制)。需進行心電圖和臨床監測。
.治療心力衰竭的β受體阻滯劑(比索洛爾、卡維地洛、美托洛爾和奈必洛爾)。
有自律性以及心臟傳導障礙(協同效應)伴隨過度心動過緩的風險。
增加室性心律失常,尤其是尖端扭轉型室性心動過速的風險。需定期進行臨床和心電圖監測。
.P-糖蛋白(PgP)底物
胺碘酮是PgP抑制劑。與PgP底物聯合用藥可能造成底物暴露水平增加。
.洋地黃類藥物
抑制自律性(心動過緩)和房室傳導阻滯。
如果使用地高辛,由於地高辛的清除率降低,可引起血液中地高辛水平升高。
如有必要,進行臨床和心電圖監測,並且控制地高辛的血藥濃度和調整地高辛的使用劑量。
.達比加群
增加達比加群血漿濃度,伴隨出血風險更高。
如果術後使用達比加群,應進行臨床監測。如有必要,應調整達比加群劑量,劑量不超過150mg/天。
.口服地爾硫䓬
有心動過緩和房室傳導阻滯的危險,特別是在老年患者中。應進行臨床和心電圖監測。
.口服維拉帕米
有心動過緩和房室傳導阻滯的危險,特別是在老年患者中。應進行臨床和心電圖監測。
.艾司洛爾
傳導性、自律性和收縮性紊亂(抑制交感神經代償機制)。
應進行臨床和心電圖監測。
.低鉀製劑:低鉀利尿藥(單獨使用或聯用)、刺激性通便藥、抗菌酶素B(靜脈途徑)、糖皮質激素(系統途徑)、促皮質素。
有增加室性心律失常的危險,特別是尖端扭轉性室速(低血鉀是誘因)。
在給藥前糾正任何低鉀血症,進行ECG和臨床監測並同時監測電解質。
.奧利司他
血漿胺碘酮濃度以及胺碘酮活性代謝作用下降的風險。需要進行臨床監測,如果需要,進行心電圖監測。
.CYP2C9底物
胺碘酮增加CYP2C9底物的血漿濃度,比如維生素K拮抗劑和苯妥英。
.維生素K拮抗劑
增加的維生素K拮抗劑的效果和增加出血風險。應該更頻繁地監控INR。在胺碘酮治療期間和治療結束後8天,調整維生素K激動劑劑量。
.苯妥英(結論可外推至磷苯妥英)
增加苯妥英的血漿濃度並伴隨藥物過量的體徵,特別是神經症狀(肝臟的苯妥英代謝下降)。
進行臨床監測,控制苯妥英血藥濃度並進行可行的劑量調整。
.CYP2D6底物
氟卡尼
胺碘酮通過細胞色素CYP2D6抑制作用增加氟卡尼血漿濃度,因此氟卡尼用藥劑量應調整。
.CYP3A4底物
胺碘酮是一種CYP3A4抑制劑,胺碘酮可增加此類細胞色素底物的血漿濃度,而潛在增加這些底物的毒性。
.芬太尼
.他汀類
通過CYP3A4代謝的他汀類藥物如辛伐他汀,阿伐他汀和洛伐他汀與胺碘酮聯合用藥時肌肉毒性風險增加。
—辛伐他汀
增加不良反應的危險(劑量依賴型),例如橫紋肌溶解(降低肝臟對降膽固醇藥物的代謝)。
辛伐他汀的劑量不要超過20 mg/天。如果使用這種劑量無法達到治療目的,使用其他不引起藥物間相互作用的他汀類藥物代替。
當使用胺碘酮治療時,推薦聯合使用不通過CYP 3A4代謝的他汀類藥物。
通過CYP 3A4代謝的其他藥物:利多卡因、他克莫司、西地那非、咪達唑侖、三唑侖、二氫麥角胺、麥角胺。
.利多卡因
胺碘酮可減少利多卡因的肝臟代謝,因此存在血漿利多卡因濃度增加的風險,伴隨神經系統和心臟不良反應的可能性。需要進行臨床和心電圖監測,如果需要,控制血漿利多卡因濃度。如果需要,在胺碘酮治療期間以及停用胺碘酮之後調整利多卡因的劑量。
.他克莫司
胺碘酮可抑制他克莫司代謝而增加其血漿濃度。
在與胺碘酮聯合用藥治療期間和胺碘酮治療結束後進行他克莫司血漿濃度的測定、腎功能監測和他克莫司劑量調整。
.心動過緩藥劑
增加室性心律失常尤其是尖端扭轉型室速的風險,應進行ECG監測和臨床監測。
.坦索羅辛
抑制坦索羅辛的肝臟代謝,而增加坦索羅辛誘導的不良反應的風險。應進行臨床監測,如果需要,在治療期間和治療結束後,應調整坦索羅辛劑量。
.伏立康唑
降低胺碘酮的代謝,因此增加室性心律失常,尤其是尖端扭轉型室速的風險。
應進行臨床和ECG監測,如果需要,調整胺碘酮劑量。
需加關注的聯合用藥
減緩心率藥物:減緩心率的鈣離子通道阻滯劑(維拉帕米),β受體阻滯劑(除索他洛爾),可樂定,洋地黃類藥物,甲氟喹,抗膽鹼類藥物(多奈哌齊、加蘭他敏、利凡斯的明、他克林、安貝氯銨、吡啶斯的明、新斯的明),毛果芸香鹼。
心動過緩的危險(累積效應)。
藥物過量
目前尚無胺碘酮靜脈給藥過量的文獻資料。口服胺碘酮過量的文獻資料甚少。有心動過緩、室性心律失常,尤其是尖端扭轉性室速和肝損傷的病例報導。治療應根據具體症狀而定。基於胺碘酮的藥代動力學特性,需對病人進行長期監測,尤其是心臟功能監測。胺碘酮及其代謝物不能被透析。
臨床試驗
體外電除顫無效的室顫相關心臟停搏的心肺復甦。
研究者在兩項雙盲研究:比較胺碘酮針劑與安慰劑的ARREST研究以及比較胺碘酮針劑與利多卡因的ALIVE研究中對靜脈輸注胺碘酮在院外發生外界電擊抵抗性室顫相關的心臟停搏患者中實施心肺復甦的有效性和安全性進行了研究。
兩項研究的主要評估終點是存活入院的患者比例。
- 在ARREST研究中,504名因至少3次除顫電擊以及腎上腺素抵抗性室顫或無脈性室性心動過速導致醫院外心臟停搏的患者隨機分為2組並接受稀釋於20mL 5%葡萄糖溶液的300mg胺碘酮治療並通過外周靜脈途徑快速注射(246名患者)或接受安慰劑治療(258名患者)。在197名存活入院的患者(39%)中,胺碘酮能夠顯著增加復甦和存活入院的可能性:胺碘酮組和安慰劑組分別為44%和34%(p=0.03)。對其它結局預測因子進行調整後,胺碘酮組相對安慰劑組的患者入院存活率的調整後比值比為1.6(95%可信區間為1.1至2.4;p=0.02)。胺碘酮組出現低血壓(59%比48%,p=0.04)或心動過緩(41%比25%,p=0.004)的患者數高於安慰劑組。
- 在ALIVE研究中,347名對3次除顫電擊、腎上腺素以及進一步的除顫電擊抵抗的室顫患者或最初成功除顫後室顫復發的患者隨機接受了胺碘酮(5mg/kg估計體重值,稀釋於30mL 5%葡萄糖溶液中)和利多卡因匹配的安慰劑,或接受利多卡因(1.5 mg/kg,濃度為10mg/mL)和含有相同稀釋劑(聚山梨醇酯80)的胺碘酮匹配的安慰劑治療。在347名納入研究的患者中,胺碘酮能夠顯著增加復甦和入院的似然比:22.8%的胺碘酮組患者(41/180)存活入院,而12%的利多卡因組患者(20/167)存活入院(p=0.009)。對其它可以影響存活似然比的因子進行調整後,胺碘酮組相對安慰劑組的患者入院存活率的調整後比值比為2.49(95%可信區間為1.28至4.85;p=0.007)。2個治療組在需要使用阿托品治療心動過緩或使用多巴胺進行升血壓治療的患者數,或接受利多卡因治療(研究治療之外)的患者數方面不存在差異。接受利多卡因治療的患者組(28.9%)中,經過除顫和接受研究治療後出現心臟驟停的患者數高於胺碘酮組(18.4%(p=0.04)。
研究者在兩項雙盲研究:比較胺碘酮針劑與安慰劑的ARREST研究以及比較胺碘酮針劑與利多卡因的ALIVE研究中對靜脈輸注胺碘酮在院外發生外界電擊抵抗性室顫相關的心臟停搏患者中實施心肺復甦的有效性和安全性進行了研究。
兩項研究的主要評估終點是存活入院的患者比例。
- 在ARREST研究中,504名因至少3次除顫電擊以及腎上腺素抵抗性室顫或無脈性室性心動過速導致醫院外心臟停搏的患者隨機分為2組並接受稀釋於20mL 5%葡萄糖溶液的300mg胺碘酮治療並通過外周靜脈途徑快速注射(246名患者)或接受安慰劑治療(258名患者)。在197名存活入院的患者(39%)中,胺碘酮能夠顯著增加復甦和存活入院的可能性:胺碘酮組和安慰劑組分別為44%和34%(p=0.03)。對其它結局預測因子進行調整後,胺碘酮組相對安慰劑組的患者入院存活率的調整後比值比為1.6(95%可信區間為1.1至2.4;p=0.02)。胺碘酮組出現低血壓(59%比48%,p=0.04)或心動過緩(41%比25%,p=0.004)的患者數高於安慰劑組。
- 在ALIVE研究中,347名對3次除顫電擊、腎上腺素以及進一步的除顫電擊抵抗的室顫患者或最初成功除顫後室顫復發的患者隨機接受了胺碘酮(5mg/kg估計體重值,稀釋於30mL 5%葡萄糖溶液中)和利多卡因匹配的安慰劑,或接受利多卡因(1.5 mg/kg,濃度為10mg/mL)和含有相同稀釋劑(聚山梨醇酯80)的胺碘酮匹配的安慰劑治療。在347名納入研究的患者中,胺碘酮能夠顯著增加復甦和入院的似然比:22.8%的胺碘酮組患者(41/180)存活入院,而12%的利多卡因組患者(20/167)存活入院(p=0.009)。對其它可以影響存活似然比的因子進行調整後,胺碘酮組相對安慰劑組的患者入院存活率的調整後比值比為2.49(95%可信區間為1.28至4.85;p=0.007)。2個治療組在需要使用阿托品治療心動過緩或使用多巴胺進行升血壓治療的患者數,或接受利多卡因治療(研究治療之外)的患者數方面不存在差異。接受利多卡因治療的患者組(28.9%)中,經過除顫和接受研究治療後出現心臟驟停的患者數高於胺碘酮組(18.4%(p=0.04)。
藥理毒理
抗心律失常特性:
- 延長心肌細胞3相動作電位,但不影響動作電位的高度和下降速率(Vaughan Williams分類Ⅲ類);單純延長心肌細胞3相動作電位是由於鉀離子外流減少所致,鈉離子和鈣離子外流不變。
- 降低竇房結自律性,該作用不能用阿托品逆轉;
- 非競爭性的α和β腎上腺素能抑制作用;
- 減慢竇房、心房及結區傳導性,心律快時表現更明顯;
- 不改變心室內傳導;
- 延長不應期,降低心房、結區和心室的心肌興奮性;
- 減慢房室旁路的傳導並延長其不應期。
- 無負性肌力作用。
動物研究未提供證據表明本品有致畸作用。
- 延長心肌細胞3相動作電位,但不影響動作電位的高度和下降速率(Vaughan Williams分類Ⅲ類);單純延長心肌細胞3相動作電位是由於鉀離子外流減少所致,鈉離子和鈣離子外流不變。
- 降低竇房結自律性,該作用不能用阿托品逆轉;
- 非競爭性的α和β腎上腺素能抑制作用;
- 減慢竇房、心房及結區傳導性,心律快時表現更明顯;
- 不改變心室內傳導;
- 延長不應期,降低心房、結區和心室的心肌興奮性;
- 減慢房室旁路的傳導並延長其不應期。
- 無負性肌力作用。
動物研究未提供證據表明本品有致畸作用。
藥代動力學
注射後,胺碘酮血藥濃度迅速下降而發生組織滲透,注射後大約15分鐘其作用達到最大,並在4小時內消失。
貯藏
貯存於25℃以下,避光保存。
包裝
藥用玻璃容器,6支/盒
有效期
24個月
執行標準
進口藥品註冊標準JX20090164
