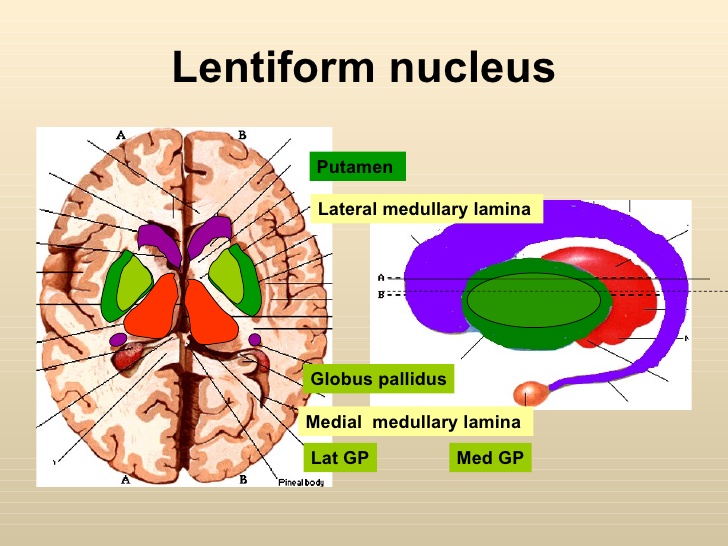
豆狀核系紋狀體的一部分。豆狀核完全包藏在半球髓質中。此核的前下方與尾狀核頭相連,其餘部分,借內囊與尾狀核和丘腦相分隔。豆狀核在額狀切面上呈三角形,核內有兩個白質垂直板將它分成3部分:外側部最大叫殼,其餘兩部叫蒼白球。豆狀核是錐體外系的組成部分,蒼白球如受損害,可出現肌肉緊張力升高,震顫、運動遲緩困難,面部表情呆板變化少;殼受到損害症狀同尾狀核。
豆狀核
相關詞條
- 豆狀核
豆狀核系紋狀體的一部分。豆狀核完全包藏在半球髓質中。此核的前下方與尾狀核頭相連,其餘部分,借內囊與尾狀核和丘腦相分隔。豆狀核在額狀切面上呈三角形,核...
- 豆狀體
豆狀體,基底神經節的主要組成部分。包括豆狀核和尾狀核.豆狀核和尾狀核的頭之間有紋理狀纖維相連,故把二者合稱紋狀體,根據發生的早晚可分為新、舊紋狀體,新...
- 紋狀體
紋狀體:紋狀體系大腦基底神經節之一。紋狀體包括尾狀核和豆狀核,此2核並不完全分隔,在前端腹側是相連線的。豆狀核又分為殼核和蒼白球。尾狀核和殼核在種系...
- 基底節
基底節又叫基底核,是埋藏在兩側大腦半球深部的一些灰質團塊,是組成錐體外系的主要結構。它主要包括尾狀核、豆狀核(殼核和蒼白球)、屏狀核以及杏仁複合體。...
- 梁秀齡
梁秀齡,女,1931年9月生,教授,博士生導師,對神經系統遺傳病尤其是肝豆狀核變性(Wilson病)的診斷、治療、預防等積累了幾十年的經驗,解決了大量病人的困難,還有...
- 鮑遠程
專長中西醫結合治療神經內科疾病,長期從事肝豆狀核變性、帕金森氏病、腦血管疾病等; "中西醫結合治療肝豆狀核變性的研究"獲1978年省科技成果獎。1983年省科技成果...
- 王共強
肝豆狀核變性(Wilson病)中醫證候文獻分析. 安徽中醫學院學報.2011,30(4):5-8. [12] 王共強,胡文彬,胡紀源. 肝豆狀核變性(Wilson病)的神經心理功能障礙. ...
- 洪銘范
[27]呂達平,韓詠竹,王訓,洪銘范,胡紀源,楊任民. 肝豆狀核變性患者肝細胞銅代謝的研究[J]. 中華神經科雜誌,2005,(7).[28]呂達平,韓詠竹,王訓,洪銘范,胡...
- 邱正慶
邱正慶,女。北京協和醫院兒科副主任、副主任醫師、副教授、碩士生導師。擅長遺傳代謝性肝病(糖原累積症、肝豆狀核變性等)的診治和產前診斷,畸形綜合症的診斷和諮詢...
- 中央杏仁核
可能還接受顥下回的部分纖維:杏仁核發出的纖維,大部組成終紋:自杏仁核腹側發出的纖維,向內側經豆狀核腹側,終於視前內側核、下丘腦前核、視上核團和腹內側核...
- 張東鋒
醫院神經內科七病區(腦血管、帕金森肝豆狀核變性病區)主任、鄭州人民醫院腦科醫院神經重症監護病區主任(兼)、鄭州人民醫院頤和醫院神經內科三病區(肝豆狀核變性病區)...
- 基底節區
基底節(Basal ganglia)(又稱基底神經節)是指從胚胎端腦神經節小丘發育而來的神經核團,是大腦的中心灰質核團,包括杏仁核、紋狀體和屏狀核。
- 核心抗體(抗HBc)陽性
4.肝豆狀核變性(Wilson病)常有家族史,多表現有肢體粗大震顫,肌張力增高,眼角膜邊緣有棕綠色色素環(K-F環),血銅和血漿銅藍蛋白降低,尿銅增高,而慢活肝血銅...
- 畢茲
尾狀核、豆狀核和大腦皮層濃度最高;其次為中腦、腦橋、黑質、丘腦、下丘腦、嗅區較低;小腦和脊髓最低。在周圍組織中,除腸縱肌濃度較高外,心、脾和肺等均...
