腺熱是傳染性單核細胞增多症(infectiousmononucleosis)的簡稱。腺熱是由EB病毒(Epstein—Barr virus,EBV)感染所致的急性傳染病。臨床上以發熱、咽峽炎、淋巴結及肝脾大、外周血中淋巴細胞增加並出現異型淋巴細胞等為其特徵。
基本介紹
- 中文名:腺熱
- 外文名:infectiousmononucleosis
- 意義:傳染性單核細胞增多症
- 性質:急性傳染病
病因學,病原學,流行病學,發病機制,病理,診斷,臨床表現,實驗室檢查,併發症,診斷和鑑別診斷,治療,預後,預防,
病因學
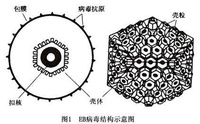
EB病毒為本病的病原,電鏡下EB病毒的形態結構與皰疹病毒組的其他病毒相似,但抗原性不同。EB病毒為DNA病毒,完整的病毒顆粒由類核、膜殼、殼微粒、包膜所組成。類核含有病毒DNA;膜殼是20面體立體對稱外形由管狀蛋白亞單位組成;包膜從宿主細胞膜銜生而來。EB病對生長要求極為特殊,僅在非洲淋巴瘤細胞、傳單患者血液、白血病細胞和健康人腦細胞等培養中繁殖,因此病毒分離困難。
EB病毒有6種抗原成分,如膜殼抗原、膜抗原、早期抗原(可再分為彌散成分D和局限成分R)、補體結合抗原(即可溶性抗原S)、EB病毒核抗原、淋巴細胞檢查的膜抗原(lymphacyte detected membrance antigen LYDMA),前5種均能產生各自相應的抗體;LYDMA則尚未測出相應的抗體。
病原學
EBV屬皰疹病毒群。1964年由Epstein、Barr等從非洲惡性淋巴瘤的細胞培養中首先發現。病毒呈球
形,直徑約180nm,衣殼表面附有脂蛋白包膜,核心為雙股DNA。
本病毒對生長要求極為特殊,故病毒分離較困難。但在培養的淋巴細胞中用免疫螢光或電鏡法可檢出本病毒。EBV有嗜B細胞特性並可作為其致裂原,使B淋巴細胞轉為淋巴母細胞。
EBV有五種抗原成分,即病毒衣殼抗原(VcA)、膜抗原(MA)、早期抗原(EA)、補體結合抗原(可溶性抗原S)和核抗原(EBNA)。各種抗原均能產生相應的抗體。
流行病學
本病世界各地均有發生,多呈散發性,也可引起小流行。一年四季均可發病,以晚秋至初春為多。患者和EBV攜帶者為傳染源。病毒大量存在於唾液腺及唾液中,可持續或間斷排毒達數周、數月甚至數年之久。傳播途徑主要經口密切接觸而傳播(口—口傳播),飛沫傳播雖有可能,但並不重要。偶可經輸血及糞便傳播,關於宮內傳播問題尚有爭議。
(一)傳染源帶毒者及病人為本病的傳染源。健康人群中帶毒率約為15%。
(二)傳播途徑80%以上患者鼻咽部有EB病毒存在,恢復後15~20%可長期咽部帶病毒。經口鼻密切接觸為主要傳播途徑,也可經飛沫及輸血傳播。
(三)易感人群人群普遍易感,但兒童及青少年患者更多見。6歲以下幼兒患本病時大多表現為隱性或輕型發病。15歲以上感染則多呈典型發病。病後可獲持久免疫,第二次發病不常見。
發病機制
發病機制尚未完全闡明。EBV人口腔後可能先在咽部淋巴組織內增殖,然後進入血液導致病毒血症,繼而累及周身淋巴系統。因B細胞表面有EBV受體,故EBV主要感染B細胞,導致B細胞表面抗原改變,繼而引起T細胞防禦反應,形成細胞毒性效應細胞(CTL)而直接破壞感染EBV的B細胞。病人血中的大量異常淋巴細胞(又稱異型淋巴細胞)就是這種具殺傷能力的CTL。因此,本病稱為“傳染性異型淋巴細胞增多症”或“傳染性單個核細胞增多症”更為恰當。EBV可引起B細胞多克隆活化,產生非特異性多克隆免疫球蛋白,其中有些免疫球蛋白對本病具有特徵性,如Paul—Bunnell嗜異性抗體。
病理
本病發病機制除主要由於B、T細胞互動作用外,還有免疫複合物沉積及病毒對細胞的直接損害等免疫病理因素所致。嬰幼兒時期典型病例很少,主要是不能對EB病毒產生充分免疫反應。
隨著感染進展,在B、T淋巴細胞互動作用後,導制CTL、巨噬細胞和非特異性殺傷細胞活性增強,阻礙B細胞的增殖,最終使疾病得到控制,體現了本病的自限性過程。先天性與獲得性免疫缺陷者,缺乏這種免疫機制,導致B細胞增殖失控,甚至發生免疫母細胞性B細胞肉瘤或其它惡性淋巴增殖病,如Burkitt淋巴瘤。
本病的主要病理改變是淋巴組織的良性增生、淋巴結腫大,但不化膿,淋巴細胞及單核—吞噬細胞高度增生,胸腺依賴副皮質區的T細胞增生最為顯著。肝、脾、腎、骨髓、中樞神經系統均可受累,主要為異常的多形性淋巴細胞浸潤。
診斷
臨床表現 1.發熱無一定熱型,體溫37.5—40℃,持續4、21天,一般1周左右退熱。亦可低熱長達3個月。
臨床表現
2.咽峽炎咽部充血,扁桃體腫大,有時可見灰白色厚霜樣滲出物,可形成偽膜。偶有咽部腫脹、水腫引起喉梗阻。
3.淋巴結、肝、脾腫大淋巴結腫大為本病特徵之一。全身淋巴結均可腫大,但以頸部淋巴結腫大多見。半數以上有脾大,一般呈輕中度腫大,偶可達盆腔,可隨病情恢復而縮小。部分伴肝腫大。
實驗室檢查 1.血象白細胞一般在(10—20)×109/L,可高達(40—60)×109/L,亦可正常或減少。具有診斷意義的是異型淋巴細胞(Downey細胞)高達10%以上。年齡越小(尤其是5歲以下)陽性率越高。一般病後2—5天出現,7—10天達高峰,少數低熱型2—3個月仍可找到異型淋巴細胞。此異型淋巴細胞分為3型:①I型(空泡型):最常見。胞體稍大於正常淋巴細胞,圓形。核呈圓形、橢圓形或腎形。染色質粗松,呈網狀排列。胞漿較豐富,深藍色,有空泡,呈泡沫狀,無或有少量嗜天青顆粒。②Ⅱ型(不規則型):胞體比I型大,胞形不規則,如裙邊。胞核圓形或稍不規則,染色質結構較緻密。胞漿豐富,呈灰藍色,有透明感,邊緣稍深。少數嗜天青顆粒,偶見空泡。③Ⅲ型(不成熟型或幼稚型):胞體較大。核大,圓形或橢圓形。染色質呈細網狀排列,有1—2個核仁。胞漿較少,深藍色,無顆粒,可有小空泡。
實驗室檢查
2.血清嗜異性凝集反應1:56以上為陽性反應,陽性率一般為60%—90%,與年齡和檢查方法有關,5歲以下陽性率低。起病後4—7天即可呈陽性,2—3周達高峰,以後逐漸下降為陰性,也可持續數月陽性。此凝集反應為非特異性,亦可見於正常人血清及注射過馬血清的病人,患白血病、霍傑金病、結核病、風疹及傳染性肝炎等病人的血清也可呈陽性反應,但經豚鼠腎吸附後反應轉陰性,本病則仍可陽性(≥1:28)。
3.EB病毒抗體EB病毒主要有5種抗原成分,即病毒殼抗原(Viralcapsidantigen,VCA)、膜抗原(MA)、早期抗原(EA,可分為彌散組分D和局限組分R)、核抗原(EBNA)和淋巴細胞確定的膜抗原(LyDi)。每種抗原均能產生相應的抗體、補體結合抗體和中和抗體,患病後這些抗體均先後增高,是本病的特異性表現。臨床上常測VCA-IgM和IgG抗體,其在病程早期均可增高,陽性率可達100%,尤其是VCA—IgM最有診斷意義;VCA-IgG因終身持續陽性,故對流行病學調研更有用。
併發症
(一)呼吸系統約30%患者可並發咽部細菌感染。5%左右患者可出現間質性肺炎。
(二)泌尿系統併發症 部分患者可出現水腫。蛋白尿、尿中管型及血尿素氮增高等類似腎炎的變化,病變多為可逆性。 (三)心血管系統併發症 並發心肌炎者約占6%,心電圖示T波倒置、低平及P—R間期延長。
(四)神經系統併發症 可出現腦膜炎、腦膜腦炎、周圍神經病變,發生率約為1%。
其它併發症有脾破裂、溶血性貧血、胃腸道出血、腮腺腫大等。
診斷和鑑別診斷
診斷以典型臨床表現(發熱、咽痛、肝脾及淺表淋巴結腫大),外周血異型淋巴細胞>10%和嗜異性凝集試驗陽性為依據,並結合流行病學資料多可作出臨床診斷。對嗜異性凝集試驗陰性者可測定特異性EBV抗體(VCAIgM、EAIgG)以助診斷。
本病應注意與肺炎支原體、巨細胞病毒、腺病毒、A肝病毒感染、風疹、皰疹性咽炎所致的單核細胞增多相區別。其中巨細胞病毒所致者最常見,有人認為在嗜異性抗體陰性的類傳染性單核細胞增多症中,幾乎半數與CMV有關。縱隔淋巴結腫大者,應於淋巴瘤等惡性疾病鑑別。
治療
一、一般療法
急性期臥床休息。呼吸道隔離。注意口腔衛生。保證營養及足夠熱量。對症治療。
二、滅滴靈
15—50mg/kg/d,分3次口服,連服5—7天,適用於咽峽炎症。
三、抗生素
合併有細菌感染者應給予抗生素(避免用氨苄青黴素,以免發生皮疹)。
四、腎上腺皮質激素
強的松或地塞米松,適用於咽喉水腫呼吸道受阻、心肌炎、急性溶血性貧血、血小板減少性紫癜或中毒症狀重者,療程一般1—2周。
五、生物製劑
恢復期病人血清每次10—20m1,肌肉注射。丙種球蛋白肌肉注射或靜脈滴入。Q—干擾素100萬U/d,肌注,連續5天。
六、中藥
成藥有抗病毒口服液、銀黃口服液、清熱解毒口服液、金蓮花片劑、川心蓮片劑等,應辨證施治。
七、抗病毒西藥
無環鳥苷(Acyclovir)10—20mg/kg/d,分2—3次,靜滴。抑制EBV複製,停藥後病人鼻咽部仍可連續排病毒。病毒唑(Ribavirin)10—15mg/kg/d,分2次肌注,3—6天1療程;或威樂星口服液(每支10ml含Ribavirinl50mg),劑量1ml/kg/d,分2—3次口服。
八、嚴重併發症治療
如脾破裂應手術,呼吸道阻塞急需時做氣管切開。
預後
本病預後大多良好。病程一般為1~2周,但可有復發。部分患者低熱、淋巴結腫大、乏力、病後軟弱可持續數周或數月。極個別者病程遷延達數年之久。本病病死率為1%~2%,死因為脾破裂、腦膜炎、心肌炎等。有先天性免疫缺陷者感染本病後,病情迅速惡化而死亡。本病與單核巨噬細胞系統惡性病變是兩種迥然不同的疾病。雖EB病毒亦可見於淋巴瘤患者,但本病不會轉化為淋巴瘤。
預防
國內外正在研製EB病毒疫苗,將來除可用以預防本病外,尚考慮用於EBV感染的相關的兒童惡性淋巴瘤和鼻咽癌的免疫預防。
