適應證
帶血管蒂組織移植的正常血管(包括可以切斷的接受血管也必須是正常的);血管斷裂兩斷端之間無血管缺損,可以在無張力下縫合;吻合血管兩者的外徑接近,或相差小於外徑的1/3者,適用於端端縫合術。
手術步驟
圖1 沿血管縱軸分離
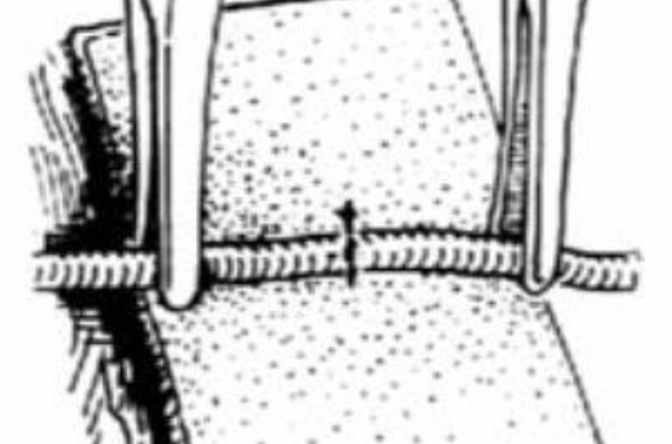
1.顯露血管 依據血管的解剖部位和走行方向,切開皮膚,皮下組織及筋膜,拉開肌層,即可顯露血管神經束。出血點用雙極電凝止血,或用3-0~5-0尼龍單絲結紮。將顯微血管鉗或顯微鑷子的尖端伸入血管神經之間,沿血管的縱軸分離,即可逐一顯露血管、神經[圖1]。
圖2 背襯有色塑膠薄膜,虛線示血管切斷處
2.置放顯微血管夾及顯微合攏器,分離血管或其斷端後,用連於合攏器的顯微血管夾阻斷血流,其方向應與血管垂直,2隻血管夾相距為10~15mm或斷端處5~8mm。血管的後面置放一塊約10×10mm2大小的有色塑膠薄膜,以作背襯[圖2]。
圖3 平血管斷端剪去外膜旁膜
3.切斷血管,剝離外膜 用直顯微剪開與血管成直角切斷血管或修整血管斷端,斷端回縮。此時可用合攏器將兩斷端靠攏,以減少張力。再用沖洗針頭伸入血管斷端的管腔,用肝素鹽水衝出腔內的血液和血塊。最後,左手持鑷子夾持血管斷端外面的外膜旁膜向斷端牽拉,右手持剪,平血管斷端剪去外膜旁膜,剩餘的外膜旁膜即行回縮,使白色的血管斷端裸露約2~3mm,以便縫合[圖3]。
4.縫合
⑴於血管斷端的上角和下角,自內向外進針,結紮後即成兩定點
⑴兩定點縫合法:用小血管夾閉合管腔後,血管斷端的上角和下角即為圓的0°及180°,術者左手將鑷尖伸入管腔撐開,右手用持針鉗持雙針的無損傷針線,在血管兩斷端對應的0°及180°兩點,距邊緣約0.1~0.2mm自內膜向外膜各縫一針[圖4⑴]。
⑵結紮時,輕輕加壓,使內膜外翻
進針時,針與血管壁垂直,同時用鑷尖反向加壓以助出針。打結時先輕輕提拉縫線,助手用鑷尖輕輕加壓使內膜外翻對合[圖4⑵]而後打結,一般連續打3個平結。
⑶在兩定點的中點縫第3針
打結後,剪去1根縫線,另一根縫線留作牽引。在兩定點牽引線的相對牽引下先縫前壁,即於第1針與第2針的中點,自外向內,再自內向外縫第3針[圖4⑶]縫線暫不結紮,以便看清管腔。
⑷在第3針與兩定點的中點,各縫一針
然後,在第3針與第1針和第2針的中點,各縫1針[圖4⑷]。
⑸翻轉血管夾和顯微合攏器,顯露後壁
將合攏器翻轉180°,觀察第3、4、5針是否縫及後壁,如未縫及後壁,即可將第3、4、5針的縫線打結、剪斷。前壁縫合完成後調轉牽引線,同時將顯微合攏器及血管夾翻轉180°,使後壁顯露[圖4⑸]。
⑹在兩定點的中點,縫合第6針
用同樣方法縫合後壁,即先縫第6針[第1針與第2針的中點][[圖4⑹],然後在第6針與第1針和第2針的中點,縫第7針和第8針[圖4⑺]。
⑺在第6針與兩定點的中點,縫合第7和第8針
一般外徑1mm左右的血管,縫合8針足夠。因血管外徑不同,有的只需縫6針,有的需縫10針,其縫合的順序如圖所示[圖4⑻]。
⑻縫合順序示意圖 圖4 兩定點縫合法
⑵三定點縫合法:即在血管兩斷端的90°,210°及330°,各縫合1針,使內膜妥善對合後打結,形成3個定點[圖5 ⑴]。
⑴三定點進針部位
然後,在3針之間,依血管外徑的大小,各縫合1~2針,總針數6~9針[圖5 ⑵]。在第1針與第2針之間縫合時,助手可將第3針的縫線輕輕向後牽拉,使前、後壁分離,這樣,可以避免縫針縫及血管後壁。但三定點縫合法的缺點是定點不易正確,難以達到等距縫合和針距保持均勻。故適用於管壁較薄,前後壁易貼合在一起的血管縫合。
⑵縫合順序示意圖 圖5 三定點縫合法
5.恢復血流 動脈吻合完成後,先去遠心端的血管夾,再去近心端的血管夾,以恢復血流。如縫合良好,鬆開血管夾後,可見血管充盈良好,遠側動脈有搏動,吻合口只有輕微的漏血,用鹽水棉球輕壓1~2分鐘,即可停止。反之,如縫合的針距不均勻,則吻合口有噴血或嚴重漏血,常須再阻斷血流,加針補漏,但這種加針容易誤縫後壁,可導致縫合失敗。
圖6 勒血試驗
6.檢查吻合口通暢(勒血試驗) 漏血停止後,術者用2把顯微鑷子輕輕夾住動脈或靜脈血流近端吻合口以上部位,1把鑷子向吻合口的遠側移動,以驅出血管腔內的血液並夾住不松,壓癟血管後再移去血流近端的鑷子,以恢復血流。如血液迅速通過吻合口,使壓癟的血管充盈,提示吻合口通暢[圖6]。反之,如壓癟的血管充盈緩慢,提示吻合口部分梗阻;如血管不充盈,提示吻合口不通,必須切除吻合口,重新縫合。
7.按解剖層次,逐層縫合,閉合傷口。
術中注意事項
1.剝離外膜不宜過多 一般切除血管斷端的外膜旁膜2~3mm,即夠縫合之用。如將外膜旁膜切除過多,不但損傷血管斷端的血供,還可傷及肌層,使管壁塌陷,縫合困難,或使管壁薄弱,縫合時易被撕裂,而使縫合失敗。
2.進針、出針和打結是小血管吻合成敗的關鍵,必須熟練掌握,做到正確進針和出針,保證邊距和針距均勻。
⑴定點縫合時,用雙針無損傷針線,對準定點,與管壁垂直進針。打結前,應輕提縫線,助手用鑷尖加壓,使內膜對合,並稍外翻。如進針的角度<60°,縫針在管壁內經過的途徑增加,打結時縫線內所包含的外膜和中膜,多於內膜,往往引起內膜內翻或對合不良。
⑴進針點A與出針點A'均在兩定點的中點,邊距均為0.2mm,縫合正確
⑵在定點間加針縫合,多用單針縫線,由外向內進針,再由內向外出針。其進針點和出針點必須是兩定點的中點,而且進針點與出針點的邊距必須相等,才能保證針距和邊距均勻[圖7 ⑴],如針距和邊距不等,縫線打結後,內膜將翻成貓耳朵狀,是噴血或嚴重漏血的原因[圖7 ⑵ ⑶]。
⑵進針點A與出針點A'的邊距不等 ⑶進針點A與出針點A'針距不等 圖7 縫合注意針距和邊距
3.縫線打結應鬆緊合適 過松可引起吻合口漏血,過緊則引起管壁壞死。一般縫線打結後,在牽引下透過管壁可以看到一個小圈,為鬆緊合適[圖8]。
圖8 縫線結紮後,透過管壁可看到一個小圈
4.預防縫及後壁 一般三定點縫合時,助手輕輕向後牽拉牽引線,使後壁分開。二定點縫合時,術者或助手應將鑷尖伸入管腔,撐開管腔,使前後壁分開。每縫1針時,術者必須透過半透明的管壁,看清針尖未縫及後壁。如有懷疑,可將縫針保留在管壁上,翻轉血管。觀察是否縫及後壁[圖9]。如果縫及後壁,應退出縫線,重新進針。
⑴透過管腔,可見縫針未縫及後壁 ⑵保留縫針,翻轉180°,可見縫針未縫及後壁 圖9 預防縫及後壁
5.防止扭曲,張力適宜 血管吻合前,將血管兩斷端按解剖位置擺正,並置放小血管夾,以防扭曲。然後,將小血管夾與合攏器相連。一般說來,血管斷端能用顯微合攏器對合的,大都張力合適。如張力過大,應作血管移植術。不要勉強縫合,以免引起血管壁撕裂,吻合口裂開等不良後果。
6.內膜必須完整,縫合前應在手術顯微鏡下觀察內膜是否分離或脫出。如有分離或脫出,應將之切除,直至正常內膜顯露為止。
7.動脈噴血 縫合前,應取下近心端的小血管夾觀察動脈有無噴血。如無噴血,常見的原因是動脈近端有血栓形成、動脈硬化或動脈痙攣,應在除去原因、恢復噴血後,始可縫合。
8.出針時,助手應順針的弧度拔針,如拔針後拉線發澀,不要勉強硬拉,多因尼龍線上附有外膜或血塊,應先將線退回1~2cm,取去附於線上的異物,即可順利拉出。
9.注意無損傷操作 小血管吻合必須堅持無損傷操作,應特別注意:
⑴不能用鑷子夾持血管內膜,必要時只能夾持外膜旁膜。
⑵不應過多地刺激血管,以免引起血管痙攣。
⑶小血管夾的壓力應在30g/mm2以下,術前選好壓力合適的血管夾,以免壓力太大而損傷內膜。
⑷顯微手術器械及手套必須經常保持潔淨無血,以免血液與縫線粘連,移動器械時引起縫線撕脫。
10.濕潤術野 血管縫合的時間較長,為防止血管顯露時間久後發生乾燥,術中應經常用肝素鹽水溶液噴淋,保持術野濕潤。
圖10 液壓擴張痙攣的血管
11.血管痙攣的處理 小血管縫合時,常發生血管痙攣,處理也很困難。常用的處理方法有:①神經阻滯,即再作一次小劑量的神經阻滯麻醉,如臂叢,腰麻、硬膜外麻醉;②全身套用血管擴張藥,如罌粟鹼,妥拉蘇林等;③局部用熱鹽水紗布濕敷;④用6%硫酸鎂溶液濕敷;⑤液壓擴張:即用肝素鹽水溶液,分段進行液壓擴張[圖10]。
12.血管外徑大小不一的處理 兩根擬行縫合血管的外徑相差超過1/3時,即不應作端端縫合,應改作端側縫合。如兩血管外徑相差小於外徑1/3時,可用下列方法解決:
圖11 外徑小的血管斷端切成斜口
⑴將外徑較小的血管剪成斜口,使管口變大[圖11]。
圖12 修剪外徑小的血管斷端,使管口變大
⑵將外徑較小的血管沿縱軸剪一小口,再剪去二個尖角,可使管口變大[圖12]。
⑶用鑷尖插入外徑較小的血管斷端作機械性擴張,使管口擴大。
圖13 等弧度縫合
⑷改等距離縫合為等弧度縫合。所謂等弧度縫合,是兩條血管斷端的0°對0°,180°對180°,90°對90°……縫合,這樣縫合的弧度相等,但距離不等,可將外徑較小的血管管腔拉大,與外徑較大的血管對合[圖13]。