概述,疾病名稱,英文名稱,別名,分類,ICD號,流行病學,病因,發病機制,血管源說,神經源說,組胺說,睫狀神經痛的臨床表現,睫狀神經痛的併發症,實驗室檢查,輔助檢查,診斷,鑑別診斷,睫狀神經痛的治療,預後,睫狀神經痛的預防,相關藥品,
概述
睫狀神經痛(cluster headache,CH)以往又稱組織胺性頭痛、叢集性頭痛、蝶齶神經痛、偏頭痛性神經痛、Horton綜合徵。是一種多見於中年男性的、周期性叢集性發作的、部位固定於一側眼眶及其周圍的頭痛。男女之比為6.2∶1,男性明顯高於女性,發病年齡高峰男性為25~44 歲,女性40~59 歲,兒童少見。發作多在晚間,初感一側眼及眼眶周圍脹感或壓迫感,數分鐘後迅速發展為劇烈脹痛或鑽痛,並向同側額顳部和頂枕部擴散,同時伴有疼痛側球結膜充血、流淚、流涕、出汗、眼瞼輕度水腫,少有嘔吐。
疾病名稱
睫狀神經痛
英文名稱
cluster headache
別名
histamine cephalagia;Horton綜合徵;蝶齶神經痛;叢集性頭痛;偏頭痛性神經痛;組織胺性頭痛
分類
神經內科 > 頭痛
ICD號
G44.0
流行病學
睫狀神經痛遠比偏頭痛少見。國內郭述蘇等(1986)26省市調查結果患病率為6.8/10萬,男性11.7/10萬,女性1.9/10萬,男女之比為6.2∶1,男性明顯高於女性,發病年齡高峰男性為25~44歲,女性40~59歲,兒童少見。
病因
睫狀神經痛的病因不明,傳統的觀點認為CH與血管功能障礙有關。
發病機制
睫狀神經痛的發病機制尚未完全清楚,有以下幾種觀點可供參考:
血管源說
某些擴血管藥物,如硝酸甘油、組胺、乙醇等可誘發CH發作,而縮血管藥物,如麥角胺、去甲腎上腺等可使之緩解。有研究發現CH發作時痛側海綿竇段大腦中動脈管徑擴大,發作停止後變小。經顱都卜勒檢查,CH發作時痛側大腦中動脈平均血流速度明顯高於對側,也高於緩解期,而痛側大腦前動脈流速低於對側。熱成像檢查發現痛側眶區散熱增加。有人發現CH叢集發作期眶上靜脈及海綿竇有炎性改變,導致眼靜脈回流障礙並激活疼痛神經纖維,引起眼痛、流淚、鼻塞、流涕等症狀。
神經源說
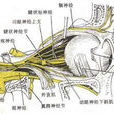
CH發作疼痛均發生在三叉神經第1、2支分布區,提示與三叉神經有關。可能三叉神經受到逆行性刺激,誘發P物質和其他血管活性肽釋放,引起血管擴張而頭痛。疼痛發作側的自主神經症狀,提示交感神經興奮性降低,副交感神經興奮性增高,說明自主神經功能障礙在CH發病中起一定作用。實驗發現眶上靜脈及海綿竇炎症可能損害交感神經纖維,引起自主神經症狀,因此,可以認為血管因素和神經因素在頭痛發作中可能共同起作用。CH發作有明顯周期性,有的像定時鐘一樣,每天幾乎在恆定的時間發作,因此有人提出CH可能存在中樞神經系統功能障礙,如源於下丘腦後部調節自主神經的神經元功能障礙,下丘腦前部,如視上核與生物鐘節律有關的神經功能紊亂。生物鐘受5-HT調節,某些治療CH的藥物可加強5-HT能神經傳導,提示有5-HT能神經的功能障礙。
組胺說
組胺是一種強血管擴張藥,部分CH患者血中組胺增高,皮下注射組胺可以誘發患者頭痛發作,CH的臨床症狀很像組胺反應,套用組胺脫敏治療對部分患者有效。此外,有人發現,CH患者痛側顳部皮膚肥大細胞增多,其活性增強,該細胞能合成和釋放某些血管活性物質,如組胺、5-HT等。據此提出CH發病與組胺有關,但確切機制,因果關係並不清楚。
睫狀神經痛的臨床表現
睫狀神經痛分為發作性和慢性。發作性CH無先兆,頭痛固定於一側眼及眼眶周圍。發作多在晚間,初感一側眼及眼眶周圍脹感或壓迫感,數分鐘後迅速發展為劇烈脹痛或鑽痛,並向同側額顳部和頂枕部擴散,同時伴有疼痛側球結膜充血、流淚、流涕、出汗、眼瞼輕度水腫,少有嘔吐。60%~70%患者發作時病側出現Horner’s征。頭痛時患者十分痛苦,坐臥不寧,一般持續15~180min,此後症狀迅速消失,緩解後仍可從事原有活動。發作呈叢集性,即每天發作1次至數次,每天大約在相同時間發作,有的像定時鐘一樣,幾乎在恆定的時間發作,每次發作症狀和持續時間幾乎相同。叢集性發作可持續數周乃至數月後緩解,一般1年發作1~2次,有的患者發病有明顯季節性,以春秋季多見。CH緩解期可持續數月至數年,本病60歲以上患者少見,提示其病程有自行緩解傾向。
慢性睫狀神經痛極少見,占CH不足10%,可以由發作性CH轉為慢性,也可以自發作後不緩解成持續性發作。慢性CH臨床症狀與發作性CH臨床症狀相同,症狀持續發作1年以上,或雖有間歇期,但不超過14天。
睫狀神經痛的併發症
由於長期頭痛,患者會出現情緒抑鬱,性格改變等精神症狀。
實驗室檢查
血、尿常規、電解質及腦脊液檢查,排除器質性病變。
輔助檢查
顱腦CT或MRI檢查,具有重要的鑑別診斷意義。
診斷
睫狀神經痛診斷主要依據其反覆叢集性發作的病史和典型的臨床症狀,緩解期無陽性神經體徵,缺少實驗室及其他輔助檢查的依據。
鑑別診斷
注意與偏頭痛、三叉神經痛及其他原因引起的頭面痛鑑別。
睫狀神經痛的治療
睫狀神經痛的治療基本與偏頭痛相同。發作時可口服麥角胺1~2mg,或者在每天發作前服。預防發作或減輕發作時的症狀,連服10~14天。舒馬普坦(舒馬坦))是5-HT受體激動藥,與5-HT受體結合,從而抑制5-HT的擴血管作用,使血管收縮達到治療目的,可以口服、滴鼻、皮下或靜脈注射,1~2mg/次,每天不超過6mg,用藥後如出現胸悶、胸部發緊應立即停用。叢集發作時口服潑尼松,20~40mg/d,或甲潑尼龍(甲基潑尼松龍)靜脈滴注,200mg/d,至叢集發作停止後停藥。
發作時面罩吸氧或高壓氧治療,對部分患者有效。鈣離子拮抗藥,如氟桂利嗪(氟桂嗪)每晚5~10mg口服。抗癲癇藥物,如丙戊酸鈉0.6~1.2/d口服,部分患者有效。非甾類固醇類止痛藥,如阿司匹林、吲哚美辛(消炎痛)、雙氯酚酸等可以試用。組胺脫敏治療對部分患者有效。藥物治療無效的患者可試用神經阻滯療法,如利多卡因蝶齶神經節阻滯,眶上神經或眶下神經酒精注射,射頻三叉神經節阻滯。CH預後良好,多數經治療或自行緩解。
預後
叢集性發作可持續數周乃至數月後緩解,一般1年發作1~2次,有的患者發病有明顯季節性,以春秋季多見。CH緩解期可持續數月至數年,本病60歲以上患者少見,提示其病程有自行緩解傾向。
睫狀神經痛的預防
注意生活規律,避免過度疲勞、壓力過大、防治亞健康狀態等。
相關藥品
硝酸甘油、甘油、組胺、麥角胺、舒馬普坦、潑尼松、甲潑尼龍、潑尼松龍、氧、氟桂利嗪、桂利嗪、丙戊酸鈉、阿司匹林、吲哚美辛、利多卡因