微小病變性腎病(Minimal change nephropathy)又稱類脂性腎病,是導致腎病綜合徵的最常見疾病之一。約占兒童原發性腎病綜合徵的75%,約占8歲以下兒童腎病綜合徵的70%~80%。在成人中也不少見,占16歲以上原發性腎病綜合徵病人的15%~20%。
概述
檢查
治療措施
自發性緩解
激素治療
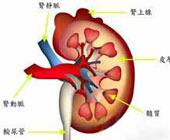 微小病變性腎病
微小病變性腎病注意情況
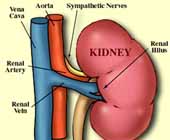 微小病變性腎病
微小病變性腎病疾病鑑別
鑑別方法
發病機理
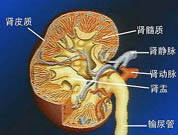 微小病變性腎病
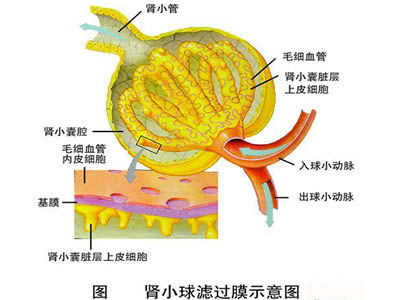
微小病變性腎病病理改變
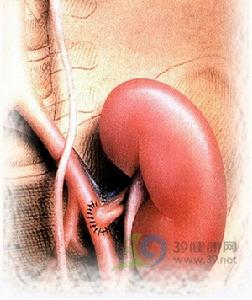 微小病變性腎病
微小病變性腎病臨床表現
 微小病變性腎病
微小病變性腎病
微小病變性腎病(Minimal change nephropathy)又稱類脂性腎病,是導致腎病綜合徵的最常見疾病之一。約占兒童原發性腎病綜合徵的75%,約占8歲以下兒童腎病綜合徵的70%~80%。在成人中也不少見,占16歲以上原發性腎病綜合徵病人的15%~20%。
 微小病變性腎病
微小病變性腎病 微小病變性腎病
微小病變性腎病 微小病變性腎病
微小病變性腎病 微小病變性腎病
微小病變性腎病 微小病變性腎病
微小病變性腎病微小病變型腎病(MCN)既往稱為類脂性腎病,大多數病人對糖皮質激素治療敏感。本病以光鏡下腎小球基本正常,電鏡下腎小球上皮足突細胞突起融合和消失,無明顯系膜細胞...
微小病變性腎病(Minimal change nephropathy)又稱類脂性腎病,是導致腎病綜合徵的最常見疾病之一。約占兒童原發性腎病綜合徵的75%,約占8歲以下兒童腎病綜合徵的70...
定義: 微小病變腎病(minimal change disease, MCD)是一組臨床以單純性腎病綜合徵為表現的疾病。光鏡下腎小球基本正常,可有輕度系膜增生,近端腎小管上皮細胞可見...
分為原發性、繼發性和遺傳性三大類,原發性NS屬於原發性腎小球疾病,有多種病理類型構成。 分類 兒童 青少年 中老年 原發性 微小病變型腎病 系膜增生性腎小球腎...
多在3個月到5歲時出現腎病綜合徵,腎臟病理早期為微小病變樣改變,隨後可出現局灶節段性腎小球硬化。類固醇激素治療無效,出現症狀後,迅速進展到終末期腎衰竭,需腎臟...
微小病變'(Minimal Change Disease、MCD、又稱"無病變"(Nil Lesions)或"無病"(Nil Disease/類脂性腎病)是一種導致腎病綜合症的腎疾病,通常會影響到兒童(高峰期...
腎炎是由免疫介導的、炎症介質(如補體、細胞因子、活性氧等)參與的,最後導致腎...按照腎活檢檢查獲得的腎臟病理表現不同分為IgA腎病、系膜增生性腎炎、微小病變、...
臨床病理聯繫:主要表現為腎病綜合徵,蛋白尿為高選擇性,蛋白成分主要為小分子的白蛋白,因為腎小球病變輕微,所以一般無血尿和高血壓。...
慢性腎小球腎炎簡稱慢性腎炎,系指蛋白尿、血尿、高血壓、水腫為基本臨床表現,起...按照腎活檢檢查獲得的腎臟病理表現不同分為IgA腎病、系膜增生性腎炎、微小病變、...
本病是否為獨立疾病仍有爭論,它與微小病變腎病和輕微病變的 MsPGN 關係如何尚未完全明了,是否為微小病變型發展為 FSGS的過渡型病變也無確切證據。出現 NS的預後較...
微小病變性腎病是怎么回事局灶節段性腎小球硬化症是怎么回事膜性腎病是怎么回事什麼是系膜增生性腎小球腎炎什麼是IgA腎病高血壓與慢性腎臟疾病有何關係...
原發性腎小球疾病臨床表現 原發性腎小球疾病種類較多,均可表現有蛋白尿、血尿、水腫、高血壓、腎功能損害,主要有以下7種。 1. 微小病變性腎病 好發於兒童和青...
2.腎病性大量蛋白尿 除具有普通型的表現外,部分患者可表現腎病性大量蛋白尿,病理分型以微小病變型腎病、膜性腎病、膜增生性腎炎、局灶性腎小球硬化等為多見。 ...
世界衛生組織狼瘡性腎炎病理學分類共6型,從I型至VI型,預後依次由好到差。I型:正常或微小病變型;II型:系膜增殖性狼瘡性腎炎;III型:局灶增殖性狼瘡性腎炎;IV型...
是腎小球病變逐漸進展,並發展到終末期的漸進性過程,但並不是所有腎小球腎炎患者...按照腎活檢檢查獲得的腎臟病理表現不同分為IgA腎病、系膜增生性腎炎、微小病變、...
原發性腎病綜合症的病理類型也比較多,有微小病變性腎病、局灶節段性腎病、膜性腎病等。腎病綜合症屬中醫的水腫、腰痛、虛勞、尿濁等證的範疇。祖國醫學認為,腎病...
可作為系膜增生、系膜IgM沉積和局灶性腎小球硬化,可是微小病變性腎病對類固醇耐藥,反覆發作慢性進展的後果。亦有對激素無效的原發性腎病綜合徵早期腎活檢即為局灶...
鐮狀細胞病可發生典型的腎病綜合徵,在病理上可為微小病變型、系膜增殖型、膜增殖型及局灶性腎小球硬化型等。系膜區及上皮細胞可有鐵質沉積。...
② 部分微小病變型腎病綜合徵,因腎小球毛細血管膠體滲透壓降低,而腎小球病變輕,故濾過率增加。③ 妊娠期腎小球濾過率可增高,產後即恢復正常。(2) 腎小球濾過...
確診需靠腎活檢病理診斷,早期病變光鏡下腎小球可正常,易誤診為微小病變型腎病,此時電鏡和免疫螢光檢查尤其重要。原發性MN的診斷需除外繼發性MN: 1.膜性狼瘡性...
(2)部分微小病變型腎病綜合徵因腎小球毛細血管膠體滲透壓降低,而腎小球病變輕,故濾過增加。 (3)妊娠期腎小球濾過率可增高,產後即恢復正常。 2.腎小球濾過率降...
先天性兒童腎病的原因還沒有完全研究明白,腎病專家解析認為先天性兒童腎病是一種常染色體隱性遺傳性疾病,推測基因病變導致硫酸類肝素代謝障礙,使腎小球基底膜缺乏硫酸...
根據其臨床表現分為單純性腎病、腎炎性腎病和先天性腎病三種類型。在5歲以下小兒,腎病綜合徵的病理型別多為微小病變型,而年長兒的病理類型以非微小病變型(包括系...
組織學上無任何明確病變;亦可能是不同類型的腎小球疾病,如膜性腎病、系膜增生性腎炎、微小病變性腎病、局灶節段性腎小球硬化,甚至某些IgA腎病的早期表現。...
(1)輕微性腎小球病變 包括微小病變型腎病。 (2)局灶性節段性病變 包括局灶節段性腎小球硬化。 (3)瀰漫性腎小球腎炎 ①膜性腎病。②增生性腎炎:系膜增生性...
淋巴瘤和白血病亦可發生腎小球損害,霍奇金病最常引起微小病變,偶可發生急性或慢性腎炎綜合徵。腎病綜合徵是霍奇金病腎小球損害的主要臨床表現。霍奇金病的臨床病情...
