基礎信息
簡介
宮腔鏡:其實質上是一種纖維光源內窺鏡,包括宮腔鏡、能源系統、光源系統、灌流系統和成像系統。
技術特點
宮腹腔鏡不僅能確定病灶存在的部位、大小、外觀和範圍,且能對病灶表面的組織結構進行細緻的觀察,並在直視下取材或定位刮宮,大大提高了對宮腔內疾病診斷的準確性,更新、發展和彌補了傳統診療方法的不足。
適應症
2.宮外孕的腹腔鏡手術治療:可行腹腔鏡輸卵管切除術。輸卵管線性切開取
胚胎術保留輸卵管。輸卵管異位
妊娠的包塊清除術。
3.卵巢囊腫的剝除腹腔鏡手術。
4.附屬檔案切除腹腔鏡腹腔鏡手術。
5.盆腔粘連分解腹腔鏡手術。
6.絕育腹腔鏡手術。子宮穿孔修補腹腔鏡手術。節育環外游取環腹腔鏡手術。
7.子宮復位腹腔鏡手術。子宮懸吊腹腔鏡手術。
8.不孕症。輸卵管造口腹腔鏡手術。
手術優勢
診療作用
宮腹腔鏡可以代替大部分經腹的剖腹探查,典型的例子是盆腔炎性粘連包塊,由於宮腹腔鏡的使用,避免了盲目的開腹術,另一方面宮腹腔鏡技術在診斷的同時可進行手術治療,尤其在宮外孕、卵巢破裂、不孕症等疾病中,其優越性更為明顯。
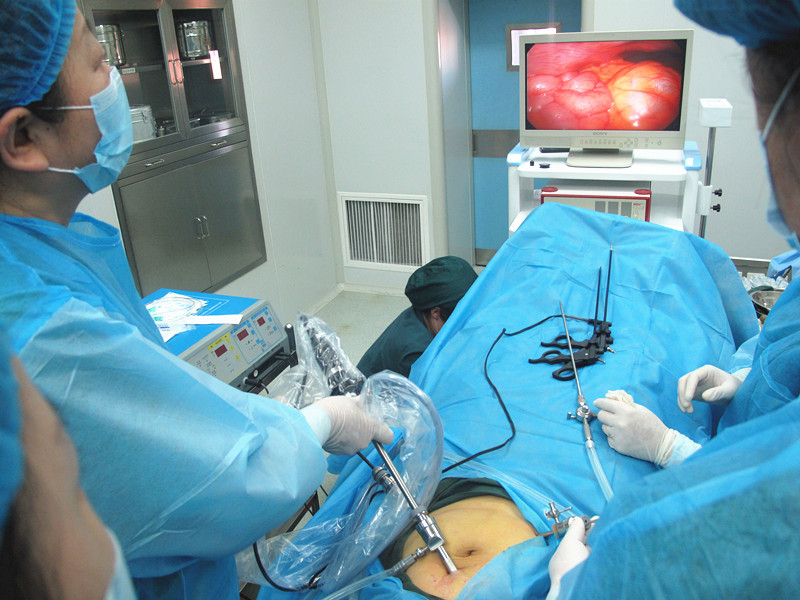
 宮腹腔鏡手術
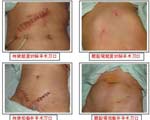
宮腹腔鏡手術手術創傷小
腹腔鏡手術創傷很小,僅需2個小口,瘢痕很小,這一點對年輕人及愛美的女性來說更值得注意。術後疼痛輕,一般人術後不再需要止痛藥。宮腔鏡是一種光學儀器,用來做子宮腔的觀察、診斷及治療。子宮鏡可分為診斷型及手術型,又有軟式及硬式之分。軟式診斷型宮腔鏡是利用先進的光纖所製成,管徑小,可隨意彎曲,容易做整個子宮腔之觀察及診斷,檢查過程快速(大約2~5分鐘),不痛、不傷子宮。
術後恢復快
宮腹腔鏡手術在密閉的盆腹腔內進行,創傷遠遠小於經腹手術,患者術後即可下床活動,次日可食半流質食物,術後一般3天即可出院,一周后恢復正常生活、工作。患者腹腔鏡手術後傷口疼痛明顯減輕。
疤痕影響小
傳統
手術疤痕長且影響外觀的缺點,而腹腔鏡手術基本不留疤痕,特別適合於女性愛美的需要。宮腹腔鏡手術對盆腔干擾小,沒有紗布或縫線等對組織的接觸,使術後盆腹腔粘連遠遠少於經腹手術。腹腔鏡手術為單刀直入的進入,對周圍組織的損傷降至最低,術後發生粘連的機會變小。
節省醫療費用
腹腔鏡手術住院天數較少,有的只要2-3天即可出院,7天即可完全恢復健康並投入工作,從而使患者負擔費用大大減少。宮腹腔鏡手術由於住院日的減少,術後恢復快,用藥的減少,都使患者費用降低,此外,因手術微創傷,患者短期內能恢復工作,而因疾病帶來的收入減少,家庭需要別人照顧等問題也不存在了。
手術費用
宮腹腔鏡手術算上術前術後用藥,各項檢查,全套下來,大概要8000元左右。
注意事項
術前準備
患者要注意個人衛生,最好用棉簽蘸著肥皂水或植物油將臍孔內的污垢除掉。術前應以清淡、易消化食物為主,切忌大魚大肉,以防引起術後
腸脹氣。同時注意調整心理狀態,保證充足睡眠。
1.腹部皮膚準備同一般腹部手術,但要特別注意臍部的清潔,因需要在臍部穿刺。
2.腸道準備術前一天予半流飲食,術前一晚l0時起至手術前禁食。術前一天晚間及手術當日晨清潔灌腸。
3.陰道準備涉及子宮腔、陰道操作及放置舉宮棒的手術,術前應行陰道分泌物的檢查及陰道清潔,發現有陰道炎症疾患者應治癒後再手術。
4.血液準備術前應作血常規檢查。
5.手術前用藥手術前一天晚予鎮靜藥口服,保證睡眠質量,以利配合手術,麻醉前用藥根據麻醉方式決定。
6.留置導尿管術前必須安置導尿管,排空膀胱。
7.根據病人情況,結合手術的大小、難度,酌情選擇全身麻醉、
硬膜外麻醉、腰麻和局麻。
9、月經後或術前3天禁止性生活。
10、術前可適當憋尿,便於術中B超監護。
12、術後1周來院取病理結果並就診。
13、宮腔鏡電切術後2個月內可有少量陰道出血,第3個月才是正常來月經。
術後工作
宮腔鏡是一項新的、微創性婦科診療技術,可用於診斷、治療和隨訪子宮腔內病變。能避免開腹,保留子宮,僅破壞並摧毀病灶的手術。而
宮腔鏡手術後還需要注意什麼呢?由於護理不當容易造成,腹腔鏡手術後遺症,腹腔鏡手術雖然恢復快,手術創口小,但是我們必須注意以下幾點:
1、手術後6小時內,採用去枕平臥位,頭側向一邊,防止嘔吐物吸入氣管;
2、因術後大多數患者無
疼痛感,不要忽略按摩病人的腰部和腿部,半小時為病人翻身一次,以促進血液循環,防止
褥瘡發生;
3、當日液體輸完即可拔掉尿管,鼓勵病人下床活動;
4、術後6小時即可讓病人進少量流質飲食,如稀米湯、麵湯等。不要給病人甜牛奶、豆奶粉等含糖飲料;
5、腹腔鏡手術切口僅1厘米,因此一周后腹部敷料即可去掉,並可淋浴,然後即可逐步恢復正常活動。在一周前還是要注意適當、輕便活動,使身體早日復原。
相關知識
與傳統開腹手術的區別
1、腹腔不被切開,不暴露於空氣中。
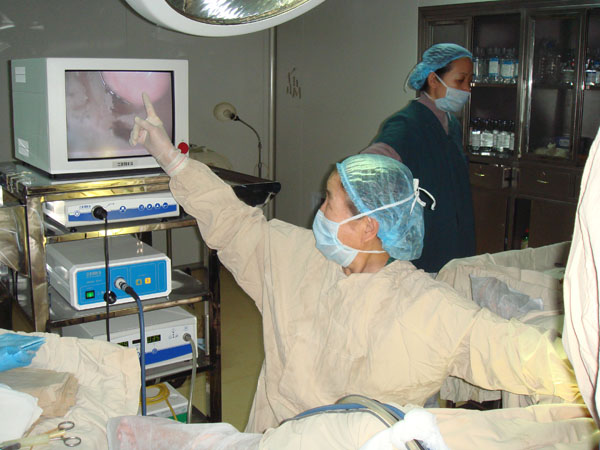
2、藉助於攝象系統手術野的暴露比傳統手術充分。
3、手術操作以上的部位不會受到不必要的操作干擾。
4、切開、結紮、止血主要依賴電凝外科來完成,手術部位異物明顯減少,
盆腔粘連減少。
| 傳統開腹手術宮 | 腹腔鏡微創手術 |
手術切口 | 需約10厘米長的切口宮腔鏡無切口 | 腹腔鏡只需3個3毫米小切口 |
手術出血 | 出血較多 | 出血極少 |
術後疼痛 | 疼痛明顯 | 需鎮痛藥疼痛不明顯 |
感染機率 | 感染機會較大 | 組織較易粘連感染機會小,組織不易粘連 |
術後住院 | 24小時後下床活動,7天后出院3小時後下床活動 | 3天后可出院 |
康復狀況 | 3-6個月康復,疤痕粗長明顯1-2個月康復 | 無疤痕或僅留輕微疤痕 |
發展史
腹腔鏡微創術一路走來,經過了多個國家的尖端醫學家的艱辛努力,終於成功運用於外科手術當中,下面讓我們一起回眸歷史,去了解一下它的發展歷程。
1901年,俄羅斯
彼得堡的婦科醫師Ott在腹前壁作一小切口,插入
窺陰器到腹腔內,用頭鏡將光線反射進入腹腔,對腹腔進行檢查,並稱這種檢查為腹腔鏡檢查。
1910年瑞典斯德歌爾摩的Jacobaeus首次使用腹腔鏡檢查這一名詞,他用一種套管針製造氣腹。
1911年美國Johns Hopkins醫院的外科醫師Bernhein經腹壁的切口把直腸鏡插入腹腔,用發射光做光源。
1924年美國堪薩斯的內科醫師Stone用鼻咽鏡插入狗的腹腔,並推薦用一種橡膠墊圈幫助封閉穿刺套管避免操作中漏氣。
1938年
匈牙利的外科醫師Veress介紹了一種注
氣針,可以安全地做成氣胸;在做氣腹時,可以防止針尖損傷針下的內臟。用折中安全穿刺針製作氣腹的主張被普遍接受,並沿用至今。
真正針對性腹腔檢查術的發明者是德國的胃腸病學家Kalk,他發明了一種直前斜視135°的透鏡系統。他被認為是德國的診斷肝臟和膽囊疾病的腹腔鏡檢查術的奠基人。他於1929年首先提倡用雙套管穿刺針技術。
1972年美國婦科腹腔鏡醫師協會計畫在以後幾年中要完成近50萬例的腹腔檢查,這種檢查法已被婦科醫師廣泛接受。洛杉磯的Cedars-Sniai醫學中心有近1/3的婦科手術使用了診斷或治療的腹腔鏡技術。
1986年Cuschieri開始作
腹腔鏡膽囊切除術的動物實驗,1988年首屆世界外科內鏡代表會議上他報告了一例實驗動物用腹腔鏡施行膽囊切除術獲得成功,於1989年2月套用於臨床。
在人身上首次用腹腔鏡作膽囊切除獲得成功的法國外科醫師Philipe Mouret,1987年他在用腹腔鏡治療
婦科疾病的同時給同一個病人做了病變膽囊切除手術獲得成功,但未報告。
1988年5月,巴黎的Dubois在開展豬的腹腔鏡膽囊切除手術實驗基礎上也套用於臨床,其結果在法國首先發表並在1989年4月美國消化內鏡醫師協會的年會上放映了手術錄像,一舉轟動了世界。它首先震動了美國的外科界,在美國興起了腹腔鏡膽囊切除手術的熱潮,使
腹腔鏡膽囊切除術從動物實驗、臨床探索階段進行到臨床發展階段。
1991年2月,荀祖武完成我國第一例腹腔鏡膽囊切除術,這也是我國第一例腹腔鏡外科手術。20多年來,我國已開展40多類腹腔鏡外科手術,病例已超過100多萬。
當前,腹腔鏡微創術套用廣泛,受到了廣大患者的好評。
 宮腹腔鏡手術
宮腹腔鏡手術