疾病簡介,疾病分類,臨床表現,診斷鑑別,疾病治療,疾病預防,併發症,
疾病簡介
疾病名稱:肺大泡
其他名稱:肺大皰
疾病編碼:ICD-9:492-12ICD-10:J43.953
所屬部位:胸部,
所屬科室:呼吸內科,胸外科,兒科
肺大泡繼發於肺炎或肺膿腫者多見於嬰幼兒,有單發的也有多發的。因有炎性病變,小支氣管黏膜有水腫,造成管腔部分阻塞,產生活門作用,空氣能進入肺泡而不易排出,肺泡內壓力增高,肺泡間隔逐漸因泡內壓力增加而破裂,乃形成巨大的含氣囊腔,臨床上稱之為肺大泡;繼發於肺結核的則多為單發,亦無明顯之肺氣腫同時存在;繼發於肺氣腫者,常為多發,除大泡之外,常伴有多數小泡。
疾病分類
呼吸系統疾病
臨床表現
1 症狀和體徵:肺大泡的壁甚薄,由肺泡的扁平上皮細胞組成,也可能僅為纖維性膜。可與多種肺氣腫並存,常見於間隔旁側或細葉旁肺氣腫,可伴有碳末沉著,如煤礦工人塵肺,或不伴有碳末沉著,如瘢痕組織肺氣腫。根據病理形態將肺大泡分為三種類型。
1.1 Ⅰ型:狹頸肺大泡。突出於肺表面,並有一狹帶與肺相連。因為支氣管瘢痕組織形成的活瓣性阻塞,肺大泡體積增大系由於肺泡側支通氣和氣體滯留。Ⅰ型肺大泡壁薄,常由胸膜和結締組織形成,多發生於中葉或舌葉,也常見於肺上葉,可能由於該部位胸腔負壓大,常規胸片即可發現肺大泡的存在。
1.2 Ⅱ型:寬基底部表淺肺大泡。位於肺表層,在髒層胸膜與氣腫性肺組織之間。肺大泡腔內可見結締組織間隔,但它不構成肺大泡的壁,可見於肺的任何部位。
1.3 Ⅲ型:寬基底部深位肺大泡。結構與Ⅱ型相似,但部位較深,周圍均為氣腫性肺組織,肺大泡可伸展至肺門,可見於任何肺葉。
1.4 當肺大泡體積增大時,周圍肺組織受壓迫並引起肺臟移位。受壓肺組織在X線胸片上,表現為肺大泡周圍密度增高陰影。以上三型均見於慢性支氣管炎。小葉中心型肺氣腫不並發肺大泡。下葉肺大泡常見於有併發症的煤礦工人塵肺和融合性矽肺。
1.5 小的肺大泡本身不引起症狀,單純肺大泡的患者也常沒有症狀,有些肺大泡可經多年無改變,部分肺大泡可逐漸增大。肺大泡的增大或在其他部位又出現新的肺大泡,可使肺功能發生障礙並逐漸出現症狀。巨大肺大泡可使患者感到胸悶、氣短。肺大泡突然增大破裂,可產生自發性氣胸,而引起嚴重呼吸困難,也可出現類似心絞痛的胸痛。
1.6 肺大泡患者常合併有慢性支氣管炎、支氣管哮喘、肺氣腫,臨床症狀也主要由這些疾病引起,只是在肺大泡形成後,臨床症狀進一步加重。肺大泡繼發感染,可引起咳嗽、咳痰、寒戰和發熱,嚴重時出現發紺。如果引流支氣管阻塞,肺大泡腔被炎性物質充滿,可使空腔消失。臨床上可能出現經治療後感染症狀消失,而胸片上肺大泡陰影持續數周或數月不消退的情況。
診斷鑑別
1 醫技檢查
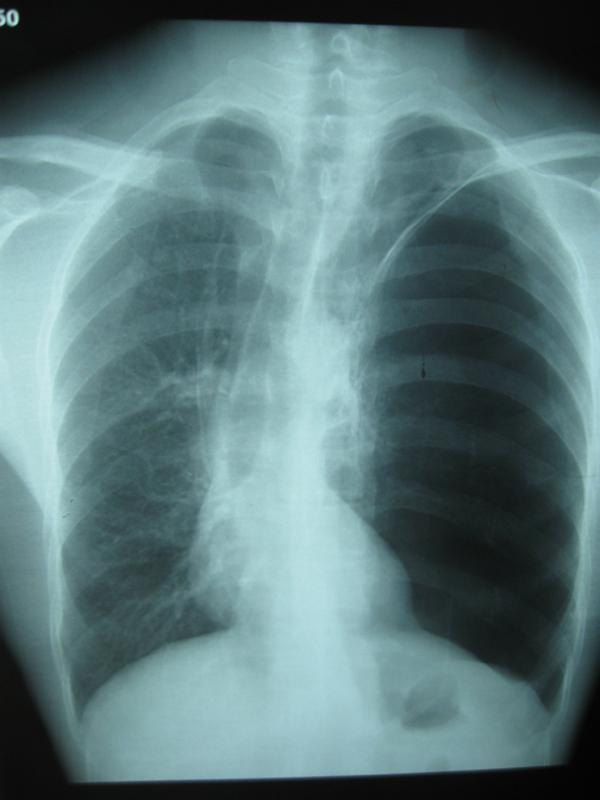
1.1 胸部X線檢查:是診斷肺大泡的最好方法。肺尖部肺大泡表現為位於肺野邊緣甚細薄的透亮空腔,可為圓形、橢圓形或較扁的長方形,大小不一,較大的肺大泡中,有時可見到橫貫的間隔。多個肺大泡靠攏在一起可呈多面狀。一般不與較大支氣管直接相通,無液平,支氣管造影劑也不能進入。肺底部的肺大泡,在正位胸片上常常不易見到,有的可以完全位於膈頂水平之下,有的則僅有部分位於膈頂之上,肺大泡壁如不顯示為連貫的環狀線條影,很易被誤認為幕頂狀胸膜粘連。巨大肺大泡一般具有張力,在其周圍可有一層壓迫性肺不張,使泡壁顯得較厚,貼近胸壁的可不清楚。附近的肺被推壓而引起部分肺不張,肺紋理聚攏,透亮度減低。肺大泡可以相互融合而形成占位很大的肺大泡,形似局限性氣胸。肺大泡也可破裂而產生局限性氣胸。
1.2 透視和呼氣相胸片:有助於發現肺大泡,因呼氣時氣體滯留使肺大泡體積顯得相對增大,邊緣更加清楚。斷層對明確肺大泡輪廓和顯示周圍肺組織的壓迫與移位也有幫助。並存小葉性肺氣腫時,斷層片也可顯示肺血管形狀的異常。
1.3 CT檢查:可發現胸膜下有普通胸片不易顯示的直徑在1cm以下的肺大泡。
1.4 肺血管造影:可準確表現肺血管受損的程度,以及肺大泡周圍血管被壓擠的情況。
2 診斷依據
2.2 X線或CT檢查:肺部有囊泡樣改變,泡中有多數方向不一的條索狀陰影,泡中無肺紋理。囊壁菲薄,有的囊腔中有液氣面。
3 容易誤診的疾病
3.1 局限性氣胸:肺大泡與局限性氣胸的鑑別要點是:肺大泡向四周膨脹,所以在肺尖區、肋隔角或心膈角區均可見到被壓迫的肺組織;而局限性氣胸則主要是將肺組織向肺內推壓,通常可見被壓迫的肺部邊緣縮向肺門,肺大泡無這種現象。因此雖然在兩者中都可見有條狀間隔,仍可給予區別。
3.2 肺結核空洞:發生在某一小支氣管內的炎症,導致局部充血腫脹。因為分泌物黏稠及支氣管痙攣,致使小支氣管發生狹窄或呈活瓣性阻塞,吸氣時空氣可進入肺內而呼氣時不能將氣體全部排出。肺泡內空氣越來越多,壓力逐漸增大,造成肺泡過度膨脹以致破裂形成泡性氣腫,互相融合成肺大泡。大泡與支氣管只是間接相通,故氣體不易排出,往往能維持數年無改變。有的可能形成進行性大泡,繼續擴大至一個肺為大泡所代替。肺大泡並非少見,但易與肺結核空洞相混淆。但結核性空洞是由於乾酪樣物質溶解排出後形成的,一般洞壁較厚,附近有結核病灶及浸潤,痰內可檢到結核菌,經抗結核治療有效,可資鑑別。
3.3 自發性氣胸
3.31 兩者雖然都是氣體腔對肺組織的壓縮,但由於氣體所在的部位不同,其形成的輪廓和對肺壓縮的形態也不同。巨型肺大泡是肺組織內肺泡破裂擴大而形成,將肺組織推向四周,呈“離心性”壓迫,在肺尖或膈面上可見被壓迫的肺組織,其邊緣有時可見向上或下的弧形陰影。自發性氣胸是髒層胸膜破裂,細小氣管及肺泡與胸腔相通,大量氣體進入胸腔,而將肺組織向內側壓縮,形成“向心性”壓迫,(有胸膜粘連者例外)。如為特發性氣胸壓縮較輕,在肺野中外帶形成透光區,其內側可見向內彎曲的肺組織邊緣。如為張力性氣胸可將肺組織推向肺門附近,形成圓形的團塊狀陰影。
3.32 巨型肺大泡一旦形成可存在多年,多次複查透光區可無改變。臨床症狀和體徵可長期存在。自發性氣胸發病多急驟,短期內複查透光區可明顯擴大或縮小。
3.33 巨型肺大泡如無合併感染一般不含液體,沒有液氣平面。而發自性氣胸如果得不到合理治療,多在短期內形成液氣胸。
3.34 巨型肺大泡一般禁忌胸穿、測壓和抽氣,因為刺破胸膜髒層易引起氣胸,而加重病情。如果誤診為氣作了穿刺測壓,則壓力在呼吸氣時的波動屬於大氣壓力,在“0”上下波動,抽氣後拍片透光區無縮小,症狀亦無改善,而張力性氣胸在穿刺測壓時壓力高於大氣壓,在“0”以上波動,抽氣後立即測可明顯下降,症狀好轉,拍片複查,透光區也可顯著縮小。
3.4 先天性肺囊腫。
3.5 膈疝。
3.6 肺膿腫等疾病相鑑別。
疾病治療
1 治療原則
1.1 無症狀的肺大泡不需治療,伴有慢性支氣管炎或肺氣腫的患者,主要治療原發病變。繼發感染時,套用抗生素。
1.2 肺大泡體積大,占據一側胸腔的70%~100%,臨床上有症狀,而肺部無其他病變的患者,手術切除肺大泡可以使受壓肺組織復張,呼吸面積增加,肺內分流消失,動脈血氧分壓提高,氣道阻力減低,通氣量增加,患者胸悶、氣短等呼吸困難症狀可以改善。
1.3 手術中應儘可能多的保留健康肺組織,力爭只作肺大泡切除縫合術,或局部肺組織楔形切除術,避免不必要的肺功能損失。
1.4 肺大泡破裂引起的自發性氣胸,可以經胸穿、胸腔閉式此流等非手術療法治癒,但反覆多次發生的自發性氣胸應採取手術方法治療。手術中結紮或縫扎肺大泡,同時可使用四環素或2%碘酒塗抹胸腔以使胸膜粘連固定,防止氣胸復發。
1.5 合併血氣胸的患者臨床症狀有時很重,常有胸痛、呼吸困難,同時也會有內出血的一系列表現,臨床上應密切觀察病情變化,在短時間內採取非手術措施,如輸血、胸穿等,症狀無明顯改善時,應果斷地行開胸探查。此時往往有較大的活動出血,非手術治療觀察時間過長常常延誤病情,預後不如手術止血好。
疾病預防
1.1 飲食雖無特殊要求,但應增加營養,多食優質蛋白、多食富含維生素的食物,少食刺激性食物、飲料,忌菸酒,避免感染。
1.2 患者及家屬常常擔心費用,手術療效,甚至恐懼手術,故圍手術期進行細緻的心理護理可緩解患者緊張情緒,減少應激反應。
1.3 術前戒菸、深呼吸訓練、有效咳嗽排痰等呼吸道準備可改善分泌物的清除能力,解除支氣管痙攣,減少呼吸道分泌物。
1.4 預防併發症時,呼吸道的護理尤為重要:術後應給低流量持續吸氧,鼓勵深呼吸,每2小時翻身拍背1次;做好心理護理,避免因疼痛或擔心管子脫落而拒絕咳嗽咳痰;患者應學會正確的排痰方法,如:在深吸氣後屏氣,輕咳數次,將痰咳至咽部,同時按壓胸部,最後用力咳嗽把痰咳出;若痰液黏稠者,應多飲水,以稀釋痰液,便於痰液排出。
併發症
1 併發症:自發性氣胸是肺大泡最常見的併發症,其次是感染和自發性血氣胸。
1.1 自發性氣胸:肺大泡可以沒有任何症狀。在突然用力,如劇烈咳嗽、提重物或體育運動時壓力突然增加,肺大泡破裂,氣體自肺內進入胸膜腔,形成自發性氣胸時,可能出現呼吸困難,氣急、心慌,脈搏加快等,氣胸使胸膜腔負壓消失,氣體壓縮肺組織使其向肺門部萎陷,萎陷的程度取決於進入胸腔的氣體的多少,以及肺及胸膜原有病變的病理情況,進入胸腔的氣體量大,肺組織原有病變輕,順應性尚好的,肺萎陷較多,有時可達到一側胸腔的90%,氣體迅速進入胸腔,肺組織急速萎縮,則症狀嚴重,甚至有發紺。如果患者除肺大泡以外,尚合併有肺氣腫、肺纖維化、肺組織長期慢性感染等病變,肺大泡破裂時雖然有一部分氣體進入胸腔,而肺組織萎陷程度可以較輕,但因為患者原有肺功能已減退,症狀也較重。X線可見被壓縮的肺形成的氣胸線,如果有粘連存在,則氣胸線不規則。肺大泡破裂後,其中一小部分裂口較小,肺組織萎縮後裂口自行閉合,漏氣停止,胸腔積氣逐漸吸收,胸腔負壓恢復,肺復張痊癒。
1.2 張力性氣胸:若肺大泡破裂後形成活瓣,吸氣時胸腔負壓增高,氣體進入胸腔,呼氣時活瓣關閉,氣體不能排出,尤其是咳嗽時,聲門關閉氣道壓力增高,氣體進入胸腔,聲門開放後,氣道壓力減低,裂口又閉合,每一次呼吸和咳嗽都使胸腔內氣體量增加,就形成張力性氣胸。張力性氣胸時患側肺組織完全萎縮,縱隔被推向健側,在健側肺組織亦被壓縮的同時心臟大血管移位,大靜脈扭曲變形,影響血液回流,造成呼吸循環嚴重障礙,患者可出現呼吸困難、脈快、血壓下降,甚至窒息、休克。患側胸廓隆起,多伴有患側皮下氣腫,氣管明顯向健側移位,病情危重,常需要急診處理。
1.3 自發性血胸:肺大泡引起的自發性血胸,多數由肺尖部的大泡或大泡周圍的肺組織與胸頂粘連及粘連撕裂活動出血。粘連帶中的小動脈直徑可達0.2cm,血管起源於體循環,壓力較高,同時胸腔內是負壓,更增加了出血的傾向。另外,由於肺、心臟、膈肌運動的去纖維化作用,胸腔內的血液不凝固,因此出血很難自動停止。臨床症狀可因出血的快慢而不同,出血緩慢時,患者可表現為逐漸加重的胸悶,呼吸困難,X線可見膈角變鈍,或胸腔積液的拋物線影像。出血迅速時,短期內可以有休克表現。
1.4 自發性血氣胸:肺大泡及周圍肺組織與胸壁的粘連被撕裂時,如果粘連帶中有血管破裂,同時肺組織也被損傷,就形成自發性血氣胸。
1.5 肺大泡繼發感染:多數情況下,肺大泡均發生在八級以上支氣管遠端,絕大多數是不感染的,但如果引流支氣管堵塞,肺大泡支氣管內充滿炎性分泌物,患者可出現發熱、咳嗽、咳痰等感染症狀,有時經抗感染治療後,臨床症狀好轉,而胸片上感染的徵象仍可持續較長一段時間。