基本介紹
- 中文名:冷休克
- 外文名:Cold shock
- 特點:病人皮膚濕冷
- 診斷標準:有誘發休克的病因
- 鑑別:血管阻力增高,心輸出量降低
定義,冷暖休克,診斷標準,病理,治療,補充血容量,控制感染,糾正酸鹼失衡,藥物的套用,皮質激素治療,防治,其他治療,
定義
休克初期,由於心肌收縮力減弱,心輸出量減少, 而外周血管擴張使周圍血管阻力亦降低, 表現為高排低阻型即高動力型,有血流分布異常和動靜脈短路開放增加,細胞代謝障礙和能量生成不足。病人皮膚比較溫暖乾燥,故叫暖休克。隨著病情發展,由於血管活性物質的生成及其作用,血漿外漏血液濃縮,血管痙攣,外周阻力增加,心排血量繼續減少, 表現為低排高阻型,即低動力型。外周血管收縮,微循環淤滯.大量毛細血管滲出致血容量和CO減少。病人皮膚濕冷,故叫冷休克。
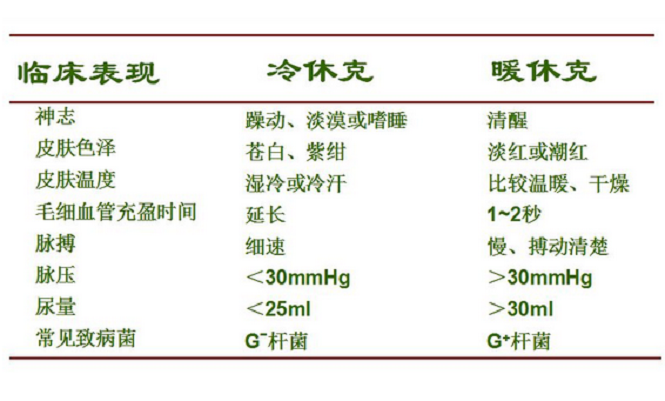
冷暖休克
暖休克周圍血管阻力降低,氧耗量減低,乳酸增多,低氧血症,低碳酸血症。表現為皮膚發亮、膚暖、皮膚乾。脈壓差較大,呼吸急促, 煩躁不安 。。實際上,“暖休克”較少見,僅是一部分革蘭陽性菌感染引起的早期休克表現。
診斷標準
3.1 有誘發休克的病因。
3.2 臨床症狀:
a.神誌異常。
b.脈細數>100次/min,或不能觸及。
c.四肢濕冷、胸骨部位皮膚指壓試驗陽性(壓後再充盈時間>2s)、皮膚發花、黏膜蒼白或發紺。
d.尿量<30ml/h,或尿閉。
3.3 血壓
a.收縮壓<10.7kPa(80mmHg)。
b.脈壓<2.7kPa(20mmHg)
c.原有高血壓病者,收縮壓較原水平下降30%以上。
3.4 判定方法
凡符合上述一項和二項中兩條及三項中的一條者,為確診病例。
病理
休克的血流動力學有高動力型和低動力型兩種。前者外周血管擴張、阻力降低,CO正常或增高(又稱高排低阻型),有血流分布異常和動靜脈短路開放增加,細胞代謝障礙和能量生成不足。使病人皮膚比較溫暖乾燥,形成暖休克。低動力型(又稱低排高阻型)外周血管收縮,微循環淤滯,大量毛細血管滲出致血容量和CO減少。病人皮膚濕冷,形成冷休克。冷休克患者神志躁動或淡漠或呈嗜睡狀態,皮膚蒼白、發紺或花斑樣發紺,皮膚濕冷或出冷汗,毛細血管充盈時間延長,脈搏細速,脈壓30mmHg,尿量25ml/小時。"冷休克"較多見,多由革蘭陰性菌感染引起;而且革蘭陽性菌感染的休克加重時也成為"冷休克"。至晚期,病人的心功能衰竭、外周血管癱瘓,就成為低排低阻型休克。
治療
補充血容量
此類病人休克的治療首先以輸注平衡鹽溶液為主,配合適當的膠體液、血漿或全血,恢復足夠的循環血量。一般應作中心靜脈壓監09維持正常CVP值,同時要求血紅蛋白100g/L,血細胞比容30%-35%,以保證正常的心臟充盈壓、動脈血氧含量和較理想的血粘度。感染性休克病人,常有心肌和腎受損,故也應根據CVP監測,調節輸液量和輸液速度,防止過多的輸液導致不良後果。
控制感染
主要措施是套用抗菌藥物和處理原發感染灶。對病原菌尚未確定的病人,可根據臨床判斷最可能的致病菌種套用抗菌藥,或選用廣譜抗菌藥。如腹腔內感染多數情況下以腸道的多種致病菌感染為主,可考慮選用第三代頭孢菌素,如頭孢哌酮鈉、頭孢他定,加用甲硝唑、替硝唑等,或加用青黴素或廣譜青黴素等。已知致病菌種時,則應選用敏感而較窄諧的抗菌藥。原發感染病灶的存在是發生休克的主要原因,應儘早處理,才能糾正休克和鞏固療效。
糾正酸鹼失衡
藥物的套用
經補充血容量、糾正酸中毒而休克未見好轉時,應採用血管擴張藥物治療,以α受體興奮為主,兼有輕度興奮β-受體的血管收縮劑和兼有興奮β-受體作用的α受體阻滯劑聯合套用,以抵消血管收縮作用,保持、增強β受體興奮作用,而又不致使心串過於增速,例如山莨菪鹼、多巴胺等或者合用間羥胺、去甲腎上腺素,或去甲腎上腺素和酚妥拉明的聯合套用。 感染性休克時,心功能常受損害。改善心功能可給予強心甙(毛花甙丙)、β-受體激活劑多巴酚丁胺。
皮質激素治療
糖皮質激素能抑制多種炎性介質的釋放和穩定溶酶體膜,緩解SIRS。但套用限於早期、用量宜大,可達正常用量的10~20倍,維持不宜超過48小時。否則有發生急性胃黏膜損害和免疫抑制等嚴重併發症的危險。
防治
①心功能的維護:A.改善心率,增強心肌收縮力:常用毛花甙C(西地蘭),劑量為0.2~0.4mg加入25%的葡萄糖溶液20ml內作緩慢靜脈注射。B.糾正心率失常:a.心動過速,一般用毛花甙C,首次量0.4mg,以後每4~6小時補加0.2~0.4mg,以達到飽和量。b.竇性心動過緩,可靜脈注射阿托品1~2mg或異丙腎上腺素1~2mg加入5%或l0%的葡萄糖液200ml中滴注。
②肺功能的維護:A.注意呼吸道通暢,清除分泌物。B.給氧,動脈血氧分壓低於10.67kPa以下,可通過鼻管或面罩給氧,氧流量控制在5~8L/分。C.人工輔助呼吸,有進行性低氧血症,及早使用呼吸機行人工輔助呼吸。D.呼吸興奮劑套用,尼可剎米(可拉明):0.25~0.5g/次,肌注或靜注,必要時2~3小時重複1次;靜脈注射時,在l~2分鐘內緩慢注入或滴注。山梗菜鹼(洛貝林):3~10mg/次,肌注、靜脈緩慢注入或滴注。二甲弗林(回蘇靈):每次8mg肌注、靜脈緩慢推注或滴注。
③腎功能的維護與腎功能衰竭的治療:急性腎功能衰竭是創傷的嚴重併發症之一,需採取積極的預防與治療措施。
腎功能的維護:A.嚴重休克患者應插置導尿管,記錄每小時尿量。B.糾正低血容量及低血壓,改善腎血流量。C.若心輸出量及血壓正常而尿少,可使用利尿劑。20%甘露醇溶液125~250ml,在30分鐘以內靜脈滴注;呋塞米(速尿)40~l00mg靜脈滴注或20~40mg靜脈推注;利尿合劑,由普魯卡因0.5~1.5g,維生素C 1~3g,安鈉咖0.25~0.75g,氨茶鹼0.125~0.25g加入10%葡萄糖500ml滴注或加入20%甘露醇250ml中滴注。若經上述處理仍不能增加排尿量,說明已發生腎功能衰竭,則應按腎功能衰竭治療。適量使用東莨菪鹼或山莨菪鹼、多巴胺以緩解腎血管痙攣。維持電解質平衡:調節血液酸鹼度及各種離子,尤其注意高血鉀的處理;可混合套用葡萄糖和胰島素;適當使用鈣劑和鹼性緩衝液;必要時人工透析:常用有腹膜透析、結腸透析、血液透析(人工腎),如血鉀超過7mmol/L,尿素氮超過10.7mmol/L時,即可採用。
其他治療
包括營養支持,防止並發的DIC等。 巴東譚峰源編撰