指征
PCT是診斷和監測細菌炎性疾病感染的一個參數。
PCT的測定可以預示為:
作為一個急性的參數來鑑別診斷細菌性和非細菌性感染和炎症。
監測有感染危險的患者(如外科術後和器官移植後免疫抑制期,多處創傷後)以及需要重症監護患者,用來探測細菌感染的全身影響或檢測膿毒性併發症。
評價嚴重炎症性疾病臨床進程及預後,如腹膜炎、膿毒症、SIRS和MODS。
19.5-1血清PCT在各種疾病中的類型
PCT升高 PCT降低或稍微升高
細菌性感染伴隨系統性炎症反應,例如:腹膜炎、軟組織感染 病毒感染,例如:B肝,HIV,CMV
全身性真菌感染 過敏反應(類型I~IV)
寄生蟲感染(痢疾) 局部局限性細菌感染、潰瘍、淺表微生物移植髮展
細菌引起的ARDS 中毒引起的ARDS
膽管引起的胰腺炎 中毒性胰腺炎
新生兒膿毒症 局部微生物移植髮展
外科大手術後的一些病例 小或中等規模外科手術
MODS:器官功能障礙綜合徵,又稱為多系統器官功能衰竭(MSOF)或稱多器官衰竭(MOF)
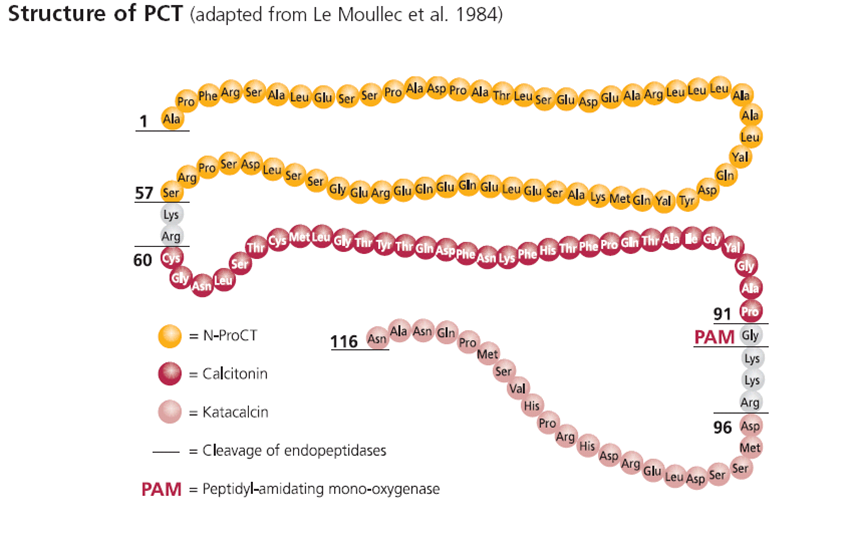
檢測法
免疫發光測定法
原理:血清或血漿和丫啶酯偶聯的單抗放在包被了抗catacalcin單抗的測試管中。孵育(室溫、暗處)後反覆洗滌洗去過剩的示蹤液。測定管直接用光度計測定。在測試中,注入H2O2和NaOH後,形成一個光的信號,它是按照相對光單位以標準曲線為基準所測定的,隨後將這個信號轉換為PCT濃度。
樣本
(EDTA,枸櫞酸或肝素抗凝)或血清1ml
參考範圍
<0.5ug/L
臨床意義
PCT是嚴重細菌性炎症和真菌感染的特異性指標,而且也是膿毒症和炎症活動有關的多臟器衰竭的可靠指標。如果給予足夠的刺激,免疫抑制的患者將產生PCT。PCT不僅是用於鑑別診斷的急性指標,而且是監控炎症活動的參數。PCT的檢測應是一系列的,即每日檢測和特別病例中的短間隔檢測,如每8~12h。即使因急性鑑別診斷而做的單個檢測也應該繼續做隨後的監控。PCT在各種疾病中的升高見表19.5-1,和預期的血漿水平見表19.5-2。
細菌性炎性疾病的鑑別診斷
在不明原因的炎性疾病中,PCT可表明由細菌引起的可能。在非細菌性疾病中,相對於臨床的嚴重程度,PCT濃度是低的。在疾病的進一步發展中PCT濃度的升高可能是細菌重複感染或膿毒症。
監控具感染危險的患者
可以通過PCT監控對有感染危險的重症患者監護。由於PCT只是在全身細菌性感染或膿毒症時合成,而不在局部炎症和輕微感染中合成,所以PCT在監控嚴重干擾時是比CRP、IL-6、體溫、白細胞計數、
紅細胞沉降率更好的工具。PCT在充分刺激下,於2~6h內產生。肺炎並不總會引起PCT升高。可用PCT作為感染監控的疾病見表19.5-3。
病程監控和預後
在嚴重的細菌性感染疾病中如膿毒症和MODS,PCT升高的程度是炎症活動的反映。PCT的優點相比較於其他炎症指標在於這樣一個事實,即嚴重的感染引起PCT濃度顯著升高(>10ug/L)。而較輕的感染或臨床不太嚴重的膿毒症僅引起PCT中度升高。CRP在中度感染中顯現出最大濃度。但以PCT絕對水平為根據並非總能作出疾病嚴重性的結論,如:APACHE II評分。恢復期患者的PCT反應比CRP顯著加快,其半衰期為9~24h,而後者在相當長的時期內處於病理範圍。
19.5-2 血清PCT在各種疾病中的濃度
疾 病 濃度(ug/L)
慢性炎症,自身免疫障礙 <0.5
病毒性感染,如急性B肝 <0.5
輕度或局部細菌性感染 <0.5
肺炎 0.5~10
SIRS,複合性損傷,燒傷 0.5~2
嚴重細菌感染,膿毒症多器官衰竭 >2(通常10~100)
19.5-3 PCT在細菌性炎性疾病中的鑑別診斷
疾病 評價
病毒感染 即使在嚴重的病毒性疾病中,PCT也不會升高。PCT濃度的升高僅見於在合併細菌重複感染或膿毒症(PCT<1 ug/L)
細菌或非傳染引起的ARDS 細菌性感染時PCT濃度>5ug/L,非感染引起的PCT只輕度升高,濃度<0.3 ug/L。鑑別不同的病因,採用PCT比採用CRP、IL-6和新蝶吟顯然更明確。在吸入性肺炎時通常PCT升高。
膽管或毒性引起的急性胰腺炎 膽管引起的胰腺炎PCT濃度>2ug/L,毒性引起的胰腺炎,如:酗酒、PCT不升高或稍微升高到<2ug/L
細菌或病毒引起的腦膜炎
急性細菌性腦膜炎,PCT>5ug/L,而在病毒性腦膜炎中PCT不升高或僅輕微升高,濃度<2ug/L
新生兒感染 新生兒膿毒症PCT>5ug/L。局部微生物移植感染PCT正常或輕微升高
不明原因的高熱,膿毒性發熱PCT濃度很高。病毒引起的發熱和自身免疫性疾病PCT正常(0.5~2 ug/L)
腫瘤性疾病,白血病 腫瘤並不能誘導
降鈣素原,從屬於腫瘤的C-cell甲狀腺癌和小細胞肺癌PCT和降鈣素可能升高
局部細菌感染,黏膜與皮膚的 局部有漿膜的細菌感染,如膿腫或細菌移植引起的淺表感染,PCT不升高或輕
移植細菌感染 微升高,濃度<2ug/L
全身性的真菌病 PCT濃度升高的全身性真菌感染中,如念珠菌屬的膿腫、麴黴病
19.5-4監控具高度感染危險的患者
指征 說明
重危患者 大手術後建議用PCT監控,複合外傷的患者,大面積軟組織損傷,惡性疾病,免疫抑制的患者,需重點監護的患者(長期人工換氣支持)。PCT濃度會因為細菌感染的發生而升高
手術後患者 小或中等規模外科手術後,PCT濃度正常。大外科手術,如食管切除和心血管手術,PCT濃度升高,幾乎要>10ug/L。術後1~4d中,如果濃度沒有在第三天下降或小外科手術後也升高,必須考慮感染併發症
器官移植,免疫抑制 器官移植排斥PCT並不會升高,即使在免疫抑制下,也提示細菌或真菌感染,PCT濃度升高。在移植前,PCT可以提示細菌或真菌感染存在的線索。
19.5-5 PCT嚴重細菌感染、膿毒症和MODS的預後意義
指 征 說 明
膿毒症 膿毒症或膿毒症休克PCT升高,每日濃度的形式與炎症的活動緊密相關。PCT濃度的升高標誌著炎症反應的加重,暗示預後不良並為持續存在膿毒症病灶的一個線索。PCT濃度下降則表明炎症反應逐步消失。如潛在傳染性病灶的成功治療和膿毒症感染的控制。少數病例PCT濃度的減少也能在連同免疫麻痹的病例中觀察到,且尚未達到正常值
多器官衰竭 多器官衰竭的患者PCT濃度升高,晚期患者常見PCT濃度繼續升高
心源性休克 PCT濃度最初(<24h)不升高或極小地升高。細菌的易位可能是隨後水平升高的原因
腹膜炎 四分之一的腹膜炎PCT濃度一直升高。在疾病起始(1~3d)過程中濃度下降標誌預後良好(臨床敏感度84%,特異性91%)
感染灶手術治療隨訪 感染灶手術治療後PCT水平持久高或上升暗示感染持續存在並預後不良。而PCT降低則表明感染灶治療成功
如果炎性刺激不再存在,例如在有成效的感染治療後,PCT在幾天內恢復到正常參考範圍內,可作為一種預後的良好跡象。腹膜炎患者在治療過程的頭三天,PCT水平持續降低,對提示患者的生存具有良好的臨床靈敏度(84%)和特異性(91%)。同樣,對於MODS或膿毒症患者,PCT水平持續很長一段時間維持在不正常區間或持久升高,往往提示持續的炎症性感染,同時也是預後不良的指標。在臨終患者中,可察及PCT水平持久升高。
發現歷史
1993年,一些研究者首先指出在感染期間血液中PCT水平高於正常水平。PCT水平升高說明細菌感染並伴隨系統性炎症反應。局部感染引起PCT小幅上升,患有急性病時PCT數值高速呈指數增長,並伴隨更為嚴重的系統性反應(如嚴重敗血症或敗血性休克)。
如上述的早期研究,患者換上敗血症的典型預後較差,大約有一半患者死於感染。敗血症的診斷越早,病癒後療效越好。然而,危重症患者的敗血症很難與其他普通疾病相區別,許多患者在無感染條件下出現急性炎症的跡象,但是微生物檢測結果為陰性。因此,檢測患者出現PCT的可能性,為敗血症診斷與提高生存率帶來希望。
研究者研究激素原後發現,在無細菌感染、大多慢性炎症性疾病或自身免疫問題的情況下PCT水平非常低。但是,在細菌感染時PCT水平明顯升高,在患有敗血症時呈指數上升。
2001年進行的炎症標誌物在敗血症診斷準確性的研究以無PCT的臨床模型為基礎,但PCT是唯一的在臨床敗血症診斷中具有重要貢獻的標誌物。研究中,PCT獲得最高的差異數值:敏感性97%和特異性78%區別符合SIRS標準的不同的患者,這些患者具有與敗血症相關症狀。研究推斷將PCT加入模型作為唯一的標準標誌物可顯著提高(似然比檢測:p=0.001)敗血症檢測的預測能力,增加接受者操作特徵曲線(AUC)下的面積,基於0.77-0.94的常規模型9。
自從最初發現,PCT已成為敗血症檢測有效及可靠地標誌物,不久以後PCT檢測變成為正式檢測。20世紀90年代早期的歐洲,PCT檢測迅速成為敗血症檢測的標準實驗方案。不久以後,由於改進診斷檢測中的大多開放程式,PCT實驗用於診斷大部分院內感染及其他感染。