細胞質胸苷激酶也稱為胸苷激酶1(thymidine kinase 1,簡稱TK1),它和線粒體胸苷激酶(thymidine kinase2,簡稱TK2)為同工酶,是胸苷激酶在細胞記憶體在的兩種形式。胸苷激酶1(TK1)與細胞增殖有密切關係。
簡介,研究歷史,套用價值,套用案例,體檢套用,臨床套用,
簡介
胸苷激酶1(TK1)是DNA合成中的關鍵酶之一,它催化胸苷(Tdr)磷酸化為胸苷一磷酸(TMP),進而形成的胸苷三磷酸(TTP——DNA合成中的4中必須脫氧核苷酸之一),從而參與DNA合成(如圖1)。
(圖1:TK1在細胞增殖DNA合成中的作用機理圖)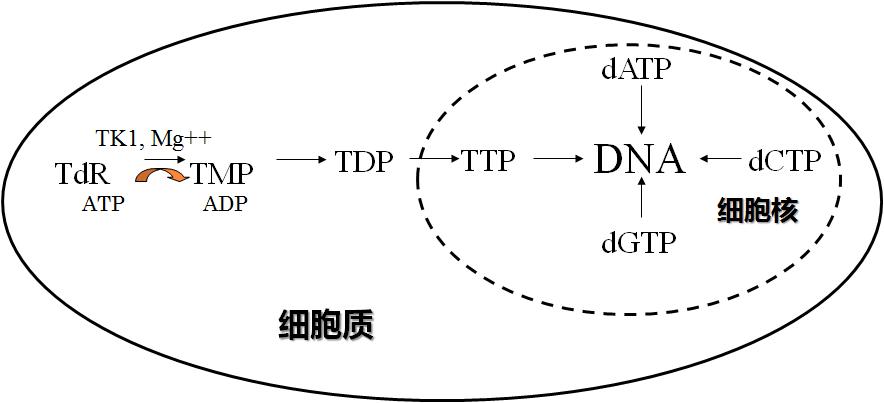 TK1在細胞增殖DNA合成中的作用
TK1在細胞增殖DNA合成中的作用
 TK1在細胞增殖DNA合成中的作用
TK1在細胞增殖DNA合成中的作用TK1水平的升高和DNA的合成成正相關,在細胞周期中,TK1在G1期晚期開始升高,S期達到最高,至G2期開始下降,由於TK1與細胞周期S期的特殊相關性,又被稱為“S期關鍵酶”,與細胞增殖相關。
研究表明,對於異常增殖類病變(如:惡性組織病變,腫瘤等),由於病變細胞缺失了凋亡調控,DNA合成劇增會導致TK1水平的異常升高,即存在惡性增殖病變患者血清內TK1酶含量會比正常人有2-200倍的升高(圖2)。目前,胸苷激酶1檢測被廣泛套用於體檢及臨床中的惡性增殖病變篩查和治療後的跟蹤監測。
(圖2:TK1在正常增殖與異常增殖患者血清中的差異)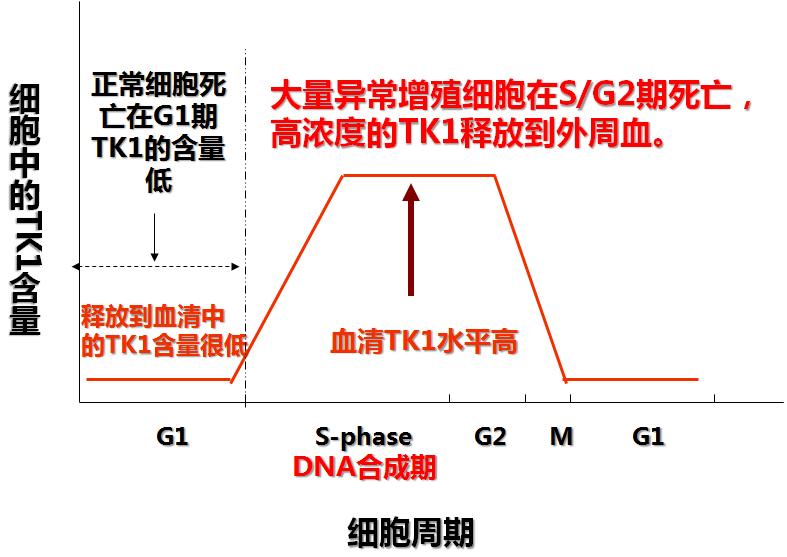 TK1水平在正常與異常增殖中的變化
TK1水平在正常與異常增殖中的變化
 TK1水平在正常與異常增殖中的變化
TK1水平在正常與異常增殖中的變化研究歷史
1950s 胸苷激酶1被發現;
1980s 胸苷激酶1在世界範圍內掀起研究熱潮,美國、歐洲、日本均開始胸苷激酶1的相關研究;
1986 極富盛名的諾貝爾獎評審委員會所在的瑞典Karolinska醫學院在Bernhard Tribukait教授(瑞典Karolinska大學終身教授,流式細胞技術發明者)的倡導下,成立了胸苷激酶1研究組,開始TK1的基礎及套用研究;
1990s 胸苷激酶1活性檢測方法及試劑盒問世,但是終由於操作方法的繁瑣和對實體腫瘤靈敏度偏低等問題,在掀起一段熱潮後終歸沉寂;
1996 血清胸苷激酶1濃度免疫化學發光檢測方法問世,解決了之前的實體瘤靈敏度偏低問題,同時免疫化學發光法更易操作,無放射污染;
2006- 血清胸苷激酶1檢測再次掀起了醫學臨床研究熱潮。
套用價值
近年來,隨著對腫瘤認識的加深,腫瘤是一種“慢性增殖類”病變的概念已為越來越多的人所接受。即,腫瘤的發生始於細胞癌變和組織的惡性增殖病變,但是從細胞開始發生癌變到原位癌的出現,是一個漫長的過程,往往需要8-15年,但原位癌一旦形成到由於腫瘤致死,只需要1-2年時間。所以,進入21世紀以來,WHO(世界衛生組織)就提出要將腫瘤的預防提前到原位癌尚未形成的“癌前病變”(已有一定程度的組織增生,但未成癌。WHO規定有20%幾率進程為腫瘤的增殖類病變稱為“癌前病變”)時期,以達到早發現、早診斷、早治癒的效果。
但是目前常用的腫瘤檢測手段:腫瘤標誌物、影像學對於早期腫瘤幾乎無能為力,大部分腫瘤標誌物對於早期腫瘤的靈敏度低於30%,影像學目前能夠最早檢測到癌巢直徑為0.5cm,也以成癌。是否能有一種與惡性增殖密切相關的標誌物能夠及時提示體內出現增殖異常,及早提起關注已成為廣大訴求。
胸苷激酶1(TK1)基於與細胞增殖的密切關係,能夠及時提示體內癌前病變是否已出現惡性進展,再根據其他陽性體徵,有針對性的進行干預,能夠達到阻止腫瘤真正發生,預防腫瘤的效果。套用TK1抗體發明專利和先進的酶免疫化學發光技術,常規抽血檢查即可實現多種治療方案(如手術、化療、放療及生物治療等)前後體內細胞增殖的活動能力,起到監控治療和預後評估的效果。
套用案例
體檢套用
評估各類增殖類疾病惡變風險:處於過度增殖的增殖類疾病是腫瘤形成的第一步。基於TK1與細胞增殖的密切關係,能夠靈敏地檢查出TK1濃度的變化,從而發現惡性增殖風險,為腫瘤的預防提供增殖信息,適用於健康人群的腫瘤預防檢測。
臨床套用
1、評估放化療效果:能夠對各種實體腫瘤(例如:肺癌,胃癌,結腸癌,直腸癌,食道癌,乳腺癌,宮頸癌,前列腺癌等)以及白血病和淋巴癌患者的治療效果進行評估,為治療方案的改善提供參考;
2、評估手術效果:通過比較腫瘤患者手術前後腫瘤細胞的增殖情況,為手術效果評價提供參考;
3、評估腫瘤復發風險:對腫瘤患者手術及治療恢復期的殘留腫瘤細胞的增殖狀態進行動態評估,較影像學更早發現復發轉移風險。
