糖尿病足是糖尿病引起的足部缺血性、神經性和神經缺血性病變,會導致足部出現不同程度感染、潰瘍、壞疽,並增加截肢風險,是糖尿病常見的併發症之一。糖尿病足可導致患者行走受限與終身殘疾,嚴重影響身心健康和生活質量。
基本介紹
- 中文名:糖尿病足潰瘍
- 外文名:Diabetic foot ulcer
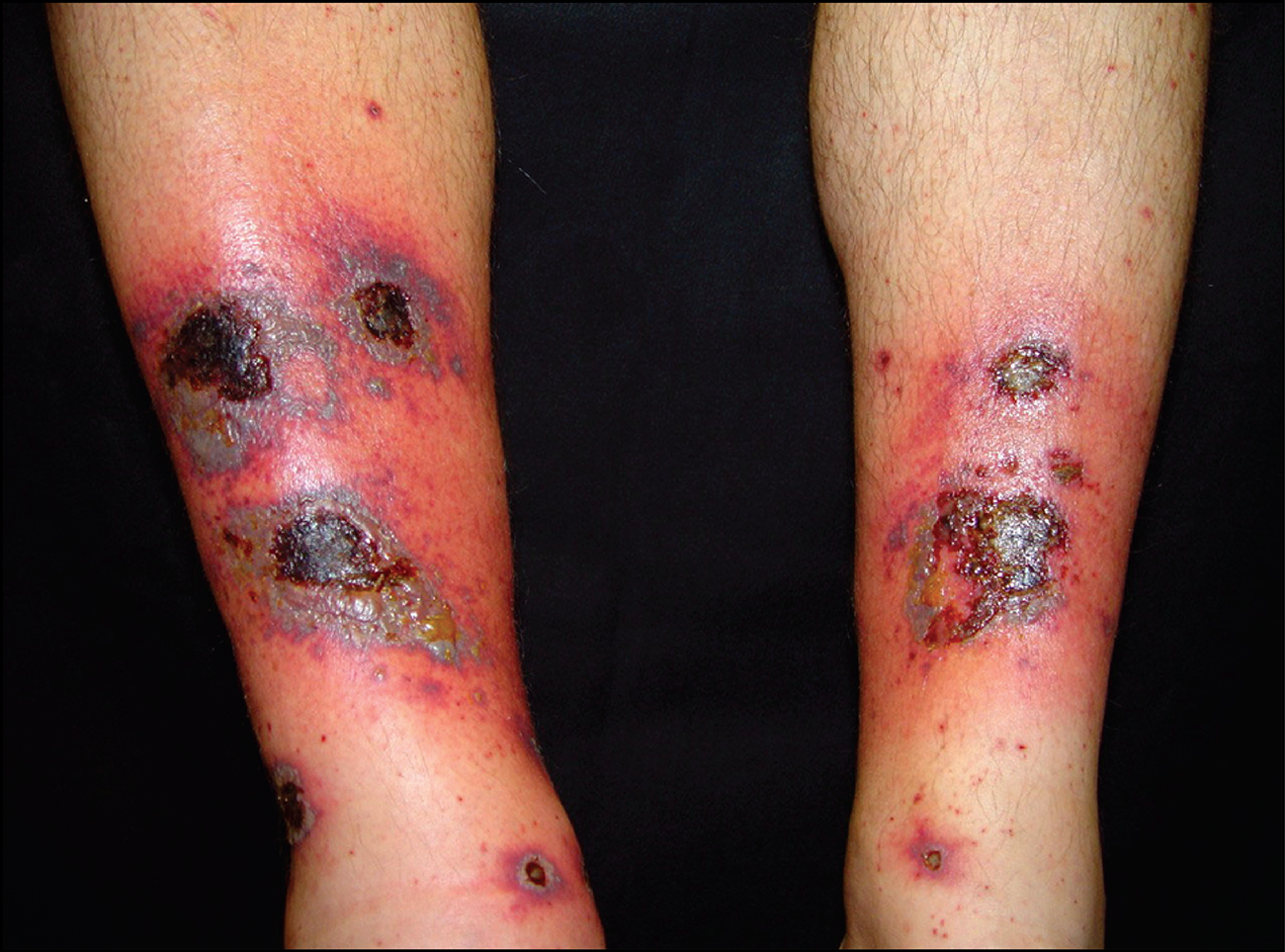
糖尿病足是糖尿病引起的足部缺血性、神經性和神經缺血性病變,會導致足部出現不同程度感染、潰瘍、壞疽,並增加截肢風險,是糖尿病常見的併發症之一。糖尿病足可導致患者行走受限與終身殘疾,嚴重影響身心健康和生活質量。
糖尿病足是糖尿病引起的足部缺血性、神經性和神經缺血性病變,會導致足部出現不同程度感染、潰瘍、壞疽,並增加截肢風險,是糖尿病常見的併發症之一。糖尿病足可導致...
糖尿病潰瘍是糖尿病的一種併發症,多發於患者腳部,因此又稱為糖尿病足。治療方法分為五個環節。第一環控糖,第二環活血,第三環消炎,第四環換藥,第五環對症和支持...
糖尿病足潰瘍治療是針對於糖尿病足潰瘍的治療方法,有著減輕壓力和保護潰瘍等幾種方法。...
糖尿病足是指因糖尿病神經病變,包括未梢神經感覺障礙及植物神經損害,下肢血管病變——動脈硬化引起周圍小動脈閉塞症,或皮膚微血管病變以及細菌感染所導致的足部疼病...
《糖尿病足及下肢慢性創面修復》由人民軍醫出版社出版,天津醫科大學代謝病醫院足病科醫療專家王鵬華、華中科技大學附屬同濟醫院梨園醫院李炳輝、首都醫科大學宣武醫院谷...
足潰康組合適用於糖尿病引起足部紅腫起泡,顏色發黑,疼痛麻木,感覺喪失,傷口久不癒合,潰爛流膿,肢端壞疽等併發症;對血管病變引起的靜脈曲張、脈管炎也有很好的療效。...
糖尿病足是糖尿病後期最嚴重的併發症之一,據文獻統計,糖尿病足的發病率在糖尿病住院病人中約占15%的比例,糖尿病鞋是針對糖尿病足的保護專門研發設計的新型健康鞋...
《實用糖尿病足傷口護理手冊》是2009年10月北京科學技術出版社出版的圖書,作者是王威,李進。...
《中西醫結合治療糖尿病足》是2009年人民衛生出版社出版的圖書,作者是於秀辰。...... 三、糖尿病周圍血管病變與糖尿病足潰瘍.第二節 糖尿病周圍神經病變...
臨床上以肢體疼痛、感覺減退、麻木、灼熱、冰涼等,也可表現為自發性疼痛、痛覺過敏、痛覺超敏,甚至發展至糖尿病足潰瘍或需要截肢,嚴重影響患者生活質量。...
本病應與化膿性雞眼、糖尿病性壞疽繼發潰瘍等疾病相鑑別。 獲得性穿通性足部潰瘍治療 1.積極治療系統性疾病。 2.抬高患足,以緩解對潰瘍的壓迫。 3.局部清創...
普濟潰瘍膏150克裝一盒純名貴中藥製劑不含任何西藥成分主要成份有植物油,血竭、藏紅花等,主要治療下肢靜脈曲張性潰瘍、糖尿病足潰瘍、血栓性脈管炎爛足潰瘍等疾病。...
“德莫林dermlin”有效地解決了糖尿病足潰瘍經久不愈、截肢率高等疑難問題。技術先進性基礎研究德莫林已分別通過人體正常上皮細胞培養的安全性和有效性驗證。其只要...
糖尿病足是指糖尿病患者足部由於神經病變使下肢保護功能減退,大血管和微血管病變使動脈灌注不足致微循環障礙而發生潰瘍和壞疽的疾病狀態,查體時可發現足背及脛後...
