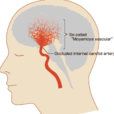
疾病起源
煙霧病是一種罕見的進行性腦血管疾病,由大腦基底部的動脈阻塞引起,位於基底神經節。“煙霧”這個名字在日語裡的意思是“噴出的煙霧”,它描述了為亂作一團的小血管因阻塞而形成的混亂外觀。
煙霧病最早是在20世紀60年代在日本發現的,後來在世界其它國家也陸續發現。1969年日本學者Suzuki及Takaku將該病稱之為“煙霧病”。
流行病學
亞洲國家的發病率高於歐洲或北美。該病主要影響兒童,但也可發生在成人中。女性發病率高於男性。
臨床表現
1.短暫性腦缺血發作(TIA)型
最多見,約見於全部特發性煙霧病的70%。臨床特點是反覆發生一過性癱瘓或力弱,多為偏癱,亦可為左右交替性偏癱或雙偏癱。發作後運動功能完全恢復。病程多為良性,有自發緩解或發作完全停止的傾向。極少數病例伴有半身驚厥發作、頭痛或偏頭痛。罕見一過性感覺障礙、不自主運動或智力障礙。
2.梗塞型
急性腦卒中,導致持續性癱瘓、失語、視覺障礙和智力障礙。
3.癲癇型
頻繁的癲癇發作、部分性發作或癲癇持續狀態,伴腦電圖癲癇樣放電。
4.出血型
蛛網膜下腔出血或腦實質出血,成人患者出現本型的幾率大於兒童患者。
以上臨床分型的後三型合稱為“非TIA型”,病程複雜多變,預後較差,多表現為混合型,如癲癇型加梗塞型、癲癇型加TIA型等。如為單純癲癇發作,預後不一定很差。無論何種類型,4歲以前起病者預後較差。此外,臨床症狀及其嚴重程度決定於側支循環的代償效果,如果能夠維持足夠的腦血流灌注,則可能不出現臨床症狀,或只有短暫的TIA型發作,或頭痛。如果不能保持腦血流灌注,則症狀嚴重,引起廣泛腦損傷。
檢查方式
1.實驗室檢查
(1)一般化驗檢查一般化驗檢查包括血常規、血沉、抗“O”、C反應蛋白、黏蛋白測定、結核菌素試驗以及血清鉤端螺旋體凝溶試驗等。血常規多數患者白細胞計數在10×109/L以下;血沉可稍高,多數正常;抗“0”可稍高;若患者繫結核性腦膜炎所致,結核菌素皮試可為強陽性;若為鉤端螺旋體病引起,血清鉤端螺旋體凝溶試驗可為陽性。
(2)腦脊液檢查腦脊液的化驗檢查與其他腦血管疾病相似。
2.影像學檢查
(1)腦電圖一般無特異性變化,無論是出血患者還是梗塞患者,其腦電圖的表現大致相同,均表現為病灶側或兩側慢波增多,並有廣泛的中、重度節律失調。
(2)腦血管造影腦血管造影是確診此病的主要手段。
(3)CT掃描煙霧病在CT掃描中可單獨或合併出現以下幾種表現。①多發性腦梗死。②繼發性腦萎縮。③腦室擴大。④顱內出血。⑤強化CT掃描。
(4)磁共振(MRI)可顯示煙霧病以下病理形態變化:①無論陳舊性還是新近性腦梗死。②顱內出血者在所有成像序列中均呈高信號。③局限性腦萎縮以額葉底部及顳葉最明顯。④顱底部異常血管網因流空效應而呈蜂窩狀或網狀低信號血管影像。
鑑別診斷
煙霧病與煙霧綜合徵的鑑別缺乏分子標誌物或其他特徵性的客觀指標,主要依賴形態學特徵以及數十種伴發疾病的排除,這在臨床上缺乏可操作性。而大多數情況下二者在治療原則上並無明顯差異。
確診煙霧病還需排除的合併疾病:動脈粥樣硬化、自身免疫性疾病(如系統性紅斑狼瘡、抗磷脂抗體綜合徵、結節性周圍動脈炎、乾燥綜合徵)、腦膜炎、多發性神經纖維瘤病、顱內腫瘤、Down 綜合徵、頭部外傷、放射性損傷、甲狀腺功能亢進、特納綜合徵、Alagille 綜合徵、Williams綜合徵、努南綜合徵、馬凡綜合徵、結節性硬化症、先天性巨結腸、Ⅰ型糖原貯積症、Prader-Willi綜合徵、腎母細胞瘤、草酸鹽沉積症、鐮狀細胞性貧血、Fanconi 貧血、球形細胞增多症、嗜酸細胞肉芽腫、Ⅱ型纖維蛋白原缺乏症、鉤端螺旋體病、丙酮酸激酶缺乏症、蛋白質缺乏症、肌纖維發育不良、成骨不全症、多囊腎、口服避孕藥以及藥物中毒(如古柯鹼)等。
治療方法
(一)藥物治療
對煙霧病目前尚無確切有效的藥物,但對於處在慢性期患者或煙霧綜合徵患者,針對卒中危險因素或合併疾病的某些藥物治療可能是有益的,如血管擴張劑、抗血小板聚集藥物及抗凝藥等,但需要警惕藥物的不良作用。日本2012年新指南推薦口服抗血小板聚集藥物治療缺血型煙霧病, 但缺乏充分的臨床依據,而且值得注意的是,長期服用阿司匹林等抗血小板聚集藥物可能導致缺血型向出血型轉化,一旦出血後不易止血,對患者預後不利。
(二)外科治療
顱內外血管重建手術是煙霧病和煙霧綜合徵的主要治療方法,可有效防治缺血性卒中。近年來,其降低出血風險的療效也逐漸得到證實。關於手術時機,因為該病呈進展性病程,目前較一致的觀點是一旦確診應儘早手術,但應避開腦梗死或顱內出血的急性期,具體時間間隔存在較大爭議,應根據病變範圍和嚴重程度等作出決策,一般為1~3個月。
血管重建術式主要包括3類:直接血管重建手術、間接血管重建手術及聯合手術。
(1)直接血管重建手術:
A. 顳淺動脈-MCA分支吻合術,最常用;顳淺動脈-ACA或顳淺動脈-PCA吻合術可作為補充或替代,當MCA動脈分支過於纖細或者缺血區位於ACA或PCA分布區時選擇套用;
B. 枕動脈或耳後動脈-MCA分支吻合術,在顳淺動脈細小時可以選用;
C. 枕動脈-PCA吻合術,主要改善PCA分布區的血流灌注,較少套用。
(2)間接血管重建手術:
腦-硬腦膜-動脈血管融合術(encephalo-duro-arterio-synangiosis,EDAS)、腦-肌肉血管融合術(encephalo-myo-synangiosis,EMS)、腦-肌肉-動脈血管融合術(encephalo-myo-arterio-synangiosis,EMAS)、腦-硬腦膜-動脈-肌肉血管融合術(encephalo-duro-arterio-myo-synangiosis,EDAMS)、腦-硬膜-肌肉-血管融合術(encepho-duro-myo-synangiosis, EDMS)、多點鑽孔術(multiple burr holes, MBH)以及大網膜移植術(omental transplantation, OT)等。
(3)聯合手術是直接和間接血管重建手術的組合。
目前,各種手術方式的療效報導不一,且存在較大爭議,缺乏高質量的循證醫學證據。