上頜骨LefortI型前移術是一種矯正上頜發育不足的手術方法。
基本介紹
- 中文名:上頜骨LefortI型前移術
- 別名:上頜骨LeFortI型截骨前移術
- 分類:口腔科/正頜外科手術
- ICD編碼:76.6504
手術名稱,別名,分類,手術介紹,適應症,禁忌症,術前準備,麻醉和體位,手術步驟,術中注意要點,術後處理,併發症,
手術名稱
上頜骨LefortI型前移術
別名
LeFortI型截骨上頜前移術;上頜骨LeFortI型截骨前移術
分類
口腔科/正頜外科手術/上頜骨畸形的手術矯正
手術介紹
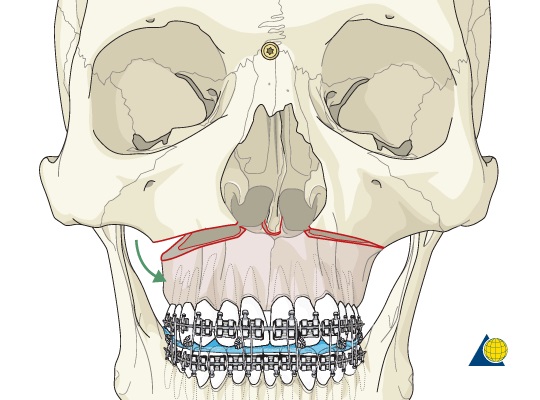
上頜骨LefortI型截骨術是矯正上頜骨畸形的基本手術方式。以本術式為基礎,加以適當改良或輔以其他手術,可用以矯正大部分的上頜發育畸形。例如:作LeFortⅠ型截骨、前移及植骨術以矯治上頜骨後縮畸形,作LeFortⅠ型截骨、下移及植骨術矯正上頜骨垂直性發育不良,作LeFortⅠ型截骨、上移術用以糾正上頜骨垂直性發育過長,作上頜骨LeFortⅠ型截骨、後移術矯治上頜骨前突畸形,以及利用LeFortⅠ型分塊截骨矯正後牙錯頜、前牙後縮、後牙過長及扭轉等畸形。
本節敘述LeFortⅠ型截骨、前移術。
適應症
上頜骨LefortI型前移術適用於上頜骨後縮畸形。
禁忌症
全身情況欠佳、不能承受全麻、重大手術的病人。
術前準備
牙頜畸形的類型繁多,情況各異,畸形可能較簡單,也可以很複雜。病人常有各種思想、心理狀態。因此,手術前有諸多因素需要考慮,應根據具體情況作好各項準備工作。
1.與一般外科手術相同,正頜外科術前需進行詳盡的病史詢問、記錄以及全面的體格檢查,包括:全身檢查和局部檢查。全身檢查重點注意重要臟器的情況。局部檢查包括面部檢查、口腔及牙模型檢查和X線檢查(頭影測量、全口曲面斷層及牙片)。綜合上述結果,作出確定的診斷,並需列出“問題表”,作為制定治療計畫的根據。最後制定的治療方案,應能夠全部或大部分解決表中所列的問題。
2.確定進行正頜外科手術之前,必須作治療效果的術前預測。最常用方法有:照片裁剪拼對,頭影測量X線片描跡圖裁剪拼對(剪紙外科)及牙模型外科等。後兩種更為重要。通過各項術前預測,綜合判斷設計手術的效果,必要時可作修正。近年來,學者們已利用計算機、圖形數位化儀、攝像機、掃瞄器等獲取、輸入圖像,並進行定點、測量、分析和手術模擬,以預測病人側面的術後形態。最近,更進一步建立了計算機-輔助三維手術設計模擬系統,以及計算機輔助加工的三維頭顱模型,為正頜手術的設計和預測創造更為精確的條件。
(1)頭影測量X線片描跡圖裁剪、拼對預測法(Cephelometric Prediction Tracing with Cutting and Piecing together):簡稱頭影測量描跡裁剪拼對法或剪紙外科。是正頜外科術前預測的重要手段。其具體方法如下。
①在觀片盒(或觀片燈)上放置頭影測量X線片,以透明描圖紙描繪出其軌跡圖,一共描繪兩張圖。
②取一張描繪好的軌跡圖,將準備作截骨、移動的骨段剪下,例如本例擬作上頜骨LeFortⅠ型截骨、上移術。
③在另一張完整的軌跡圖上放置剪下的此骨段紙片(如本例為上頜骨),使其位於預期移動的位置(如本例為上移)。
④將第一張軌跡圖的剩餘部分頜骨(如本例為剩餘下頜骨)亦放於此完整的軌跡圖上,使之與移動骨段之紙片相適應。此時即為預期的正頜手術後頜骨的大體位置。
⑤再在此骨骼外周描繪軟組織輪廓,即可獲得術後外形的大致情況。此為預測手術效果的主要參考依據之一。
(2)牙模型外科(Model Surgery):簡稱模型外科。在牙模型上(一般需上架),模擬設計的手術,鋸開模型,分塊移動置於預期的位置,以粘蠟固定。觀察、測量模型的變化,以判斷、預測手術的效果,它是一種三維模板,而剪紙外科是三維模擬。為常用而重要的術前預測方法之一。
①先取模,倒出牙模型,通過面弓等取得口腔的關係而轉移至架上,固定。並在模型上畫出水平及垂直的參考基線。
②必要時在齶側正中劃出縱形基線;在兩側尖牙至尖牙、第1磨牙至第1磨牙面間,橫過齶部作基線。
③取下單頜模型,根據手術設計用模型鋸將牙模型鋸開,分成計畫的數塊(如本例為上頜骨分塊截骨術)。
④在架上的下頜模型上,把截開的牙模型塊,分別放置於預期的位置上。
⑤各塊模型分別就位後,以粘蠟將各模型塊連線,並固定於架上,此即術後的情況。觀察模型上原基線位置,測量並計算其移動後的距離,可供手術設計參考。
3.對大部分牙頜畸形需作正頜外科手術的病人,常需結合術前、術後正畸矯治,以取得理想效果。術前正畸治療的主要內容有:矯正少數錯位牙、去除干擾或阻擋,排齊牙列,調整牙弓形態或寬度、使上下牙弓協調,以便術中能使上下牙列獲得廣泛的咬合接觸關係;還有很重要的是去除牙的代償、調整牙的傾斜度,以便在手術截骨後,使骨段移動至理想的位置。
4.當決定手術方案後,應在已完成模型外科的模型上,製作咬合導板(合板)。若準備作上下頜骨一期同時截骨者,常需製作兩個咬合導板。一為過渡性(中間)咬合導板;另一為維持性咬合導板(終導板),即術中最後戴上此導板,維持上、下頜骨的理想位置,然後作頜間固定。
5.術前數天準備好骨段的固定裝置(如牙弓夾板、粘接托槽或口外固定器械等)。
6.作好口腔護理,對牙病進行治療,必要時並作刮治。
7.準備於全麻下手術者,按全麻術前準備。估計需輸血者,配血備用。
8.最後還有重要的一點為病人的思想準備,進行必要的心理諮詢。應該將一切設計和最後獲得的結果詳細告訴病人,徵求其意見,使醫生和病人在主客觀雙方能求得統一一致。這樣,既能取得病人在術後的配合,又能達到預期的效果,最終獲得圓滿的術後效果。否則主客觀不一致,雖已取得預期手術效果,仍不能滿足病人的過高的不符合實際的要求,事與願違。
麻醉和體位
採用全麻、鼻腔插管。取仰臥位,頭微仰。局部黏膜切口可注射含低濃度腎上腺素的生理鹽水或普魯卡因,以減少出血。
手術步驟
1.切口
作上頜前庭溝橫形切口。在上頜自一側第2磨牙至對側第2磨牙區於前庭溝反折處作切口。切透骨膜至骨面。
2.顯露上頜骨
以骨膜分離器於骨面上作骨膜下分離,顯露上頜骨外側壁、顴骨嵴根部,並向後潛行分離至翼上頜縫部位。但對下方(靠近牙齦方向)勿分離過多,以維持軟組織附麗、保證上頜骨及上頜牙的血液供應。
充分剝離上頜骨外側壁後,以小骨膜分離器沿鼻底分離犁狀孔及鼻中隔下份、鼻底及鼻外側壁。
3.截斷上頜骨外側壁及內側壁
根據X線片檢查、術中觀察骨面所見(可見包繞牙根的骨質呈輕微隆起),以及參考一般牙根長度的參數,估計上頜各牙根尖所在位置。在離牙根尖4~5mm之上方設計截骨線,常可鑽孔作出標記。
於鼻腔外側壁骨膜下置小骨膜分離器以保護。以鑽頭或來復鋸截斷上頜骨外側壁,可由前方自犁狀孔外側部分、經尖牙窩、顴牙槽嵴下方,向後達翼上頜縫。亦可由後至前進行截骨。並在上述鼻腔外側壁骨膜下所置分離器的保護下,以薄骨刀或骨鋸截斷上頜竇內側壁,在後方時注意防止損傷齶大動脈。
以同法截斷上頜骨的另一側。
截骨過程中可用小紗條填塞於截骨線內以減少出血。
4.截斷鼻中隔根部
於鼻底,在前鼻嵴上方、鼻中隔的根部,放置鼻中隔骨刀或峨嵋骨鑿,方向與硬齶平行,輕輕鑿入直至鼻中隔的後緣,將鼻中隔與上頜骨分離。鑿入時,注意方向不要向上斜,避免損傷鼻黏骨膜。
5.斷離上頜骨後緣
最後,在翼上頜縫處,上頜結節後方與翼板下端之間,以弧形銳利骨刀向內的方向鑿入,將上頜骨與翼板分離,常可在硬齶後緣翼鉤附近的齶部黏膜處放置左手示指或中指以感覺截骨的情況。鑿斷骨質時,應特別注意:骨刀應置於翼上頜縫的下份,鑿入的方向應向內並儘量向前,切忌將骨刀以向上的方向鑿入,以避免損傷翼上頜縫內的血管(如頜內動脈)。
6.向下折斷上頜骨
完成各截骨步驟後,以拇指在上頜骨的前份逐漸向下施加壓力而使整個上頜骨向下折斷。並以手持折斷的上頜骨使之充分活動。
至此,LeFortⅠ型截骨已基本完成。
7.移動上頜骨、就位及植骨
在下頜戴上預製並消毒的咬導板。將上頜骨前移,使適合於咬合導板的咬合關係而達到預期的理想位置。利用上、下頜已事先結紮的牙弓夾板(或粘接的掛鈎)作暫時性的頜間固定,以維持上頜骨的理想位置。
若上頜骨前移後,在其後方產生的間隙較大(>0.5cm),則可植骨以消滅間隙,防止復發。常可自髂嵴取骨塊,修剪成楔形,植入於間隙內,以維持上頜骨前移的位置。
8.固定上頜骨骨塊
一般多作金屬絲骨間結紮或鈦微型接骨板堅強內固定以維持上頜骨骨塊的位置、保證骨質癒合。可在骨質較厚的犁狀孔邊緣及顴上頜嵴部位,截骨線的兩側,以鑽鑽孔,穿以金屬絲作骨間結紮固定。亦可用微型鈦板作骨間固定。此外,尚常需作輔助固定。一般可作顴弓懸吊固定。即在頰部刺入導針穿通至口腔內,後退、引出金屬絲僅至皮下而不退出皮膚外,在皮下即繞過顴弓上方經顴弓深面重新進入口腔,於是使金屬絲繞過顴弓,兩端在口內的金屬絲與牙弓夾板結紮而起懸吊作用。亦可作眶下懸吊固定。即在眶下區向上顯露至眶下緣(注意勿損傷眶下神經血管束),並沿眶底向內分離約1cm,在骨膜分離器保護下,鑽孔、穿金屬絲,與牙弓夾板結紮,目前,堅強內固定已廣泛使用,上述輔助固定已逐漸淘汰。
9.縫合切口
黏膜傷口作間斷縫合。
術中注意要點
1.在分離翼上頜連線時,採用弧形的銳而薄的骨刀,使弧形凹面緊靠上頜結節,鑿骨方向儘量向內向前,避免向上向後,可明顯減少血管損傷的發生率。用骨刀分離翼上頜連線時,因器械選擇不當或鑿骨方向錯誤,可直接損傷或翼板骨折後的骨折片損傷,導致頜內動脈等大動脈破損的嚴重出血,應予注意防止。術中一般出血採用填塞止血法控制,有時需結紮止血,個別的需結紮頸外動脈。出血較多者,應補充血容量。
2.鼻腔側壁切開時可用一直骨鑿向後切開至第1磨牙相應區。這樣可防止齶降血管被切斷,而鼻腔側壁後端的小部分骨壁可通過骨折的方式使其斷離。
術後處理
上頜骨LefortI型前移術術後做如下處理:
正頜外科術後,採用全麻者應送至麻醉甦醒室或嚴密監護病室(Intensive Care Unit,ICU)嚴密觀察,按全麻術後常規護理。特別注意保護呼吸道通暢和有無明顯出血。已作頜間固定者,更應警惕發生呼吸道梗阻的可能性而予以防止。對於可能或易於發生呼吸道梗阻的病人,可使用材料質量好的導管,採用術後保留導管的方法,以保證病人安全渡過術後組織水腫高峰期,避免呼吸道梗阻的發生。
全身情況穩定後,首要的問題是維持骨段的固定,保證骨塊於理想的位置上順利癒合。作頜間固定或口外支架固定者,需經常檢查觀察,必要時進行調整或加固。這些外固定一般需保持2個月左右,但根據手術部位的不同(上或下頜骨)、範圍的大小(全部或局部截骨)、是否已作骨間固定等情況而可將頜間或口外固定期限進行調整,目前,骨塊的固定常採用鈦接骨板行堅固內固定。縮短了頜間固定的時間。
由於正頜外科多有口內傷口,並常作頜間固定,因此口腔衛生的保持很重要。術後早期,多由醫護人員協助清洗口腔;後期則可由病人漱口或用小牙刷自行清洗。口腔護理時,應注意避免擾動傷口或引起結紮絲鬆脫或移位。
防止復發、維持療效是術後後期的重要工作。其措施主要應在手術中就開始,包括:合適並可靠的固定方法,必須保持下頜骨髁狀突在關節窩內才作骨段的固定以及進行必要的輔助手術(如過大舌部分切除)等。術後的處理也很重要,包括維持固定、戴用位置保持器、矯正不良習慣(如伸舌)等。
正頜外科術後,多數病人尚需進行術後正畸監管和處理。其內容包括:協助防止復發、調整咬合、關閉間隙等以達到理想咬合關係,保持滿意的咀嚼功能和外形。病人出院時就應告訴病人近期內約2周左右複診1次,以便根據其年齡、畸形類型、手術方式等進行頜間牽引、矯治器等的指導和變換,以及選擇適當的時間去除板等,以保證良好的手術效果。
併發症
正頜外科在術中和術後均可能出現併發症。術者應以認真負責的精神進行手術,遵守手術要求,正確、小心細緻地操作,術後嚴密觀察病情,及時處理異常情況,以防止各種併發症發生。
1.呼吸道梗阻
呼吸道急性梗阻、甚至導致窒息,是最嚴重的併發症。全麻甦醒期間,由於嘔吐誤吸、分泌物阻塞、體位不當、舌後墜、氣管插管拔管後喉頭水腫,以及隨後的局部組織水腫,加上頜間固定等因素,可能引起呼吸道梗阻。應該採取措施,防止其發生。並嚴密觀察病情,消除可能引起呼吸道急性梗阻的因素。如有呼吸困難的徵象出現(如鼻翼煽動、三凹征等)則應及時處理,杜絕窒息併發症的發生。
2.出血
術中若誤傷較大血管可致較嚴重出血,例如上頜骨LeFortⅠ型截骨時損傷頜內動脈或齶大動脈,下頜骨升支截骨時損傷下牙槽動脈等。因此,作LeFortⅠ型截骨時,在上頜骨後端與翼板斷離的過程中,骨刀不能放置過高,鑿入的方向不能向上,以防損傷頜內動脈。截斷上頜竇內側壁時,在靠近後端要注意避免損傷齶大動脈,常可採用骨刀截骨不要直達後緣而保留部分骨質以免誤傷齶大動脈。待以手法和器械將上頜骨向下折斷後,再作後方骨質的修整。作下頜升支矢狀劈開截骨時,骨刀鑿入不宜過深以免損傷下牙槽動脈,待將升支以“劈裂”的手法將升支劈開後,扳開骨片,於直視下再深入修整骨質。進行下頜升支縱形截骨(垂直或斜形截骨)時,截骨線應保持位於下頜孔後方以防損傷下牙槽動脈。
3.神經損傷
例如下頜升支矢狀劈開截骨術中可能誤傷下牙槽神經。截骨時的預防措施與防止損傷下牙槽動脈相同。完成截骨、移動骨段作固定時,則應注意避免下牙槽神經被骨段所壓迫而導致術後神經損傷症狀的出現。
4.骨段壞死
其原因多為將軟組織剝離過多所致,或損傷供應血管所致。因此,在分離、顯露骨面不宜範圍過大,尤其是遠心骨段(靠近牙齦方向的骨段)其表面軟組織不應過多分離,而需儘量保留軟組織附麗,以維持血液循環、保證骨質癒合。
5.損傷牙根尖及牙髓壞死
系因橫型截骨線過低(太近牙切緣或面)而致將牙根同時截斷。因此,應判斷牙根尖可能的位置。其方法包括:術前拍攝牙X線片檢測牙根所在位置及長度,參考一般正常牙根長度的數據,術中觀察可見牙根包繞的牙槽骨呈輕度隆起等。估計牙根長度、牙根尖所在位置後,在牙根尖的遠心方向4~5mm(上頜骨在上頜牙根尖上方、下頜骨在下頜牙根尖的下方)設計橫形截骨線。
6.骨不連線或骨質癒合不良
主要為固定不佳所致,骨段斷面接觸不足、血循供應不良也有影響。因此,術中、術後一定要保證骨質的良好固定。一般多採用骨間固定(結紮固定或微型鋼板堅強內固定),並輔以頜間固定、懸吊固定、口外支架固定等。此外,截骨設計應考慮儘量增大骨段(塊)連線時的接觸創面,術中要防止過分剝離軟組織附麗等。