病因
尖銳濕疣是由
人類乳頭瘤病毒(HPV)感染引起的一種性傳播疾病。
人類乳突病毒(Human Papillomavirus,HPV)一種Papillomavirus科的DNA病毒,會感染人類的皮膚和表層
黏膜。有高度的特異性,長期以來,已知HPV可引起人類良性的腫瘤和疣,生長在
生殖器官附近皮膚和黏膜上的人類
尋常疣、尖銳濕疣以及生長在黏膜上的
乳頭狀瘤。像B肝病毒一樣,HPV也是一種DNA病毒。它原是多瘤空泡病毒科的一員,1999年國際病毒分類委員會(ICTV)取消多瘤空泡病毒科,代之以乳頭瘤病毒科,因此,HPV便歸屬此門下。
臨床表現
典型體徵是初起為微小散在的乳頭狀疣,柔軟,其上有細小的指樣突起,或為小而尖的丘疹,質稍硬,孤立、散在或呈簇狀,粉色或白色。病灶逐漸增大、增多,互相融合成雞冠狀或
菜花狀,頂端可有角化或感染潰爛。宮頸病變多為扁平狀,肉眼難以發現,常需陰道鏡及醋酸試驗協助發現。
男性患者好發於包皮系帶、冠狀溝、包皮、尿道、陰莖、肛門周圍和陰囊。病症初期為淡紅或污紅色粟狀大小贅生物,性質柔軟,頂端稍尖,逐漸長大或增多。可發展成乳頭狀或囊狀,基底稍寬或有帶,表面有顆粒。在
肛門部常增大,狀如菜花,表面濕潤或有出血,在顆粒間常積存有膿液,散發惡臭氣味,搔抓後可繼發感染。位於濕度較低乾燥部位的
生殖器疣,損害常小而呈
扁平疣狀。位於濕熱濕潤部位的疣常表現為絲狀或
乳頭瘤狀,易融合成大的團塊。有嚴重
肝病的患者濕疣可增大
女性尖銳濕疣潛伏期平均為2-3個月,病變發展無自限性,症狀為局部瘙癢、疼痛,少數病人無症狀。生長部位:外陰、陰道、宮頸、肛周,常見兩個部位同時發生,局部表現為淡紅色或灰色小丘疹,呈疣狀突起,常融合形成菜花樣贅生物.
鑑別診斷
女性因為自身生殖器的特殊關係,在感染性病後症狀不是很明顯,有時讓女性很難察覺,而很多女性在出現
外陰小丘疹的時候經常會以為是皮膚病導致。
外陰小丘疹是尖銳濕疣的典型症狀表現,因此,如果你高危性生活後出現外陰小丘疹,一定要警惕是尖銳濕疣。
尖銳濕疣是由人乳狀瘤病毒感染引起的上皮增生性病變,為重要的性傳播疾病之一。溫暖潮濕的外陰
皮膚黏膜利於其生長、繁殖,形成外陰或陰道尖銳濕疣。但是,並非所有的外陰贅生物全為尖銳濕疣,所以臨床的
病理診斷均需嚴格掌握標準。
尖銳濕疣危害
第一:出現潰瘍、出血等症狀:隨著時間流逝,疾病越來越嚴重,而越來越多,將會引起患者的局部異物和不適感發生。由於發病的部位多在包皮內、尿道、陰唇、陰道內、肛周等,這些部位容易受微生物感染,導致病變部位的潰瘍、化膿、出血、疼痛和腫脹。
第二:非生殖器部位的乳頭狀瘤等症狀,對患者危害性非常大:傳染途徑非常多,症狀表現多種多樣,通過直接接觸或被污染的物品的間接接觸,可以導致眼結膜的乳頭狀瘤和口腔黏膜的乳頭狀瘤。
第三:尖銳濕疣將會傳染嬰兒、並且還會影響男性朋友正常生育情況:患生殖道疣的孕婦,在分娩時,通過產道的嬰兒可能被傳染,引起嬰幼兒的咬吸道疣。第四,如果患上尖銳濕疣,不及時接受治療,將會發生癌變:惡性腫瘤是尖銳濕疣最嚴重的併發症。
實驗室檢查
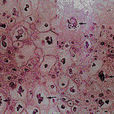
一、組織病理改變 表皮呈乳頭瘤樣增生,棘層肥厚。表面有輕度角化亢進及角化不全。在棘細胞及顆粒層內可見空泡化細胞,細胞胞體較大,有一圓形深染的核,核周空泡化,淡染,在核膜及漿膜間有絲狀物相連,使細胞呈貓眼狀。空泡化細胞是
尖銳濕疣的特徵性所見,在棘細胞中、上層更為明顯。真皮淺層血管周圍中等密度浸潤,以淋巴細胞為主,還可見漿細胞浸潤。真皮乳頭部血管擴張,乳頭增寬,上延。
二、醋白試驗 以3%~5%的醋酸溶液浸濕的紗布包繞或敷貼在可疑的皮膚或黏膜表面,3~5分鐘後揭去,典型的
尖銳濕疣損害將呈現白色丘疹或疣贅狀物,而亞臨床感染則表現為白色的斑片或斑點。醋白試驗對辨認早期尖銳濕疣損害及亞臨床感染是一個簡單易行的檢查方法。對發現尚未出現肉眼可見改變的亞臨床感染是一個十分有用的手段。醋白試驗簡單易行,應作為尖銳濕疣患者的一個常規檢查手段,有助於確定病變的範圍,進行指導治療。但醋白試驗並不是個特異性的試驗,對上皮細胞增生或外傷後初愈的上皮可出現假陽性的結果。
三、陰道鏡檢查(colposcopy)陰道鏡是特殊的放大鏡,主要用於對宮頸陰道部黏膜的觀察,可用於外陰及陰道上皮的檢查。陰道鏡可將宮頸表現放大20~40倍,對宮頸上皮的亞臨床感染,癌前期病變的早期發現,早期診斷有很大幫助。患者在檢查前24小時內應避免陰道沖洗及性交。宮頸以3%~5%醋酸溶液浸濕的紗布敷貼3分鐘後以陰道鏡檢查將有助於發現HPV的亞臨床感染。對境界清楚的白色斑片或斑點,應進一步取材作組織病理學檢查。宮頸上皮內瘤樣病變(cervical intraepithelial neoplasia, CIN)可分為3級。
四、細胞學檢查 主要用於檢查女性陰道或宮頸上皮有否HPV的感染。在被檢部位刮取細胞並塗於玻片上,以95%酒精固定;常用巴氏染色法,鏡下所見分為五級;Ⅰ級為正常;Ⅱ級為炎症;Ⅲ級為可疑癌;Ⅳ級為高度可疑癌;Ⅴ級為癌症。Ⅱ級又分Ⅱa及Ⅱb。Ⅱa系炎症細胞;Ⅱb塗片中除炎症細胞外尚含少許輕度核異質細胞。對塗片示Ⅱb的病例應隨訪,定期檢查。為確定有否HPV感染,需用特異性抗HPV抗體,作組織化學染色或採用原位雜交技術。
五、聚合酶鏈反應(PCR) 取病變組織或可疑部位樣品,提取DNA,利用特異引物對目標DNA予以擴增。引物可以是HPV通用引物,亦可以是針對某一型的特異引物。該法敏感性高,特異性強,但該方法應該在通過相關機構認可或認證的實驗室進行開展。
疾病治療
一、治療方法的選擇
(一)男女兩性在外生殖器部位所見到的疣體,如果單個疣體直徑<5mm、疣體團塊直徑<10mm、疣體數目<15個,則外用藥物治療。
(二)男性尿道內和肛周,女性的前庭、尿道口、陰道壁和子宮頸口的疣體,或男女兩性的疣體大小和數量均超過上述標準者,建議用物理方法治療。
(三)物理療法治療後,體表尚有少量疣體殘存時,可再用外用藥物治療。
(四)無論藥物治療或物理治療,必需作醋酸白試驗,儘量清除疣體損害,以減少復發。
二、外用藥物
(一)0.5%鬼臼毒素酊 是首選的藥物。方法是將藥液塗於疣體上,每天用藥2次,連續3天為一個療程。如果疣體沒有脫落,則在休息4天后作第二療程治療,可連續用藥三個療程。不良反應主要是局部疼痛,紅腫,沒有發現全身性不良反應。孕婦禁用。
(二)10%~25%足葉草酯酊 由於毒性較大,已逐漸被其提純產物0.5%鬼臼毒素酊所代替。每周一次,每次用藥藥量不應超過0.5ml,1~4小時後將藥液洗去;用藥6次未愈應改用其它療法。孕婦禁用。
(三)三氯乙酸溶液 濃度從30%~80%不等,這是一個化學腐蝕劑,應由有經驗的醫護人員使用,不宜交患者本人使用。每日一次,將藥液直接塗於皮損上,用藥6次未愈應改用其它療法。
(四)2.5%~5%氟尿嘧啶軟膏 主要作用為干擾並抑制RNA的合成。外用每天1~2次,至疣體脫落,若周圍正常皮膚黏膜出現紅腫、糜爛,則應暫停使用。
(五)5%咪喹莫特(imiquimod)乳膏 咪喹莫特屬於非核苷類異環胺類藥物,外用可通過誘導機體產生干擾素(IFN)、
腫瘤壞死因子(TNF)和
白介素(IL)等細胞因子,發揮免疫調節作用,主要用於治療HPV感染引起的外生殖器和肛周尖銳濕疣。本品一般在日常入睡前使用,隔日1次,療程可達16周。咪喹莫特並不會破壞皮膚組織,但在外用部位可引起紅斑、糜爛、水腫、剝脫、鱗屑和瘙癢、灼熱感等輕、中度的刺激。
(六)干擾素 部外用干擾素通過刺激T細胞及對病毒的抑制作用而起到治療效果,對小的尖銳濕疣有一定效果。外用的優點是藥物無刺激性,局部不會出現紅腫、疼痛等不良反應。缺點是起效較慢,需連續外用4~6周。亦可局部注射,但疼痛較著且需多次治療,不易為患者所接受。局在尖銳濕疣以較為快捷的方法治療後,可外塗干擾素軟膏,一則對亞臨床感染的損害起治療作用,二則可起預防復發的作用。
二、物理療法
(一)
液氮冷凍 用棉簽浸蘸液氮後,稍加壓放置於皮損上數秒鐘,如此反覆多次。每周1次,一般需數次治療。不良反應有局部水腫,可持續數天。
(二)二氧化碳雷射 適於疣體較小的病例。在女性宮頸口、男性尿道口的尖銳濕疣難以外用藥,可採用二氧化碳雷射治療。
(三)光動力學治療(PDT) 方法是將新鮮配製的20%ALA溶液持續外敷於患處3小時,然後用150mJ/cm2的氦-氖雷射連續照射20~30分鐘。間隔1~2周治療一次,一般1~3次可治癒。治療尿道口尖銳濕疣獲得98%以上的治癒率,而且復發率很低。
(四)電灼 適於有蒂、大的尖銳濕疣。當尖銳濕疣呈菜花或疣贅狀生長時,基底常形成蒂,此時先以電灼法在蒂部作切割是理想的治療手段,剩餘的損害可採用冷凍、雷射或藥物等治療。
(五)手術 適於大的尖銳濕疣。以手術方法將疣的主體切除,等傷口癒合後採用局部藥物或冷凍等手法。有的患者包皮過長,建議作包皮環切術。
三、系統治療
(一)干擾素 100萬U至300萬U皮下或肌肉注射,隔日或每周注射2次。有一定效果。免疫功能低下的尖銳濕疣患者可以選用。
(二)左旋咪唑 鑒於部分尖銳濕疣患者的細胞免疫功能低下,故而採用本藥,有口服及外用二種。口服每天3次,每次50mg,服用3天,停11天為一療程,可連續服用數個療程。外用系將左旋咪唑溶液塗於左前臀屈側。
(三)其他免疫調節劑 如轉移因子等。
四、治療中應予注意的幾個問題
(一)復發 尖銳濕疣的判愈標準是疣體消失,一般在治療後3個月內治療部位無再生疣即為基本治癒。在治療前對所有尖銳濕疣患者均應先作醋白試驗,以辨認出病變範圍,尤其是處於亞臨床感染的病損,以減少復發。
(二)再感染 對患者的配偶或性伴侶應作檢查,如患有尖銳濕疣,同時進行治療。否則,可造成患者再感染。
(三)男性尿道口尖銳濕疣治療 建議以二氧化碳雷射或光動力學治療(PDT)破壞疣體,數日後待創面癒合,外用氟尿嘧啶溶液(250mg/10ml注射液)滴於尿道口內,每天1~2次。
(四)女性尖銳濕疣患者治療 應以窺器配合醋白試驗以檢查宮頸上皮有否受到感染。由於HPV16及18型的慢性感染可導致宮頸上皮的非典型增生,乃至宮頸癌的發生,因此需對宮頸尖銳濕疣,包括亞臨床感染的損害予以及時治療。
(五)跟蹤治療
1.對已經基本治癒的患者,建議外用
干擾素軟膏、5%咪喹莫特霜等局部刺激作用小,無明顯不良反應的藥物。以上外用藥可每天一次或隔日一次,連續套用2~3個月。
2.尖銳濕疣患者治癒後應定期隨訪,一般2~4周1次,持續3個月,每次隨訪均應行醋酸白試驗。在完全治癒前,應囑患者避免性生活。
(六)預防
1.潔身自愛、避免婚外性行為。
2.提倡使用保險套。
3.有了尖銳濕疣應及時治療,性伴或配偶應同時去醫院檢查。
4.患者的內褲、浴巾等應單獨使用,並應注意消毒。