大腸,分為盲腸、闌尾、結腸、直腸和肛管[1],是對食物殘渣中的水液進行吸收,而食物殘渣自身形成糞便並有度排出的臟器。是人體消化系統的重要組成部分,為消化道的下段。大腸居於腹中,其上口在闌門處接小腸,其下端連線肛門。全程形似方框,圍繞在空腸、迴腸的周圍。大腸在外形上與小腸有明顯的不同,一般大腸口徑較粗,腸壁較薄。
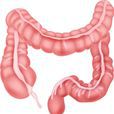
大腸
相關詞條
- 大腸
大腸,分為盲腸、闌尾、結腸、直腸和肛管[1],是對食物殘渣中的水液進行吸收,而食物殘渣自身形成糞便並有度排出的臟器。是人體消化系統的重要組成部分,為消化道的...
- 大腸湯
羅山大腸湯是河南信陽羅山的傳統小吃,屬於豫菜系。主材是豬中精品——淮南豬的大腸,輔以豬血、水豆腐,配各種秘制調料燉製而成,加以荊芥或小蒜苗,風味獨特,肥而不...
- 豬大腸(動物內臟)
豬的內臟器官,豬腸是用於輸送和消化食物的,有很強的韌性,並不象豬肚那樣厚,還有適量的脂肪,豬大腸也叫肥腸,是一種常見的豬內臟副食品。根據豬腸的功能可分為...
- 大腸熱
大腸熱 病證名。多因過食辛辣燥熱之品,外感熱邪或肺移熱於大腸,大腸傳導失常,臨床以肛門灼熱,便下膿血或大便秘結為主要表現的證。常見於痢疾、腹痛、泄瀉、...
- 九轉大腸
九轉大腸,原名為紅燒大腸,是山東省濟南市傳統名菜。清朝光緒初年,由濟南九華林酒樓店主首創。將豬大腸經水焯後油炸,再灌入十多種作料,用微火炮製而成。成菜後...
- 腸
腸指的是從胃幽門至肛門的消化管。腸是消化管中最長的一段,也是功能最重要的一段。哺乳動物的腸包括小腸、大腸和直腸3大段。大量的消化作用和幾乎全部消化產物的...
- 大腸寒
大腸寒在古代《靈樞·師傳篇》和《金匱要略》均有記載。大腸寒證有虛、實之分。形成原因凡外感寒邪,犯於大腸,或勞倦飲食所傷致寒邪內生,使大腸傳導功能失職...
- 爆炒大腸
爆炒大腸是一道傳統名菜,屬於以肥腸(豬大腸)為主料的葷菜。具有攻邪而傷正的特點,可治療肺熱痰水、氣喘常咳、失音、嘔吐等病症。常食可收使胃補脾之功。...
- 大腸脹氣
大腸脹氣又稱腹脹,它是老年人經常述說的消化道症狀,為腹腔內胃腸道有大量氣體積聚所致。正常人胃腸道功能正常時,有很好的排氣功能,當消化道本身有疾病或患有某些...
- 紅燒大腸
紅燒大腸是傳統的家常菜,口味鹹鮮。它的原材料有豬大腸、冬茹等。調味料有花生油、鹽、味素、白糖、老抽王、麻油等。...
- 大腸菌群
大腸菌群並非細菌學分類命名,而是衛生細菌領域的用語,它不代表某一個或某一屬細菌,而指的是具有某些特性的一組與糞便污染有關的細菌,這些細菌在生化及血清學方面...
- 脆皮大腸
脆皮大腸屬於廣東菜系。脆皮大腸的皮脆味甘香,肥而不膩,以潮州甜醬佐食,更具特色。...... 脆皮大腸屬於廣東菜系。脆皮大腸的皮脆味甘香,肥而不膩,以潮州甜醬...
- 大腸癌
大腸癌的發生與高脂肪低纖維素飲食、大腸慢性炎症、大腸腺瘤、遺傳因素和其他因素如:血吸蟲病、盆腔放射、環境因素(如土壤中缺鉬)、吸菸等有關。 臨床表現 大腸...
- 辣炒大腸
辣炒大腸是一道色香味俱全的漢族名菜。具有廣泛代表性的客家特色美食。相傳東坡每次飲酒,都以炒大腸為下酒菜。有的人稱此菜為“炒東坡”...
- 大腸桿菌
大腸桿菌(Escherichia coli)大腸埃希氏菌,Escherich在1885年發現的,在相當長的一段時間內,一直被當作正常腸道菌群的組成部分,認為是非致病菌。直到20世紀中葉,才認識...
- 便便(人或動物的大腸排遺物)
大便,指人或動物的大腸排遺物。糞便的四分之一是水分,其餘大多是蛋白質、無機物、脂肪、未消化的食物纖維、脫了水的消化液殘餘、以及從腸道脫落的細胞和死掉的...
- 大腸俞穴
大腸俞穴為人體穴位,歸足太陽膀胱經。該穴位於腰部,當第4腰椎棘突下,旁開1.5寸。主治疾病有腹脹、泄瀉、便秘、腰痛。...
- 辣椒炒大腸
辣椒炒大腸( LaJiaoChaoDaChang),主要製作原料有豬大腸500g、乾辣椒100g(根據個人口味適當調整)、花椒20g(根據個人口味適當調整)...
- 糞大腸菌
糞大腸菌群是生長於人和溫血動物腸道中的一組腸道細菌,隨糞便排出體外,約占糞便乾重的1/3以上,故稱為糞大腸菌群。...
- 大腸息肉
大腸息肉是指所有向腸腔突出的贅生物的總稱,包括腫瘤性贅生物和非腫瘤性贅生物,前者是癌前期病變,與癌發生關係密切,後者與癌發生關係較少。這兩種息肉在臨床上並...
- 肥腸
肥腸又名豬大腸、豬腸。豬腸是用於輸送和消化食物的,有很強的韌性,並不象豬肚那樣厚,還有適量的脂肪。根據豬腸的功能可分為大腸、小腸和腸頭,它們的脂肪含量是不...
- 糞便
糞便,又俗稱大便,是人或動物的大腸排遺物。糞便的四分之一是水分,其餘大多是蛋白質、無機物、脂肪、未消化的食物纖維、脫了水的消化液殘餘、以及從腸道脫落的...
- 腸道
哺乳動物的腸包括小腸、大腸和直腸3大段。大量的消化作用和幾乎全部消化產物的吸收都是在小腸內進行的,大腸主要濃縮食物殘渣,形成糞便,再通過直腸經肛門排出體外。中...
